耳内镜下与显微镜下鼓膜修补术治疗慢性化脓性中耳炎鼓膜穿孔患者的临床应用效果对比
2022-09-15林浩
林浩
无锡市锡山人民医院耳鼻喉科,江苏无锡 214000
慢性化脓性中耳炎属于临床常见疾病,迁延难治,其病因复杂,如腺样体肥大、慢性扁桃体炎、鼻炎等均可能导致[1]。慢性化脓性中耳炎可导致患者听力下降、流脓、耳鸣等,严重影响患者日常生活[2-3]。随着疾病发展,严重者还可导致鼓膜穿孔,威胁患者的健康[4-6]。合并鼓膜穿孔患者临床以手术治疗为主,鼓膜修补术是临床常用术式,可在耳内镜、显微镜下完成鼓膜修补治疗[7-8]。相关研究提示,耳内镜可更清晰地探查窦腔,术中操作更简便,出血少[9]。本研究以无锡市锡山人民医院2018年8月—2021年4月收治的慢性化脓性中耳炎鼓膜穿孔88例患者为研究对象,分析在耳内镜下、显微镜下进行鼓膜修补术治疗的效果,旨在为临床合理选择慢性化脓性中耳炎鼓膜穿孔治疗方式提供参考,现报道如下。
1 资料与方法
1.1 一般资料
本研究将本院收治的慢性化脓性中耳炎鼓膜穿孔88例患者为研究对象,以抛硬币法随机分成两组,各44例。对照组中男22例,女22例;年龄19~56岁,平均(37.64±11.65)岁;病程1~4年,平均(2.08±0.76)年;单侧发病36例,双侧发病8例。观察组中男21例,女23例;年龄19~54岁,平均(37.46±11.57)岁;病程1~5年,平均(2.16±0.83)年;单侧发病37例,双侧发病7例。两组一般资料比较,差异无统计学意义(P>0.05),具有可比性。入选患者均经医院伦理委员会审核批准。
1.2 纳入与排除标准
纳入标准:①符合慢性化脓性中耳炎的诊断[10],患者出现鼓膜穿孔;②年龄>18岁;③中耳干燥时长超1个月,鼓室黏膜表面干燥或稍有湿润;④均为传导性耳聋或混合性耳聋;⑤听骨链完整并无病变;⑥均为首次手术;⑦患者和家属均对研究内容知情,并签署同意书。
排除标准:①结核性中耳炎、急性中耳炎患者;②哺乳期或妊娠期女性;③存在手术禁忌患者;④存在严重精神疾病或心理疾病患者。
1.3 方法
观察组行耳内镜下鼓膜修补术治疗。麻醉完成后在患者耳屏处作切口,分离耳屏软骨膜并铺平适当晾干备用,缝合切口,作耳内切口,用钩针沿鼓膜穿孔缘制作环形新鲜创缘,穿孔缘内侧面予小心搔刮处理。鼓膜穿孔大于5 mm或边缘性穿孔者,作外耳道皮瓣连同残余鼓膜从鼓环上小心掀起,暴露出整个鼓室。鼓室内填入适量含地塞米松液的明胶海绵小团块,将准备好的耳屏软骨膜修建成合适大小,内衬法植入鼓膜穿孔缘下方,确保穿孔被完全覆盖,小心复位外耳道皮瓣及鼓膜,并于鼓膜外侧填入明胶海绵团块及膨胀海绵固定,确认完善后结束手术。术后常规抗感染,保持对患者随访。
对照组行显微镜下鼓膜修补术治疗。麻醉完成后,具体手术经过如耳屏软骨膜的制备,鼓膜创缘的准备同上。外耳道狭窄无法显微镜观察完全者,行耳内切口撑开器固定,必要时需磨除部分骨质以扩大视野。作外耳道皮瓣连同残余鼓膜一并掀起,暴露出整个鼓室。余下鼓膜修补操作与观察组相同。
1.4 观察指标
①统计患者手术基本指标,包括手术时间、术中出血量、住院时间。
②手术6个月后对患者听力进行复查。与术前气骨导差结果对比获得听力提升情况。对疗效进行评价,显效:听力提升超过15 dB,且流脓、病灶消失;有效:听力提升未超过15 dB,流脓、耳鸣、炎症显著改善;无效:修补失败,鼓膜未成活。治疗总有效率=(显效例数+有效例数)/总例数×100.00%。
③保持对患者随访,对比患者术后1、2、3个月鼓膜穿孔的愈合情况。
1.5 统计方法
采用SPSS 24.0统计学软件进行数据分析,符合正态分布的计量资料以(±s)表示,组间差异比较采用t检验;计数资料以[n(%)]表示,组间差异比较采用χ2检验。P<0.05为差异有统计学意义。
2 结果
2.1 两组患者手术基本指标对比
观察组手术时间、住院时间短于对照组,术中出血量少于对照组,差异有统计学意义(P<0.05)。见表1。
表1 两组患者手术基本指标对比(±s)Table 1 Comparison of basic surgical indicators between the two groups of patients(±s)
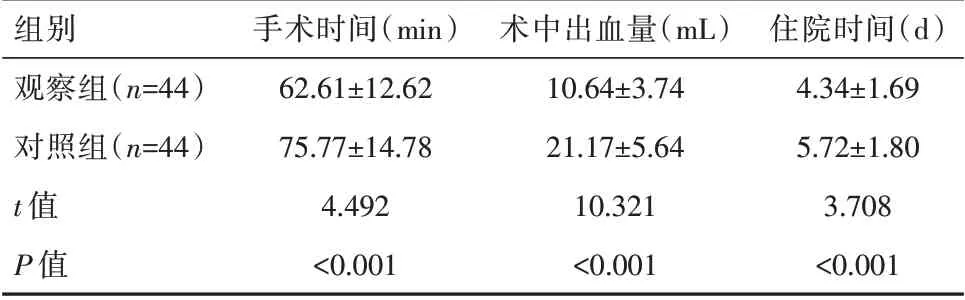
表1 两组患者手术基本指标对比(±s)Table 1 Comparison of basic surgical indicators between the two groups of patients(±s)
组别观察组(n=44)对照组(n=44)t值P值手术时间(min)62.61±12.62 75.77±14.78 4.492<0.001术中出血量(mL)10.64±3.74 21.17±5.64 10.321<0.001住院时间(d)4.34±1.69 5.72±1.80 3.708<0.001
2.2 两组患者疗效对比
观察组治疗总有效率为93.18%高于对照组的90.91%,但差异无统计学意义(P>0.05),见表2。
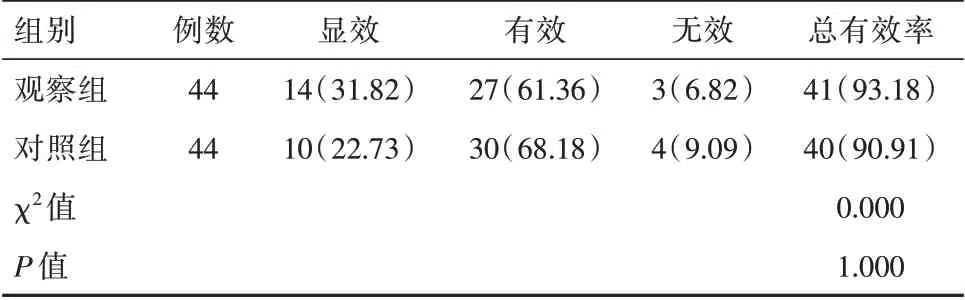
表2 两组患者疗效对比[n(%)]Table 2 Comparison of therapeutic effects between the two groups of patients[n(%)]
2.3 两组患者鼓膜穿孔愈合情况对比
随访显示,两组术后1、2、3个月穿孔愈合率对比,差异无统计学意义(P>0.05),见表3。

表3 两组患者鼓膜穿孔愈合率对比[n(%)]Table 3 Comparison of the healing rate of tympanic membrane perforation between the two groups of patients[n(%)]
3 讨论
慢性化脓性中耳炎是临床常见的耳部疾病,多由急性中耳炎发展而来[11-13],主要症状包括流脓、耳鸣、耳痛,听力下降等,且随着疾病发展还可导致鼓膜等邻近器官组织受损,严重者甚至可导致鼓膜穿孔[14-16]。并发耳膜穿孔的患者需要及时治疗,以降低患者听力永久性受损的风险[17-19]。
鼓膜修补术是临床治疗慢性化脓性中耳炎鼓膜穿孔的主要方式,均可在显微镜、耳内镜引导下完成[20-22]。既往手术主要在显微镜下完成,但显微镜下术野较差,操作难度较大,因此手术时间长,手术后并发症风险高易导致鼓膜、内耳道损伤[23-25]。随着内镜的发展,耳内镜出现后使耳内镜下鼓膜修补术成为现实。耳内镜下鼓膜修补术具有更理想的术野,手术操作更简便,可提升手术效率和手术操作的精细度,缩短手术时间、减少手术机械性损伤,达到更理想的恢复效果[26-28]。
本研究结果显示,耳内镜下操作的观察组治疗总有效率93.18%,与显微镜下操作的总有效率90.91%差异无统计学意义(P>0.05),但耳内镜下操作的手术时间、术中出血量为(62.61±12.62)min、(10.64±3.74)mL,少于显微镜下操作的(75.77±14.78)min、(21.17±5.64)mL(P<0.05);住院时间(4.34±1.69)d短于显微镜下操作的(5.72±1.80)d(P<0.05)。吴艳红等[29]在63例中耳炎鼓膜穿孔患者研究中发现,采用耳内镜下进行鼓膜修补的手术用时、术中出血量及住院时长分别为(58.8±17.6)min、(6.7±2.5)mL、(3.5±0.6)d,明显优于采用显微镜下操作的对照组(P<0.05),与本研究结果一致,证实在耳内镜的引导下完成鼓膜修补术可有效缩短手术时间,减少术中出血量,缩短患者住院时间。分析原因在于耳内镜下开展手术可获得更理想的术野,医师在操作时难度更低、操作更精细,在缩短手术时间的同时,控制出血量,显著缩短住院时间。本研究结果显示,两组患者鼓膜在术后1、2、3个月股膜穿孔愈合率差异无统计学意义(P>0.05),说明两种术式均能满足鼓膜穿孔治疗的需要。但由于耳内镜下手术术野更理想,建议推广耳内镜下鼓膜修补术。
综上所述,耳内镜下鼓膜修补术治疗慢性化脓性中耳炎鼓膜穿孔,具有缩短手术时间、住院时间,减少手术出血的效果,有利于患者术后恢复。
