不同超滤率及超滤量对老年糖尿病肾病血液透析患者代谢功能的影响
2022-09-15张璐魏新
张璐,魏新
绥化市第一医院血液内分泌科,黑龙江绥化 152000
糖尿病为发生率较高的一种内分泌系统疾病,对于患者机体身心健康及生命安全存在严重威胁。糖尿病具有明显特殊性,随着疾病进展,患者可出现较多并发症,主要以肾功能损害为主。糖尿病肾病是一种以血管损害为主的肾小球病变,随着病程的延长可发生肾功能不全、尿毒症等,进一步威胁患者机体生命安全。随着我国科学技术的进步和发展,血液透析已经成为治疗老年糖尿病肾病最为有效的方案,且不断受到临床重视[1]。尽管血液透析治疗可在一定时间内缓解患者病情,但是就远期效果而言,治疗效果仍旧需要提升。如何提高血液透析治疗效果,降低并发症率,进而改善患者预后为目前主要研究问题。相关研究显示,心脑血管疾病是老年糖尿病肾病血液透析患者常见并发症及死亡原因,病死率高达50%以上,血压变化和脑血管疾病的发生率、病死率密切相关,故控制血压水平对降低病死率具有意义[2]。血液透析可清除机体内多余水分与溶质,有利于缓解高容量状态,超滤率和超滤量水平可直接影响机体血压水平。本文遴选绥化市第一医院2020年12月—2021年12月期间诊疗的78例老年糖尿病肾病患者为研究对象,旨在分析不同超滤率和超滤量对于疗效的影响,现报道如下。
1 资料与方法
1.1 一般资料
选取于本院诊疗且满足标准的78例老年糖尿病肾病血液透析患者为研究对象,依据随机数表法分为对照组、观察组,各39例,本研究取得了医院伦理委员会的审批(H20201215)。观察组男21例,女18例;年龄53~77岁,平均(65.54±3.43)岁;糖尿病病程1~15年,平均(8.02±1.43)年;肾病病程1~3年,平均(2.02±0.54)年。对照组男22例,女17例;年龄54~76岁,平均(65.57±3.67)岁;糖尿病病程1~15年,平均(8.04±1.54)年;肾病病程1~3年,平均(2.09±0.61)年。两组一般资料比较,差异无统计学意义(P>0.05),具有可比性。
1.2 纳入与排除标准
纳入标准:①均明确存在糖尿病史,经肾功能测定确诊为老年糖尿病肾病,满足《糖尿病肾病》对于疾病的描述[3];②全部患者经口头宣教后签署知情同意书;③临床诊疗资料完整保存。
排除标准:①诊疗资料不全者;②免疫系统疾病者;③体力状态评分<3分者;④其他肾病者;⑤合并急慢性感染者;⑥精神类疾病者;⑦无独立行为能力等者。
1.3 方法
两组患者均实施血液透析治疗,应用德国费森尤斯Fx8低通量透析器进行治疗,HI-PS15聚砜膜透析器,膜面积是1.5 m2,将碳酸氢盐作为透析液,透析液流量是500 mL/min,血流量是180~300 mL/min,透析液温度是36~37℃。对照组在血液透析过程中采取高超滤率和高超滤量治疗,观察组在血液透析过程中采取正常超滤率和超滤量治疗,单次透析时长为4 h,透析3~4次/周。
超滤率计算:应用上海申哲医疗科技有限公司评估患者透析干体质量,每次实际脱水量/ml×干体质量/Bw/每次透析时间(h)。
1.4 观察指标
①治疗效果。依据患者疾病症状、肾功能、相关指标等情况分析治疗效果,判定标准为显效:患者疾病症状与体征消失,肾功能较前改善85%以上;有效:患者疾病症状与体征改善,肾功能治疗较前改善50%~85%;无效:患者疾病症状与体征、肾功能均无变化。治疗总有效率=(显效例数+有效例数)/总例数×100.00%。②相关指标。记录并比较各组患者血液透析治疗前后的收缩压(systolic blood pressure,SBP)、舒 张 压(diastolic blood pressure,DBP)、平均动脉压(mean arterial pressure,MAP)、脉压差。③血脂代谢指标。抽取各组患者治疗前后的静脉血,应用全自动生化分析仪检测总胆固醇(total cholesterol,TC)、三酰甘油(triacylglycerol,TG)水平,测定方法为酶比色连续监测法。④炎症反应指标。抽取各组患者治疗前后的5 mL静脉血,以全自动生化分析仪检测炎症反应指标,测定指标为白细胞介素-6(interleukin-6,IL-6)、肿瘤坏死因子(tumor necrosis factor-α,TNF-α)、超敏C反应性蛋白(highsensitivity C-reactive protein,CRP),测定方法为酶联免疫吸附法。⑤肾功能。采集各组患者治疗前后的静脉血,检测肾功能指标,包括β2微球蛋白(β2-microglobulin,β2-MG)、血尿素氮(blood urea nitrogen,BUN)、血清肌酐(serum creatinine,Scr)。
1.5 统计方法
采用SPSS 23.0统计学软件对数据进行分析,计量资料经检验符合正态分布,采用(±s)表示,进行t检验;计数资料采用[n(%)]表示,进行χ2检验。P<0.05为差异有统计学意义。
2 结果
2.1 两组治疗效果对比
观察组治疗总有效率为92.31%,对照组仅为74.36%,差异有统计学意义(P<0.05)。见表1。
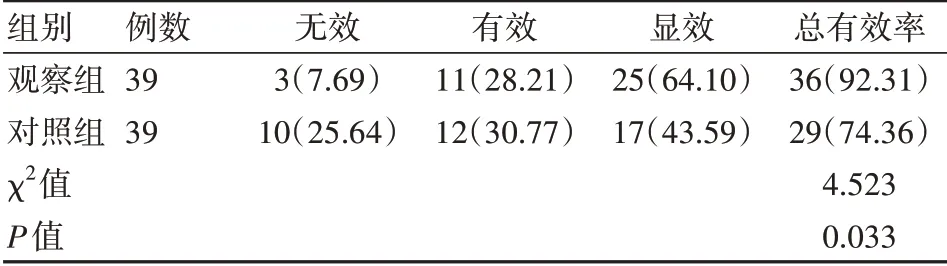
表1 两组患者治疗效果比较[n(%)]
2.2 两组血压指标水平对比
观察组与对照组间治疗前的SBP、DBP、MAP、脉压差水平均差异无统计学意义(P>0.05);经治疗后组间SBP、DBP、MAP、脉压差水平出现差异,差异有统计学意义(P<0.05),见表2。
表2 两组患者血压指标水平比较(±s)

表2 两组患者血压指标水平比较(±s)
指标SBP(mmHg)DBP(mmHg)MAP(mmHg)脉压差时间治疗前治疗后治疗前治疗后治疗前治疗后治疗前治疗后观察组130.29±15.47 124.37±23.65 72.36±15.73 69.87±15.63 91.08±10.87 89.73±12.13 58.34±9.86 52.36±8.76对照组130.72±15.73 113.62±22.98 72.63±15.63 71.46±15.47 91.26±10.57 83.62±12.65 58.74±9.15 67.27±8.19 t值0.121 2.035 0.076 0.451 0.074 2.177 0.185 7.764 P值0.903 0.045 0.939 0.652 0.941 0.032 0.853<0.001
2.3 两组血脂代谢指标对比
两组治疗前的TG、TC水平差异无统计学意义(P>0.05);经治疗后各组血脂代谢指标均显著改善,观察组显著低于对照组,差异有统计学意义(P<0.05),见表3。
表3 两组患者血脂代谢指标比较[(±s),mmol/L]

表3 两组患者血脂代谢指标比较[(±s),mmol/L]
观察组(n=39)对照组(n=39)t值P值TG治疗前2.09±0.35 2.07±0.36 0.248 0.804治疗后1.18±0.23 1.41±0.27 4.049 0.001 TC治疗前5.81±0.73 5.69±0.78 0.701 0.485治疗后4.36±0.47 4.81±0.45 4.318<0.001组别
2.4 两组炎症反应水平对比
两组治疗前的IL-6、TNF-α、hs-CRP水平差异无统计学意义(P>0.05);治疗后各组炎症因子水平改善,观察组明显较对照组低,差异有统计学意义(P<0.05),见表4。
表4 两组患者炎症反应水平比较(±s)

表4 两组患者炎症反应水平比较(±s)
观察组(n=39)对照组(n=39)t值P值IL-6(pg/L)治疗前192.19±21.76 192.23±21.69 0.008 0.993治疗后86.37±15.87 93.87±15.26 2.127 0.036 TNF-α(ng/mL)治疗前18.78±1.28 18.64±1.19 0.500 0.618治疗后10.29±2.43 12.52±2.71 3.826<0.001 hs-CRP(mg/L)治疗前15.07±2.13 15.19±2.34 0.236 0.813治疗后7.26±2.46 9.01±2.24 3.284 0.001组别
2.5 两组肾功能指标对比
两组治疗前的β2-MG、BUN、SCr水平差异无统计学意义(P>0.05);治疗后,观察组上述指标优于对照组,差异有统计学意义(P<0.05),见表5。
表5 两组患者肾功能指标比较(±s)

表5 两组患者肾功能指标比较(±s)
观察组(n=39)对照组(n=39)t值P值β2-MG(mg/L)治疗前22.43±2.24 22.45±2.43 0.037 0.970治疗后19.32±1.15 20.06±1.23 2.744 0.007 BUN(mmol/L)治疗前25.43±2.47 25.47±2.77 0.067 0.946治疗后19.28±1.76 20.75±1.83 3.615<0.001 SCr(μmol/L)治疗前765.22±55.73 764.35±65.82 0.062 0.949治疗后681.24±40.73 718.22±41.64 3.964<0.001组别
3 讨论
老年糖尿病肾病对于患者正常代谢功能存在严重影响,多有酸碱紊乱、电解质紊乱、毒素蓄积等情况。若器官与组织出现不同程度受累,可出现食欲不振、全身乏力、夜尿等情况,发生恶病质、心律失常、贫血的可能性更大[4]。老年糖尿病肾病死亡风险较高,主要原因是继发消化系统出血、严重电解质紊乱、急性心力衰竭等。血液透析为目前临床治疗老年糖尿病肾病的主要手段,可帮助患者交换物质,有效清除体内多余的钠离子、水、毒素、钾离子、代谢废物等,有利于维持内环境稳定[5]。血液透析技术的发展,有效改善了老年糖尿病肾病患者的生活质量与生存期,可在短时间内控制病情,但是远期效果而言,患者病死率仍旧较高[6]。
本研究结果表示,在老年糖尿病肾病患者的治疗中,正常超滤率和超滤量血液透析治疗具有理想的疗效,治疗总有效率为92.31%,而高超滤率和超滤量血液透析治疗时的总有效率仅为74.36%,结果说明正常超滤率和超滤量血液透析治疗老年糖尿病肾病的效果优于高超滤率和超滤量治疗,同时还可减少血液透析治疗时的并发症,有利于改善机体预后。观察组治疗后的β2-MG、BUN、SCr水平明显低于对照组(P<0.05),SBP、DBP、MAP、脉压差水平均明显高于对照组(P<0.05),TC、TG水平均明显低于对照组(P<0.05),hs-CRP、TNF-α、IL-6水平均显著低于对照组(P<0.05),上述结果说明正常超滤率和超滤量血液透析可明显改善老年糖尿病肾病患者的肾功能,可促进血脂代谢水平、炎症反应指标恢复正常,同时还可稳定血压水平,原因可能是高超滤率和超滤量血液透析治疗时,机体血压波动较大,极易发生低血压,可进一步影响代谢指标及炎症反应指标,不利于肾功能改善。经深入研究后发现,正常超滤率和超滤量血液透析在促进血脂代谢、改善炎症状态、保护血肌酐及尿素氮等方面具有明显的优势[7]。此外,正常超滤率和超滤量血液透析还可有效弥补高超滤率和超滤量血液透析治疗中的不足,通过弥散、吸附、对流等技术,结合溶质还可进一步去除大中型分子,对改善患者病情和预后具有重要作用[8]。老年糖尿病肾病患者在血液透析治疗过程中由于干体质量设置过低、血容量降低导致组织间隙水分无法进入血液,造成心脏舒张、收缩功能异常和血管张力降低,可发生低血压。低血压为心血管疾病的危险因素,而心血管疾病是老年糖尿病肾病患者死亡的重要原因,故探究超滤率、超滤量对血液透析患者病情的影响具有重要意义[9-10]。根据研究结果发现,予以老年糖尿病肾病患者采取正常超滤率和超滤量进行血液透析治疗,可避免低灌注发生,可有效预防局部心肌缺氧、心悸顿郁情况,能够保证心血管系统处于相对稳定的状态,血压波动较小,治疗安全性较高[11-12]。
综上所述,老年糖尿病肾病患者采取正常超滤率和超滤量进行血液透析治疗更具有效果,可明显改善机体代谢功能、炎症反应指标以及肾功能,血压波动水平较小,可获取更为理想的疗效,对减轻疾病损害和改善预后具有重要意义,值得临床推广。
