儿童急性淋巴细胞白血病经CCLG-2008-ALL方案治疗的疗效及预后因素研究
2022-09-03夏玉彬孟君霞
夏玉彬 孟君霞
濮阳市安阳地区医院血液科 (河南 安阳 455000)
儿童常见血液恶性疾病以白血病较为多见,其中急性淋巴细胞白血病(ALL)发病率约占70%~85%,是发病率最高的白血病类型[1]。近年以来,随着临床研究的深入,白血病分级标准、化疗方案、用药个体化在不断完善,为提高儿童ALL的治愈率发挥了重要临床价值,目前儿童ALL远期生存率为85%~90%,极大改善了患儿预后,然而我国儿童ALL生存率水平仍低于发达国家地区[2]。CCLG-ALL-2008方案在临床工作中已取得较满意的治疗效果,同时该治疗方案将染色体异位及融合基因异常作为儿童ALL危险分度及评估预后的重要指标。研究报道[3],在儿童ALL治疗过程中,较多因素可影响其临床治疗效果,其中融合基因、特定染色体易位等与其预后之间具有相关性。因此,本研究旨在探究儿童ALL经CCLG-2008-ALL方案治疗的疗效及预后因素。
1 资料与方法
1.1 一般资料回顾性分析我院2009年10月至2016年5月收治的900例ALL患儿的临床资料,其中男550例,350例。
纳入标准:患儿均符合治疗指南中[4]诊断标准;初诊患儿;所有患儿均接受CCLG-ALL-2008治疗方案。排除标准:中途退出治疗者;患儿一般临床资料不完善者;非初次确诊者。
1.2 方法患儿的分级及治疗,按照CCLG-ALL2008方案设定的危险度进行分类。在原有BFM-95治疗方案基础上调整CCLGALL2008方案,(1)调整柔红霉素剂量为25mg/m2。(2)标危组甲氨喋呤剂量调整为2g/m2。(3)不进行预防性颅脑放射治疗。
1.3 随访采取门诊、电话的方式对所有患儿进行随访,截止随访日期为2021年6月10日。事件包括:复发、感染、死亡、二次发生肿瘤或失访。无事件生存(EFS):初次诊断开始,至第一次事件发生或随访最终时间。
1.4 评价标准完全缓解(CR)[5]:(1)无白血病临床症状,生活状态接近正常或正常;(2)血常规检查提示:中性粒细胞绝对计数≥1.5×109/L,血红蛋白≥100g/L,外周血液涂片无白血病细胞;(3)病理骨髓涂片显示:原始淋巴细胞+幼稚细胞<5%,髓外无浸润。
总生存(OS):初次诊断开始,到死亡或随访终止时间。
复发部位:髓内复发以骨髓为主,髓外复发包括中枢和睾丸,骨髓及髓外联合复发。
1.5 观察指标(1)比较不同分子生物学特征诱导治疗CR率。(2)不同分子生物学特征患儿复发情况的比较。(3)儿童ALL预后因素采用Logistic回归分析。
1.6 统计学方法数据采用SPSS 17.0统计软件进行处理,计量资料使用(±s)来表示,组间比较使用独立样本t检验。计数资料采用χ2检验进行比较;影响儿童ALL预后因素的筛选使用Logistic回归分析,以P<0.05为具有统计学意义。
2 结 果
2.1 不同分子生物学特征诱导治疗CR率TEL-AML1阳性、TCF3-PBX1阳性、BCR-ABL阳性、MLL重排阳性、无以上分子生物学特征患儿一疗程CR率分别为97.33%(146/150)、9 6.3 0%(5 2/5 4)、8 4.4 4%(3 8/4 5)、1 0 0%(1 8/1 8)、97.74%(620/633)(χ2=31.012,P<0.001)。
2.2 不同分子生物学特征患儿复发情况的比较不同分子生物学特征患儿复发率及复发时间之间差异具有统计学意义(P<0.05)。其中MLL患儿复发率最高44.44%,TEL-AML1患儿复发率较低15.33%;TEL-AML1患儿复发时间最晚35.50个月,MLL患儿复发时间最早5.50个月,见表1。
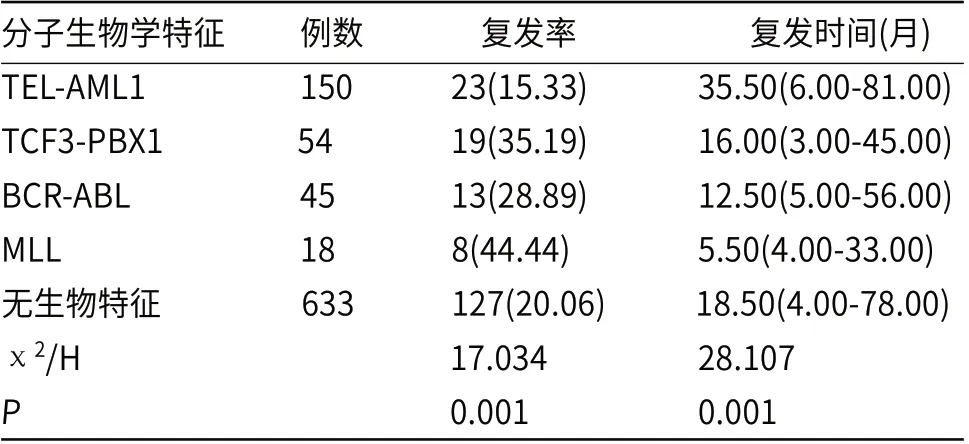
表1 不同分子生物学特征患儿复发情况的比较
2.3 儿童ALL预后的影响因素经单因素分析显示:第12周MRD是影响EFS、OS的预后因素(P<0.05),而复发是影响OS的独立的预后因素(P<0.05),初诊年龄、初诊WBC计数是影响EFS的独立危险因素(P<0.05),见表2。

表2 儿童ALL预后的影响因素
3 讨 论
CCLG-ALL2008方案是我国儿童白血病协会2008年在国内开展的一项多中心治疗研究,此次治疗方案的制定中以细胞遗传学、分子生物学、生物分型为诊断基础,依据患儿年龄、初诊时白细胞计数及病理免疫分型等,对患儿危险度进行分型,改善标危组患者的化疗强度,增加高危组的治疗没敏感性,避免了颅脑放射治疗,以三联鞘注预防中枢神经系统的复发。
TEL/AML1融合基因是儿童ALL中最常见的异常基因,多数研究报道,与其他分享相比,TEL/AML1基因患儿的远期临床治疗效果及临床预后均显著,其中OS、EFS均高于其它分型[6-7]。在本次研究中,TEL/AML1在儿童ALL中被检出的基因率为16.67%(150/900),TEL-AMLl阳性治疗一疗程CR为97.33%(146/150);TEL-AML1患儿复发率较低15.33%;TEL-AML1患儿复发时间最晚35.50个月。研究报道[8],TCF3-PBX1阳性患儿预后较差。本次研究中TCF3-PBX1阳性CR率为96.30%(52/54),与相关研究不相符,可能与TCF3-PBX1阳性患儿初诊时白细胞计数较高有关,存在病例偏倚。BCR/ABL在儿童ALL中发病率约占2%~6%,同时该亚型患儿具有独特的临床特征,初诊时患儿年龄大及WBC计数水平较高,治疗效果及预后随着年龄增长而变差。本次研究中,BCR/ABL患儿复发率为13%,可能与化疗早期临床效果不显著,多数患儿家属放弃治疗,或因家庭经济原因,患儿未能规律按时服用酪氨酸激酶抑制剂等因素存在关系。MLL重排阳性具有化疗反应不明显及预后差的特点,其中在1岁以下患儿中的诊断率最高,且患儿预后较差。本研究中MLL患儿复发率最高44.44%,MLL患儿复发时间最早5.50个月均低于其它其他亚型组。复发是儿童ALL生存时间的独立危险因素,再复发被治愈的患儿仅有30%~40%。目前,国内外学者均认为MRD水平可以评估ALL患儿体内的肿瘤负荷水平的高低,同时另一方面可以对治疗效果进行评价,作为调整治疗强度、危险分度及预后的重要指标;多数研究报道[9-11],ALL患儿MRD水平升高时,其治疗失败及复发风险随之升高。本次研究中,经单因素分析显示:第12周MRD是影响EFS、OS的预后因素,而复发是影响OS的独立的预后因素,初诊年龄、初诊WBC计数是影响EFS的因素。
综上所述,儿童ALL分型中TEL-AMLl采用CCLG-ALL-2008方案治疗的临床效果较好;第12周MRD是影响EFS、OS的预后因素,因此,ALL患儿第12周MRD水平可以作为判断患儿治疗效果及预后的重要指标,通过监测MRD水平的变化,适当调整治疗方案,以降低复发率,提高远期生存率。
