超声引导下臂丛神经麻醉阻滞在小儿上肢手术中的应用观察
2022-09-03杨楠
杨 楠
信阳市中医院麻醉科 (河南 信阳 464000)
神经麻醉阻滞,是通过将局麻药物注射到神经的一种麻醉方式,常用于四肢手术麻醉,可为手术部位创造无痛效果[1]。有研究[2]表明麻醉并发症与麻醉药物使用剂量密切相关,剂量越大,患者出现并发症概率越高。臂丛神经麻醉阻滞为局部麻醉对全身影响较小,麻醉效果好,且持续时间较长,可减少患者术后疼痛感,有利于患者康复,神经阻滞所用麻醉药物也比全身麻醉少[3]。因此小儿上肢手术常采取臂丛神经麻醉阻滞[4]。但传统的固定解剖定位臂丛神经麻醉阻滞则通过反馈盲探根据进针感觉寻找阻滞神经,操作过程中可能损伤经过的血管、神经等,加之小儿常会出现拒绝配合的情况加大操作难度,可能会导致阻滞效果较差,并发症风险增加[5]。而超声引导下臂丛神经阻滞采用超声探测可清楚将臂丛神经结构展示出来,能减少额外的血管神经创伤,还能提高穿刺的正确性,提高阻滞效果[6]。故本研究将两组不同的臂丛神经阻滞应用于患儿上肢手术的麻醉中,观察其应用效果,现报道如下。
1 资料与方法
1.1 一般资料选取2019年3月至2021年3月本院需进行上肢手术治疗的患儿106例,本研究内容符合《赫尔辛基宣言》相关规定。按随机数字表法将患儿分为超声组50例和定位组56例,超声组在术前行超声引导下臂丛神经麻醉阻滞,定位组在术前行固定解剖定位超声引导下臂丛神经麻醉阻滞。其中超声组男28例,女22例,年龄(7.48±2.25)岁,体质量(28.56±4.25)kg;定位组男30例,女26例,年龄(7.55±2.31)岁,体质量(28.69±4.42)kg,两组一般资料差异无统计学意义(P>0.05)。
纳入标准:行上肢手术;行臂丛神经麻醉阻滞;美国麻醉医师协会[7](ASA)分级Ⅰ、Ⅱ级;患儿及其家属知晓并同意配合本研究。排除标准:麻醉部位皮肤存在损伤及感染;凝血功能障碍;麻醉药物过敏;恶性肿瘤;认知障碍。
1.2 方法两组患儿在术前均禁食8h,在术前静脉注射0.05mg/kg咪达唑仑进行睡眠诱导,待患儿入眠后。定位组采取固定解剖定位臂丛神经麻醉阻滞,医师左手按压患儿腋动脉,右手持针与腋动脉呈20°进行穿刺,斜向刺入腋窝,缓慢进针直至针头出现落空感,回抽注射器若无血液回流,则注入麻醉药物。超声组采取超声引导下臂丛神经麻醉阻滞,通过多普勒超声诊断仪(频率10Hz)所成图像,观察臂丛神经与周围血管和组织的空间位置关系,进行超声平面内技术进行穿刺,穿刺成功后,注入麻醉药物,使麻醉药物充分浸润臂丛各级神经。两组注入的麻醉药物均为30mL 0.375%罗哌卡因(aspen pharmacare australia pty ltd,H20140764)。两组在术中根据患儿体动情况吸入1.5%七氟醚(上海恒瑞医药有限公司,170703322)进行辅助麻醉。
1.3 观察指标观察记录两组患儿围手术期生命体征、阻滞效果、麻醉相关指标及麻醉并发症差异。记录患儿术前、术中各项生命体征变化,包括心率(HR)、呼吸频率(RR)、平均脉动圧(MAP)及血氧浓度(SPO2)。阻滞效果评价标准[8]:完全阻滞:在手术过程中患儿无疼痛感;非完全阻滞:手术过程中存在一定疼痛感需要其他方式进行辅助镇痛;阻滞失败:手术过程中患儿疼痛感强烈,无法进行手术。总有效=完全阻滞+非完全阻滞。麻醉相关指标包括阻滞所用时间(开始注药至注药完成)、麻醉起效时间(注药完成至痛觉消失)、持续时间(注药后至痛觉恢复)和所用辅助麻醉药物剂量。麻醉并发症包括恶心呕吐、神经损伤、血管损伤、血肿等。
1.4 统计学方法采用SPSS 22.0软件进行数据处理。以(±s)表示患儿生命体征、麻醉相关指标等计量资料,组间用独立样本t检验;以n(%)表示麻醉阻滞效果、并发症发生率等计数资料,组间用χ2检验;P<0.05为差异具有统计学意义。
2 结 果
2.1 两组围手术期生命体征比较两组术前HR、RR、MAP及SPO2比较差异无统计学意义(P>0.05),超声组术中各项生命体征无明显变化,差异无统计学意义(P>0.05),定位组术中HR、MAP明显低于术前(P<0.05),见表1。
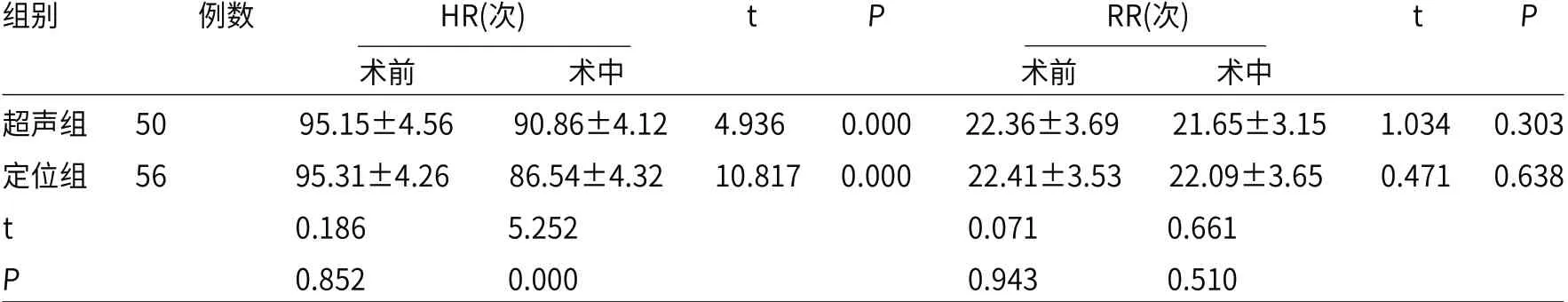
表1 两组围手术期生命体征比较
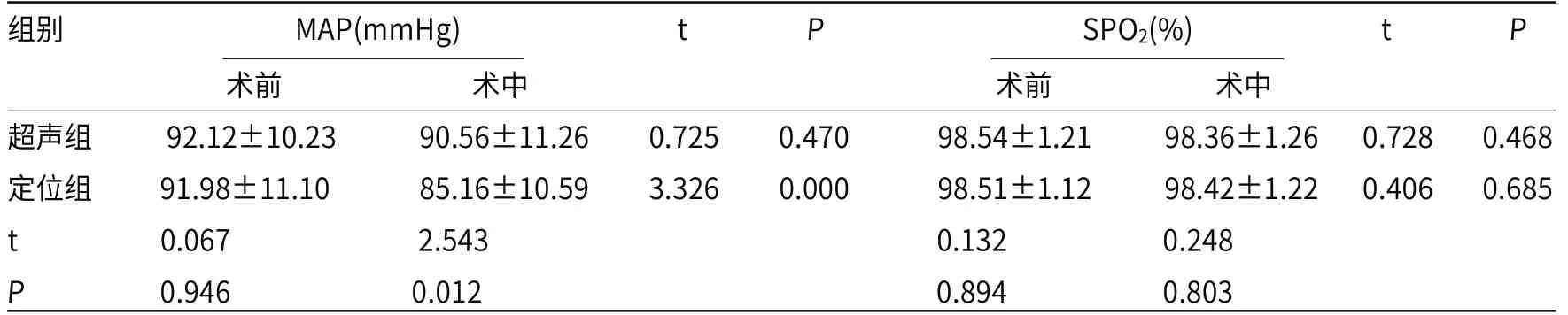
续表1
2.2 两组臂丛神经阻滞效果比较超声组阻滞总有效率为98.00%,定位组为96.43%,两组阻滞总有效率比较差异无统计学意义(P>0.05),见表2。
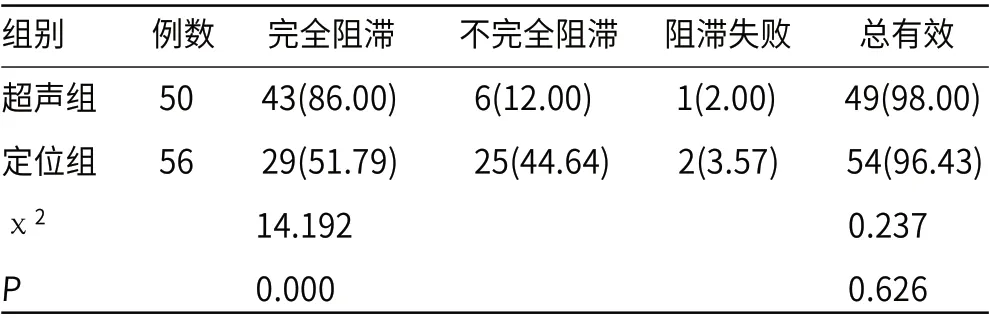
表2 两组臂丛神经阻滞效果比较[n(%)]
2.3 两组麻醉相关指标比较超声组阻滞所用时间、起效时间明显短于定位组,但持续时间明显长于定位组(P<0.05),超声组辅助麻醉药物用量明显低于定位组(P<0.05),见表3。
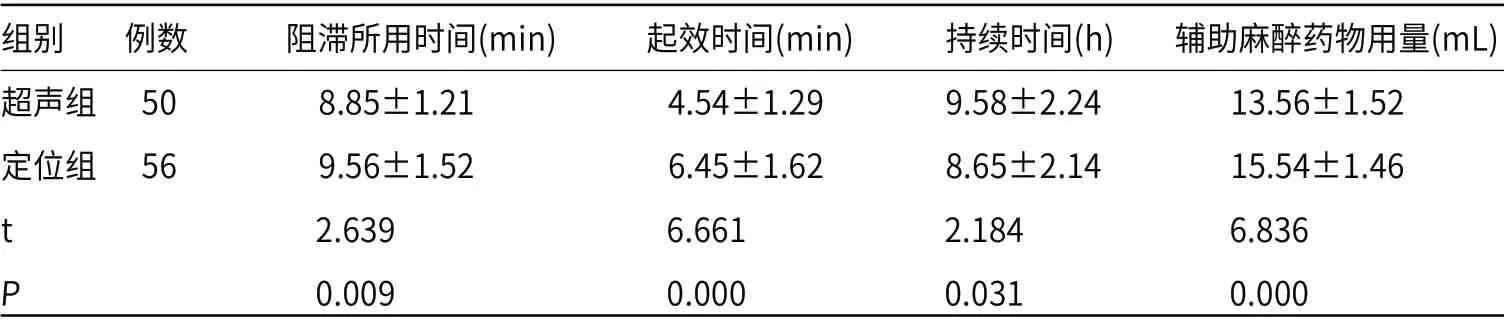
表3 两组麻醉相关指标比较
2.4 两组麻醉并发症发生率比较超声组恶心呕吐、神经损伤、血管损伤、血肿等并发症发生率为2.00%,明显低于定位组的14.28%(P<0.05),见表4。
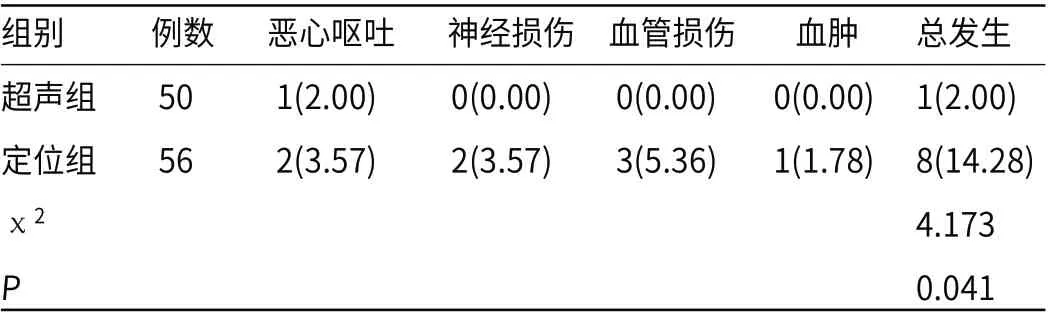
表4 两组麻醉并发症发生率比较[n(%)]
3 讨 论
小儿上肢手术属于较为常见的外科手术,需要为患儿麻醉才能进行手术,有研究报道死于术后麻醉的患者中儿童占有较大比例[10]。因此,选择安全有效的麻醉方式对于小儿上肢手术顺利完成具有重要意义。神经阻滞局部用药就可取得较广麻醉范围和较强麻醉效果,十分符合小儿上肢手术对于麻醉效果和麻醉安全性的需求[11]。臂丛神经阻滞以往都是采取盲穿的方式进行进针,根据医师解剖知识与临床经验将麻醉药物注入一定区域,但盲穿很容易导致患者神经受损,并引发多种麻醉并发症,近年来随着医疗技术的发展,可采取超声引导来进行穿刺注药,该方法可将臂丛神经结构充分展现出来,降低了穿刺难度,同时也使阻滞准确性大大提高[12]。
本研究结果虽显示两组阻滞总有效率无明显差异,但超声组完全阻滞人数明显高于对照组,主要是由于固定解剖定位下臂丛神经阻滞是根据医师个人主观判断来进行麻醉,主要参考为人体解剖知识,但每个患儿身体结构都具有一定差异,医师进针难免出现失误,从而导致阻滞失败或阻滞不完全,而超声引导下臂丛神经阻滞借助高频超声对臂丛神经进行扫描,有研究[13]表明5~10Hz的超声检查可清晰显示小儿臂丛神经。故医师在为患儿进行神经阻滞时能轻易避开重要血管和组织,直达靶神经,因而阻滞有效率较高。本研究结果还显示超声组阻滞所用时间、起效时间明显短于定位组,但持续时间明显长于定位组,超声组辅助麻醉药物用量明显低于定位组,这说明超声引导下臂丛神经麻醉阻滞更为便捷迅速,阻滞效果更好,原因可能在于超声引导可降低医师穿刺难度,阻滞部位更加精确,所取得的麻醉效果更好,有研究[14]表明超声引导下臂丛神经麻醉阻滞麻醉效果好,能有效降低患者辅助麻醉药物的使用。穿刺本身对于神经就具有直接伤害,因此提高阻滞的准确性十分重要,本研究结果显示超声组恶心呕吐、神经损伤、血管损伤、血肿等并发症发生率明显低于定位组,说明超声引导下臂丛神经麻醉阻滞更为安全,原因可能在于超声引导下医师在穿刺时能更好的穿刺视野,减少了试穿次数,能提高穿刺的准确性。此外,麻醉效果好能减少辅助麻醉药物的使用,能降低出现麻醉药物毒性的风险[15]。有研究[16]表明超声引导下的臂丛神经阻滞能清晰显示靶神经周围血管、组织的空间位置结构,医师可实时调整进针手法,能有效提高麻醉成功率,降低麻醉并发症,与本研究结果类似。研究还发现定位组术中MAP和HR明显低于术前,原因可能是在于盲穿下的臂丛神经麻醉阻滞麻醉效果欠佳,术中医师为减少患儿体动,七氟醚使用剂量较高,因此对患儿MAP和HR产生了加大影响,此外超声组术中生命体征较术前无明显变化,说明超声引导下臂丛神经麻醉阻滞对患儿生命体征影响更小,安全性更高。
综上所述,小儿上肢手术中行超声引导下臂丛神经麻醉阻滞麻醉效果好,患儿术中生命体征更稳定,可缩短麻醉起效速度,延长麻醉持续时间,减少辅助麻醉药物用量,有助于降低麻醉并发症发生率,值得临床推广应用。
