肺结核与肺结核合并慢阻肺患者CT诊断情况及影像学特征比较
2022-09-02刘思宏
刘思宏 吕 品 吴 平
南通大学附属海安医院影像科(江苏 海安 226600)
肺结核是一种全球性公共疾病,传染源较广泛且复杂,控制措施普及难度较大[1]。T细胞失衡是肺结核发展及发展重要因素[2]。T细胞失衡导致免疫反应紊乱,结核杆菌容易浸染机体,导致肺结核[3]。慢性阻塞性肺疾病(慢阻肺,COPD)是肺结核常见并发症,临床表现为慢性咳嗽、气喘、胸闷,因与肺结核临床症状相似,往往容易被人忽略或误诊。CT现已广泛用于诊断肺部疾病,能较好的反映肺部阴影、病变组织占位情况。本文选取医院2015年1月至2020年4月收治的肺结核及合并慢阻肺患者作为研究对象,给与CT诊断,现报道如下。
1 资料与方法
1.1 一般资料经医院伦理学会批准随机选取医院2015年1月至2020年4月肺结核患者89例,其中单纯肺结核45例,将其纳入单纯组;另44例患者合并慢阻肺,将其纳入合并组。单纯组患者中男性31例,女性14例,年龄18~69岁,平均(47.98±3.98)岁,病程1~19年,平均(10.97±3.87)年。合并组患者中男性32例,女性12例,年龄18~70岁,平均(47.74±3.95)岁,病程1~18年,平均(10.91±3.85)年。两组患者一般资料差异比较无统计学意义。单纯组患者满足WHO制定的肺结核相关标准[5],包括咳嗽超过2周、气管向患侧转移、胸轮廓塌陷、面色萎黄、结膜及甲床苍白、胸片出现阴影、涂片结果及分歧杆菌培养为阳性。合并组患者在满足肺结核诊断标准基础上出现反复咳嗽、痰中带血、胸闷、气短、胸痛、消瘦、低热、颈部淋巴结肿大等症状,并符合中华医学会制定分慢性阻塞性肺病相关标准[6]。
纳入标准:知情同意;成年患者;病情稳定;既往病史清晰、病案资料完整。排除标准:合并其他传染性疾病患者;肺癌患者;双肺严重泛白患者;呼吸机支持患者;ICU患者;对比剂过敏患者。
1.2 方法两组患者均接受CT检查,仪器是西门子公司生产的SOMATO螺旋CT扫描,检查前摘除金属物品,开启常规扫描,范围至肺尖至膈肌,扫描顺序由上到下,电压120kv,电流40~80mA,螺旋1.0,对重点感兴趣区进行薄扫。增强扫描注射对比剂,18s后再进行扫描。层厚10mm,纵隔窗宽400HU,中心40HU。所有图像传送至工作站进行处理。
1.3 评价指标由两名专业影像学医生采用双盲法审片,判断病灶分布、肺气肿容积比(E/L),分析影像学特征;统计两组患者临床表现。自动测量左、右肺与全肺容积(L)、肺气肿容积(E),计算E/L。
1.4 统计学方法本文所有数据资料均使用SPSS 23.00软件分析,计量资料均数±标准差以()形式表示,两组及组内比较采用t检验,三组及以上采用F检验,计数资料使用(%)表示,组内及两组比较采用卡方检验,以P<0.05表示数据比较结果差异有统计学意义。
2 结 果
2.1 两组患者病灶分布比较单纯组患者病灶位于左肺上叶最常见,其次是右肺上叶尖后段,下叶背段最少。合并组患者病灶位于右肺上叶尖后段最常见,其次是左肺上叶,下叶背段最少。单纯组左肺上叶率高于合并组(P<0.05),下叶背段率低于合并组(P<0.05),右肺上叶尖率高于合并组(P>0.05),差异比较无统计学意义。单纯组及合并组组内左肺上叶、右肺上叶尖后段,下叶背段比差异比较无统计学意义(P>0.05),见表1。
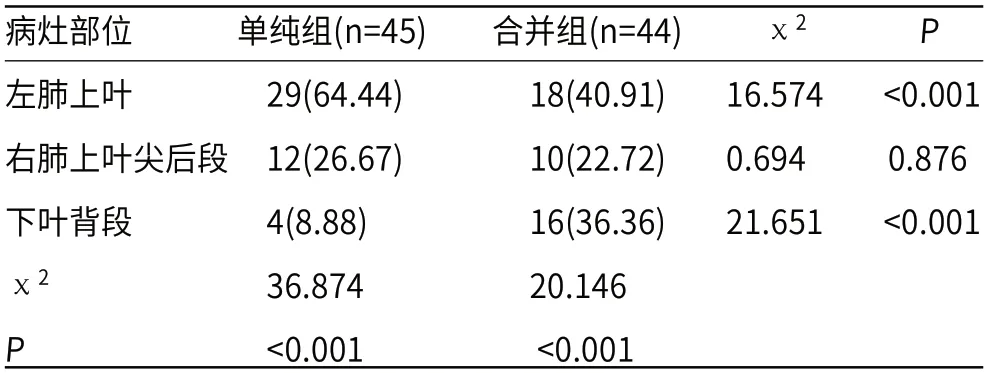
表1 两组患者病灶分布比较[n(%)]
2.2 两组患者CT肺部E/L指标比较合并组患者左肺、右肺、全肺E/L值高于单纯组(P<0.05)。单纯组左肺、右肺、全肺E/L值差异比较无统计学意义(P>0.05),合并组左肺、右肺、全肺E/L值差异比较无统计学意义(P<0.05),见表2。
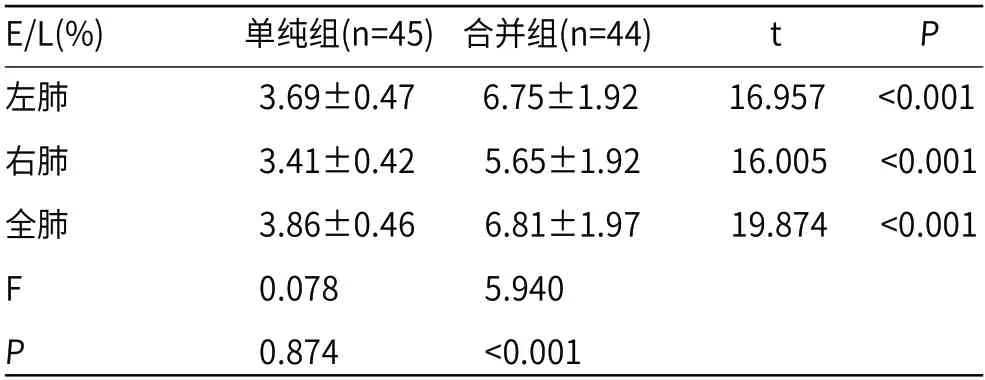
表2 两组患者CT肺部E/L指标比较
2.3 两组患者影像学特征比较由图1可观察到:合并组患者两肺透亮度增高,右肺散在条索、结节样密度增高影,境界不清,其内可见小空洞影;单纯组患者两肺透亮度正常,两肺课件斑点状密度增高影,境界不清。
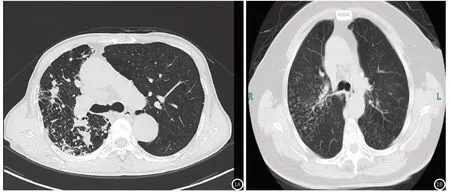
图1 两组患者影像学特征(图1A:合并组;图1B:单纯组)
数据统计结果表明:单纯组患者肿块、分叶征、毛刺状结节、胸膜凹陷、空洞比低于合并组(P<0.05),条缩影比低于合并组(P>0.05),差异比较无统计学意义,见表3。

表3 两组患者影像学特征比较[n(%)]
2.4 两组患者临床症状比较两组患者的咳嗽、痰中带血、胸闷、气短、消瘦、低热比高于合并组(P>0.05),淋巴结肿大比低于合并组(P>0.05),差异比较无统计学意义。单纯组及合并组组内咳嗽、痰中带血、胸闷、气短、消瘦、低热比差异比较有统计学意义(P>0.05),见表4。

表4 两组患者临床症状比较[n(%)]
3 讨 论
肺结核于我国20世纪50年代前较普遍,随着医疗技术进步,大众公共卫生习惯改善肺结核发病率降低[7]。肺结核发病后仰患者机体免疫功能及抵抗力下降,肺部组织容易受炎症因子刺激,诱发肺组织病变,从而导致COPD。肺结核合并COPD临床较常见,属于一种进行性、不安全可逆的气流受限综合征[8]。临床对其诊断、检测及分级主要使用肺功能检查(PFT),但存在定位不明确问题,影响诊断结果[9]。CT扫描对肺部疾病诊断有优势。CT肺功能测定分为容积与平均密度检测,通过E/L测定肺功能。病灶部位既影响病情又影响诊断结果,较隐蔽的病灶会增加诊断假阳性或漏诊结果[10]。左肺上叶、右肺上叶尖后段、下叶背段是肺结核较常见的病灶部位,合并COPD患者病位多在下叶背段。本文选取单纯肺结核及合并COPD患者作为研究对象,经CT检查发现合并组患者病灶部位多在下叶背段,而左肺上叶、右肺上叶尖后段较少。提示临床在诊断肺结核时应重视下叶背段,左肺上叶、右肺上叶尖后段病灶情况,但未见明显规律,可见病灶分布规律对其性质的的实际鉴别意义有限。COPD机体的炎性因子及氧化应激反应会刺激肺细胞,加重肺结核咳嗽、痰中带血等临床症状[12]。最近几年结核感染、吸烟、饮酒、环境污染人数不断增加,肺结核与COPD并存例数明显增多。有文献报道显示[13],肺结核合并COPD患者有32.87%,以中老年患者常见。肺结核与合并COPD患者相比,临床症状显示,其影像学特征也因缺乏特异性而难以鉴别。本文比较了单纯肺结核与合并COPD患者的常规CT肺呼吸指标E/L,结果指出合并组患者左肺、右肺、全肺E/L值均高于单纯组。既往探究认为[14]E/L值越大,肺功能越差,因此CT诊断肺结核患者肺功能有利于鉴别诊断。
CT病灶形态、边缘、内部结构是鉴别诊断相似肺部疾病重要依据[15]。本组病例结果显示,单纯组患者肿块、分叶征、毛刺状结节、胸膜凹陷、空洞比低于合并组,条缩影比与合并组相近。肿块征象是肺部疾病向肿瘤进展的重要标志。分叶征是肺结核肿块重要征象之一,其中深分叶对于肺部疾病恶化具有重要意义[16]。毛刺状结节是周围肺组织的不规则纤维结缔组织反应性增生,一般分为短毛刺及长毛刺,是恶性结节重要征象[17]。胸膜凹陷、空洞出现表示肺功能损伤严重,炎症反应剧烈,恶化可能性较高[18]。肺结核合并COPD患者肿块、分叶征、毛刺状结节、胸膜凹陷、空洞CT征象多于单纯肺结核患者,说明合并患者肺部病变已经向恶性病灶转变。既往研究认为肺结核与合并肺部疾病的临床症状相似,临床较难鉴别。本文研究发现,肺结核及合并COPD患者咳嗽、痰中带血、胸闷、气短、消瘦、低热、淋巴结肿大临床症状发生率相同,这导致临床在诊断时混淆,增加误诊率。
综上所述,肺结核合并COPD临床症状及病灶部位表现无特异性,但在CT上显示肿块、分叶征、毛刺状结节、胸膜凹陷、空洞征,且E/L值较高,多提示肺结核合并COPD可能性。
