电针介入时间对老年开腹术后胃肠功能恢复的影响
2022-08-27王利平郑曼李莎王芬
王利平,郑曼,李莎,王芬
[南京中医药大学附属医院(江苏省中医院),南京 210000]
消化道肿瘤是临床常见的恶性疾病,开腹手术仍然是根治消化道癌症的一种重要方式。老年患者本身就易于存在便秘、消化不良等各种胃肠障碍,加之术前禁食、开腹术中牵拉损伤、胃肠暴露等原因,胃肠功能紊乱(postoperative gastrointestinal dysfunction,PGD)成为了老年开腹术后常见的并发症。PGD主要表现为排气、排便延迟以及腹胀等症状,常发生于术后3 d内[1]。PGD近年来发生率并未明显下降,在日本甚至上升了10%[2]。不仅会减慢患者康复的进程,还会增加经济支出,延长住院时间[3-4]。目前防治术后 PGD有药物与针刺治疗,但药物疗法收效甚微。电针可以通过神经反射或调节激素分泌等途径[5-7],明显改善患者术后胃肠功能,这不仅在中国,在国外也得到广泛应用[8-9]。目前电针介入时机不一,多数研究欠规范。本研究观察不同电针介入时机对老年开腹术后胃肠功能的影响,探索围术期电针方案。
1 临床资料
1.1 一般资料
选取2020年3月至2021年3月于江苏省中医院择期行经腹胃肠道肿瘤手术住院患者作为研究对象,共120例;其中男83例,女37例;年龄50岁以上。按照就诊时间顺序抽取填写有随机数字的随机分配卡,分为4组(A组、B组、C组和D组)。4组年龄、美国麻醉医师协会分级标准(American Society of Anesthesiologists, ASA)分级、性别等一般资料比较,差异无统计学意义(P>0.05),详见表1。对麻醉医师、手术医师、结局随访人员、数据整理与统计人员均采用盲法,但患者以及针灸医生无法实现盲法。本研究是一项单中心、随机、盲法、平行对照研究。本研究方案经中国注册临床试验伦理委员会审查批准(批号ChiECRCT20200418),并在江苏省中医院实施。

表1 4组一般资料比较
1.2 纳入标准
①已确诊胃癌或肠癌,且将行全麻下胃肠道肿瘤手术;②麻醉 ASA分级为Ⅰ~Ⅲ级;③患者自愿,并签署知情同意书;④患者接受电针治疗,依从性良好。
1.3 排除标准
①合并其他精神障碍者;②失语或视听障碍者;③体内置入起搏器等电子设备者。
2 治疗方法
4组患者均在全麻气管插管下行经腹胃肠道肿瘤切除手术,均采用相同的麻醉与镇痛方案。进入手术室后开放静脉通路,常规监测基本生命体征。全麻诱导时依次静脉注射丙泊酚1~1.5 mg/(kg·bw)、舒芬太尼0.4 µg/(kg·bw)、维库溴铵 0.1 mg/(kg·bw)、地塞米松 5 mg。脑电双频谱指数(BIS)处于全麻状态下(40~65),采用七氟烷持续吸入、丙泊酚和瑞芬太尼持续泵注维持麻醉至术毕,术中可按需追加舒芬太尼。手术结束缝皮时给予托烷司琼5 mg与帕瑞昔布钠40 mg。患者均配置静脉镇痛泵,舒芬太尼 2 µg/(kg·bw),托烷司琼0.1 mg/(kg·bw),配制0.9%氯化钠溶液(生理盐水)共100 mL。进入麻醉苏醒间后,超声引导下实施腹横肌平面(TAP)神经阻滞,双侧给予 0.38%罗哌卡因各20 mL。术后随访,如果患者自控按压镇痛泵5次以上,疼痛视觉模拟量表(visual analog scale, VAS)评分仍>3分,则予布桂嗪100 mg补救。
2.1 A组
术前30 min取双侧足三里、上巨虚和下巨虚穴,进针深度30~35 mm,平补平泻捻转,得气后,用低频脉冲电针治疗仪(XS-998B型)连接上述穴位处针柄,予疏密波,频率按2 Hz、10 Hz、50 Hz、100 Hz顺序周期性自动变化,强度以患者耐受为度,电针30 min。
2.2 B组
术后患者完全清醒拔管,在离开麻醉复苏室前进行电针治疗,操作方法和时间同A组。
2.3 C组
术前30 min以及术后患者清醒拔管后均进行电针治疗,操作方法和时间同A组。
2.4 D组
不进行任何电针治疗。
3 治疗效果
3.1 观察指标
3.1.1 主要结局指标
观察并记录患者术后首次排气和排便时间。
3.1.2 次要结局指标
观察并记录患者术后首次进食时间、住院时长以及术后3 d腹胀、恶心、呕吐发生情况和VAS评分。
腹胀评分使用Likert 5点评分法,即0分,全天完全没有腹胀不适感;1分,全天偶尔有一点腹胀不适感,但不影响休息;2分,全天较长时间的持续腹胀不适感,影响休息但可以控制;3分,全天持续腹胀不适感,影响休息需要服用药物治疗;4分,全天持续严重的腹胀不适感,腹部膨隆叩呈鼓音,甚至伴有呕吐或干呕。
3.2 统计学方法
采用SPSS25.0统计软件进行统计学处理。符合正态分布的计量资料以均数±标准差表示,多组间比较行方差分析,两两比较行LSD检验。计数资料比较采用卡方检验。以P<0.05表示差异具有统计学意义。
3.3 治疗结果
3.3.1 4组术后首次排气和排便时间比较
4组术后首次排气和排便时间比较,差异具有统计学意义(P<0.05)。C组术后首次排气和排便时间较B组和D组均明显缩短(P<0.05)。C组术后首次排便时间较A组明显缩短(P<0.05)。详见表2。
表2 4组术后首次排气和排便时间比较 (±s, h)
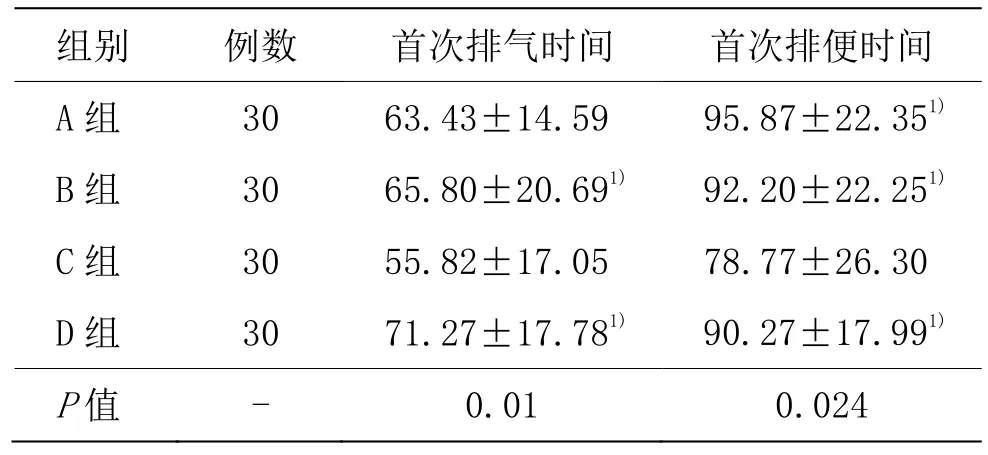
表2 4组术后首次排气和排便时间比较 (±s, h)
注:与C组比较1)P<0.05
组别 例数 首次排气时间 首次排便时间A组 30 63.43±14.59 95.87±22.351)B组 30 65.80±20.691) 92.20±22.251)C组 30 55.82±17.05 78.77±26.30 D组 30 71.27±17.781) 90.27±17.991)P值 - 0.01 0.024
3.3.2 4组术后首次进食时间和住院时长比较
4组术后首次进食时间和住院时长比较,差异具有统计学意义(P<0.05)。A组和C组术后首次进食时间较D组明显缩短(P<0.05)。C组住院时长较其余3组明显缩短(P<0.05)。详见表3。
表3 4组术后首次进食时间和住院时长比较 (±s)

表3 4组术后首次进食时间和住院时长比较 (±s)
注:与D组比较1)P<0.05;与C组比较2)P<0.05
组别 例数 首次进食时间(h) 住院时长(d)A组 3 0 8 7.3 0±2 2.3 1 1) 1 3.3 7±1.9 2 2)B组 3 0 9 6.4 0±1 9.7 8 1 3.2 7±1.6 6 2)C组 3 0 8 7.2 2±1 8.8 9 1) 1 1.3 3±1.8 6 D组 3 0 1 0 0.5 7±1 6.8 6 1 4.1 7±2.1 2 2)P值 - 0.0 1 7 0.0 0 0
3.3.3 4组术后3 d腹胀情况比较
4组术后腹胀发生率以及腹胀发生情况比较,差异无统计学意义(P>0.05)。详见表4。
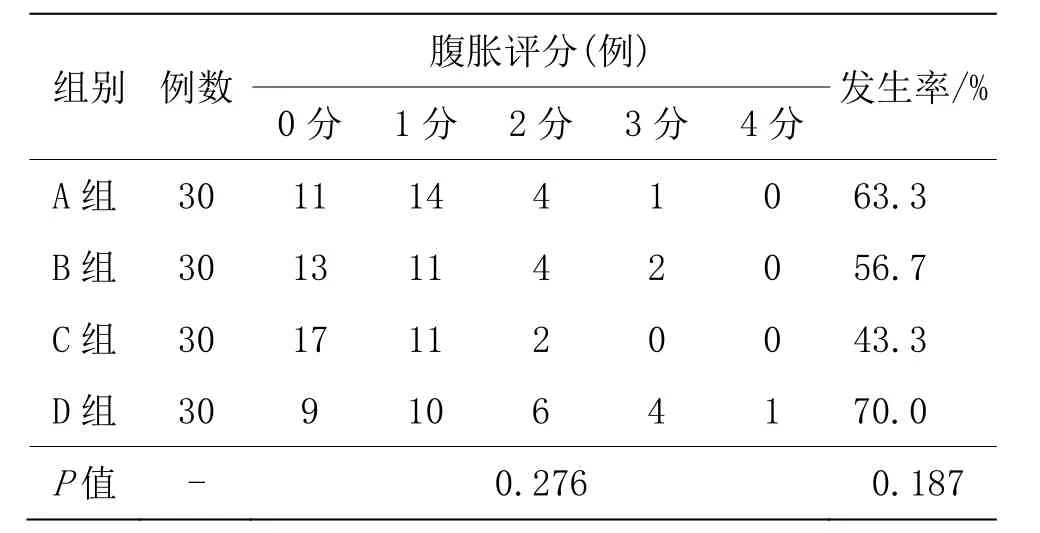
表4 4组术后3 d腹胀情况比较
3.3.4 4组术后3 d恶心呕吐发生情况和VAS评分比较
4组术后3 d恶心呕吐发生情况和VAS评分比较,差异无统计学意义(P>0.05)。详见表5。

表5 4组术后3 d恶心呕吐发生情况和VAS评分比较
4 讨论
术后胃肠功能紊乱(PGD)以胃肠道运动功能障碍为特点,包括以恶心呕吐为主的上消化道症状和以术后麻痹性肠梗阻为主的下消化道症状。在老年开腹患者术后发生率高,从生理、心理、经济各个方面影响患者康复。药物对于PGD的防治效果已经达到瓶颈,而以针灸为代表的中医诊疗技术受到了广泛关注。前期调查研究发现,患者对于围术期电针干预的接受度与满意度均较高[10]。
足三里、上巨虚、下巨虚为针刺改善胃肠功能的常用取穴[11]。传统中医学认为,腹部手术后,中焦气滞,瘀血内阻,腑气不通以致脾胃升降功能失调,属气滞血瘀、湿热蕴结之证。治疗上应行气通腑,活血化瘀,使脾升胃降,小肠转化之职趋于正常[12]。足三里为足阳明胃经的合穴,胃之下合穴,具有和胃健脾、通腑化痰、升降气机之功;上巨虚为大肠之下合穴,具有通降肠腑、理气和胃之功;下巨虚为小肠之下合穴,具有分清降浊、宁神镇惊之功。本研究选择此3个穴位,实施可行性高,患者易于接受,电针干预后无出血、局部感染等不良反应。
本研究发现,术前与术后单独干预,对于术后首次排气、排便时间无明显改善,但术前与术后联合干预可明显缩短术后排气、排便、进食时间。可能是因为术前患者存在一定的紧张、焦虑等情绪,影响电针效果。术后在恢复室患者拔管清醒后实行,不排除有一定的残留麻醉药作用而使电针疗效受到影响。术前和术后联合干预与不干预、术后干预比较,可以明显改善胃肠功能,提示围术期多次电针疗效优于单次,结果与既往研究一致[13-14]。单次电针术后首次排气时间有一定的缩短趋势,但无统计学意义,更优的电针干预时机需要扩大样本量确定。
术后患者腹胀、疼痛评分及恶心呕吐发生情况各组间无明显差异,与YANG J等[15]、LI S等[16]研究结果一致。术后腹胀是腹部手术后常出现的并发症,其主要是麻醉药的使用和手术的创伤影响胃肠道迷走神经传导以及术前肠道准备导致的。本研究采用多模式镇痛方式,从不同路径与机制减少了术后疼痛的发生,4组患者术后疼痛评分均不高。阿片类药物的减少,术前及术后快速康复策略,使患者术后腹胀以轻型为主,多可自我缓解。本研究人群为老年患者,随机选择,并非恶心呕吐易发人群,术中止吐药、地塞米松以及较少阿片类药物使用也在一定程度减少了术后恶心呕吐的发生。
目前常采用的评估患者术后胃肠功能的方法包括观察术后首次排气、排便、进食时间,记录肠鸣音次数以及使用放射性标记物[17-18]。但放射性标记物在反应患者胃肠功能改变的同时,会带来一定创伤,还会增加花费[19]。记录肠鸣音次数,需要有专业的医护人员定期随访,在实际应用中有较大困难。因此观察患者首次排气、排便、进食时间就成为临床最常用的反映术后胃肠功能的方法。
本研究不足主要有以下几点。首先,术前电针时机为术前 30 min,未比较术前其他时间段电针对于老年开腹术后胃肠功能的影响;其次,样本量较小,单次电针对于术后胃肠功能影响无统计学意义,未能比较出术前与术后哪个时间进行电针干预效果更优,需进一步扩大样本量研究;第三,本研究针对的是开腹手术的老年患者,对于其他手术类型的影响尚未可知;第四,未设置假电针组,但根据研究[20]设置假电针组与否不影响结果,而且术后胃肠功能的评估较客观,受患者主观影响小;第五,由于电针操作特殊性,无法保证患者以及针灸操作人员盲法,该缺陷在其他研究中也存在,为了缩小偏倚,术后随访人员以及数据分析人员均采用盲法。
综上,术前联合术后电针治疗可更好地促进老年开腹术后胃肠功能的恢复,疗效优于术前或术后单次电针治疗。
