盆底超声检查评估不同分娩方式下女性盆底功能变化情况的价值分析
2022-08-27梁舒
文/梁舒
女性盆底功能障碍是临床常见病与多发病,患者发病后会出现盆底结构异常、损伤或者缺陷等,从而导致盆底功能出现问题,主要症状表现为尿失禁、盆腔器官脱垂等。既往研究认为,女性的妊娠与分娩均可能导致盆底功能障碍的发生,且不同分娩方式对患者盆底功能的影响也存在较大的差异。另有研究指出,盆底超声检查具有无辐射、无创伤且重复性高的优点,可通过指导患者正确配合检查,实时观察其盆底结构的变化情况,进而为疾病的诊断与后续治疗方案的明确提供数据参考。本研究主要分析盆底超声检查评估分娩女性盆底功能改变情况的价值,旨在明确阴道分娩与剖宫产分娩产妇盆底功能危险程度,为合理分娩方式的选择及后续预防措施的制定提供数据支持。
1 资料与方法
1.1 临床资料
选择2019年10月至2021年10月于我院分娩的96例产妇作为研究对象,参考产妇所选择的分娩方式分为阴道分娩组(n=48)与剖宫产分娩组(n=48)。阴道分娩组患者年龄21~36岁,平均(29.71±2.98)岁;孕周37~40周,平均(38.25±1.17)周;体重57~70kg,平均(62.57±4.85)kg。剖宫产分娩组患者年龄22~35岁,平均(29.65±3.01)岁;孕周37~41周,平均(38.40±1.09)周;体重54~73kg,平均(62.25±5.02)kg。两组各项基线资料比较无明显差异(P>0.05),有可比性。
1.2 入选标准
1.2.1 纳入标准
①均为初产妇、足月、单胎;②年龄≥18岁,符合自然分娩或剖宫产指征;③沟通交流顺畅,可自主完成研究。
1.2.2 排除标准
①意识不清,影响研究开展者;②重要脏器功能障碍者;③存在危急重症者;④并发生殖道感染者;⑤并发妊娠期糖尿病及高血压者;⑥对本研究所采用的检查方式表现出严重不耐受者;⑦病例资料缺失,影响研究开展者。
1.3 检查方法
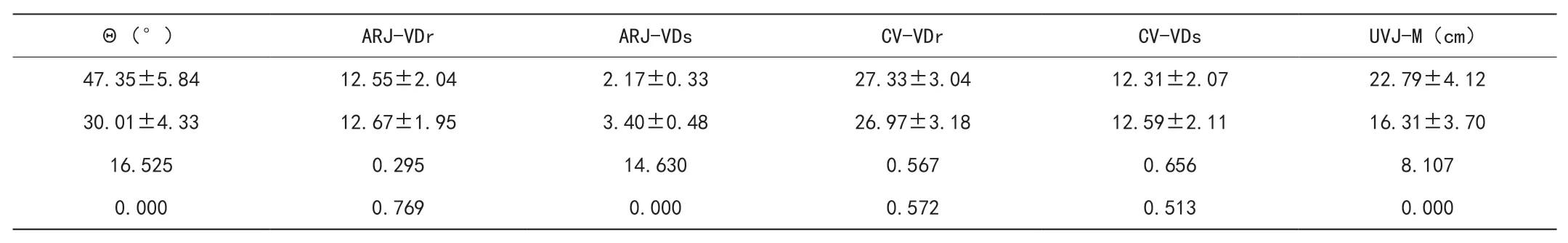
两组产妇产后均接受盆底超声(Voluson E8超声诊断仪,美国GE公司)检查,探头频率设定为5~7MHz。检查前禁饮、禁食,排空膀胱。检查时取膀胱截石位,取耦合剂涂抹探头,并选择干净避孕套套于探头上,在超声辅助下对产妇盆腔子宫、卵巢等多部位进行细致的检查评估,将检查参数上传至配套工作站。统计项目包括安静状态下与Valsalva动作下膀胱尿道后角角度(Ar、As)、膀胱旋转角度(θ)、膀胱颈角度(θr、θs)、膀胱颈距耻骨联合下缘距离(Dr、Ds)、肛直肠连接部距耻骨联合下缘距离(ARJ-VD)、宫颈外口距耻骨联合下缘距离(CV-VD)以及尿道膀胱连接部移动度(UVJ-M)。
续表1
1.4 观察项目
①比较两组产妇安静状态下与Valsalva动作下Ar、As、θ、θr、θs、Dr、Ds、ARJ-VD、CV-VD以及UVJ-M项目指标水平。②比较两组产妇漏尿情况发生率。③比较两组产妇膀胱脱垂情况发生率,脱垂最外沿位置位于参考线1cm内,判定为轻度膀胱脱垂;若最远点在参考线下1~2cm以内,则判定为中度膀胱脱垂;若最远点超过参考线2cm以上,则判定为重度膀胱脱垂。
1.5 统计学方法
2 结果
2.1 两组产妇盆底特征参数比较
阴道分娩组Ar、As、θ、Dr、Ds及UVJ-M项目水平均高于剖宫产分娩组(P<0.05),两组安静状态下与Valsalva动作下CV-VD项目水平无明显差异(P>0.05)。两组安静状态下ARJ-VD项目水平无明显差异(P>0.05);阴道分娩组Valsalva动作下ARJ-VD项目水平低于剖宫产分娩组(P<0.05)。见表1。
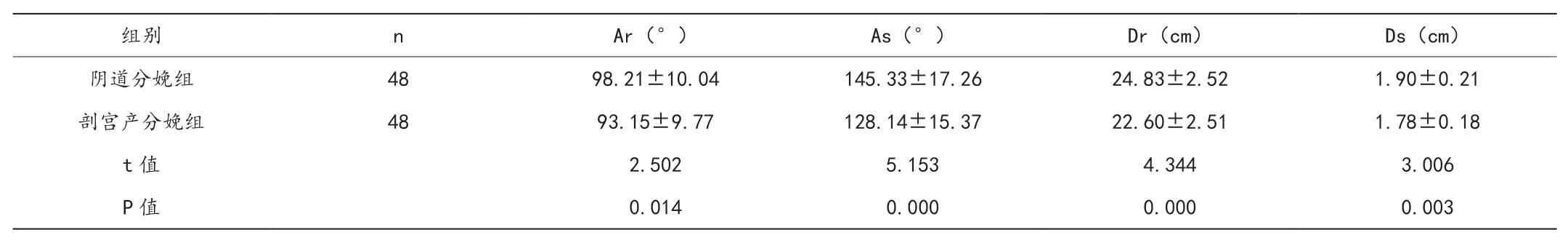
表1 两组各项盆底特征参数水平比较(x±s)
2.2 两组产妇漏尿发生风险比较
阴道分娩组35例产妇产后均存在漏尿情况,发生率为72.92%。剖宫产分娩组20例产妇产后存在漏尿情况,发生率为41.67%。阴道分娩组漏尿情况发生率明显高于剖宫产分娩组(P<0.05)。见表2。

表2 两组产后漏尿情况发生率比较[n(%)]
2.3 两组产妇膀胱脱垂发生风险比较
阴道分娩组有46例产妇产后出现膀胱脱垂情况,其中轻度9例、中度37例,无重度发生。剖宫产分娩组有35例产妇产后出现膀胱脱垂情况,其中轻度19例、中度16例,无重度发生。阴道分娩组产后膀胱脱垂总发生率为95.83%,高于剖宫产分娩组的72.92%(P<0.05)。见表3。
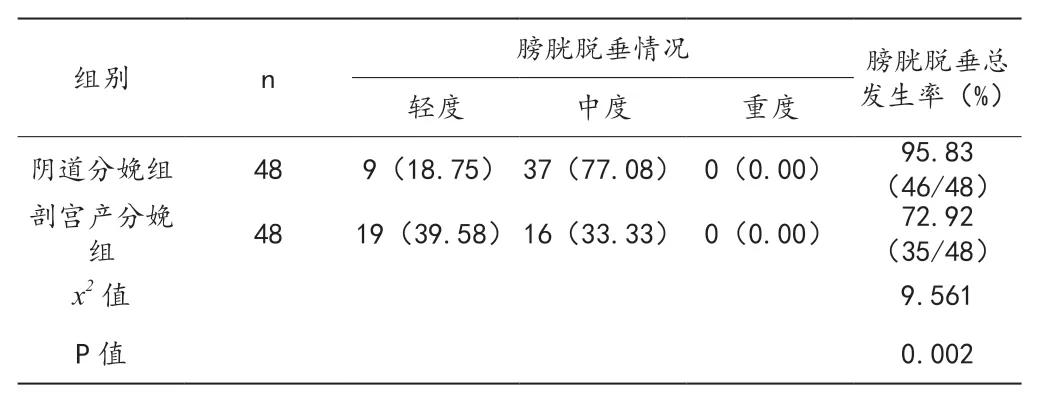
表3 两组产后膀胱脱垂发生率比较[n(%)]
3 讨论
女性盆底功能障碍是临床常见且危险程度较高的一类疾病,多由盆底支持结构退化、损伤及其他病理性疾病引起,该病的发生不但会持续性恶化患者身体状态,还可能增加其他并发疾病发生的风险,最终加大临床治疗难度,影响患者生活质量。既往研究提出,妊娠期女性体内各类激素水平出现异常改变,腹盆腔压力逐渐升高,盆底肌与韧带随之松弛,因此产妇分娩期盆底肌功能存在明显的减弱现象。除此之外,女性分娩时胎儿对盆底肌及相关脏器有明显的挤压行为,因此可能导致盆底神经损伤,故盆腔功能也相应减弱。
近年来,随着我国医学技术的飞速发展,各类影像学方法均在盆底组织功能评估中发挥了一定的作用,但不同影像学方法在临床中的应用价值存在较大差异。相较而言,超声对软组织的分辨能力较强,利用超声技术对盆底进行检查可清楚显示盆底组织结构,同时还能从盆底组织形态的改变程度对其功能状态进行评估。此外,超声检查对操作者的要求较低,对患者造成的经济负担较低,且该检查方式本身无创伤性,安全性较高,具有重复性的优点,因此临床推广基本不会受到限制。超声检查还具有机体组织的动态观察性,如盆底超声在就可对患者卵巢、子宫及周围组织功能进行细致的观察评估,进而为其分娩后早期并发症的预防与治疗争取时间。
本研究结果中,阴道分娩组Ar、As、θ、Dr、Ds及UVJ-M项目水平均高于剖宫产分娩组(P<0.05),阴道分娩组Valsalva动作下ARJ-VD项目水平低于剖宫产分娩组(P<0.05)。表明相较于剖宫产分娩,阴道分娩更易对患者盆底各项组织及功能造成损伤,提示产妇选择阴道分娩后需重点关注盆底功能状态,发现异常后及时采取相应的治疗措施进行处理。就分娩方式而言,剖宫产分娩通常不需要对阴道进行扩张处理,因此患者盆底组织结构基本无撕裂情况发生,下尿路也得到了有效保护。而阴道分娩时盆腔器官组织均缺乏有效支撑,分娩过程中及分娩后膀胱颈活动度及所在位置均可能出现较大的变化,故此类产妇分娩后盆底功能显著减弱。既往研究表明,选择阴道分娩的产妇在产后6~8周子宫修复程度较剖宫产分娩更好,该结果表明剖宫产分娩方式对盆底功能的保护作用有限,因此结合患者自身情况合理选择对应的分娩方式尤为重要,产妇临床分娩时,需在提高分娩安全性的同时改善其预后结局。
产妇妊娠期间存在内分泌激素异常改变的现象,其盆底韧带胶原溶解速度加快,盆底组织逐渐松弛,盆底张力显著降低。伴随妊娠进展,子宫对盆底组织的压迫程度逐渐严重,该状态下产妇盆底功能就存在较高的损伤风险。本研究结果显示,阴道分娩组分娩后不良事件发生率高于剖宫产分娩组(P<0.05),表明分娩方式的不同对产妇产后盆底功能及结构的影响较为明显。究其原因在于,阴道分娩方式会对阴道有较大的损伤性,且可能因产道牵引导致盆底肌纤维或盆底肌神经损伤,最终降低会阴张力,导致漏尿与膀胱脱垂情况的发生。
综上所述,阴道分娩产妇产后盆底功能更易发生损伤,盆底超声的临床应用对不同分娩方式下女性盆底功能状态均具有较好的评估效果,针对存在盆底损伤的患者应及早制定并开展合理的盆底肌功能训练,促进其康复。
