个性化康复护理对脑卒中合并肺部感染患者的影响
2022-08-25姜桂玲张荣芝郑红玉阴其玲
姜桂玲,张荣芝,郑红玉,崔 慧,阴其玲
(山东第一医科大学第二附属医院 山东泰安271000)
脑卒中是神经内科常见的脑血管堵塞或出血性疾病,约有50%的患者并发吞咽功能障碍,容易发生误吸,加之营养不良、脱水等因素降低身体免疫力,以及原发血管病变直接损害对应的呼吸中枢等原因,很容易出现吸入性肺炎等肺部感染性疾病,引起肺功能下降,严重的可以造成窒息死亡[1-2]。脑卒中后合并吞咽功能障碍是诱发肺部感染的危险因素,所以改善吞咽功能对预防和控制肺部感染具有重要意义。有报道显示,对脑卒中合并肺部感染的患者给予针对性康复护理,能缓解其临床症状,对治疗结局及改善预后有明显的促进作用[3]。有报道显示,个性化康复护理模式对减少脑卒中后并发症及改善肺功能具有积极作用[4]。2020年1月1日~2022年3月1日,我们对35例脑卒中合并肺部感染患者实施个性化康复护理,效果满意。现报告如下。
1 资料与方法
1.1 临床资料 选择我院同期收治的70例脑卒中合并肺部感染患者为研究对象。纳入标准:①符合中华医学会神经病学分会神经康复学组等于2011年制订的《中国脑卒中康复治疗指南》[5]的诊断标准者;②符合肺部感染诊断标准者:表现为咳嗽和咳痰等临床症状,双肺听诊可以闻及干、湿性啰音和不同程度的肺实变音。CT检查显示肺部炎性征象,体温38.5 ℃以上,白细胞计数>10.0×109/L,痰培养发现致病菌;③发病时间>3周,患者处于脑卒中恢复期;④无严重心、肝、肾功能异常,无凝血功能异常者。排除标准:①合并其他颅脑血管及神经系统疾病者;②高血压未得到控制者;③意识模糊,身体状况差,不能耐受康复护理者;④治疗依从性较差,无法配合康复护理操作者;⑤病案资料部分缺失者。采用随机数字表法将患者分为观察组和对照组各35例。观察组男19例、女16例,年龄41~78(65.15±7.85)岁。对照组男18例、女17例,年龄40~80(64.85±7.95)岁。两组一般资料比较差异无统计学意义(P>0.05)。充分告知患者及家属本研究的意义,均签署知情同意书。本研究已获得我院医学伦理委员会审批。
1.2 方法
1.2.1 对照组 采用常规护理,具体内容如下。①定期翻身、叩背:待患者生命体征平稳后实施,操作过程中需动作轻柔,每3 h 1次。叩背时每次叩击5~10 min,于餐前30 min或餐后2 h操作。②吸痰:定期吸痰,每次持续时间>15 s,采用旋转进退吸痰法,吸痰后给予吸氧。③饮食指导:根据患者自身情况制定营养套餐,注重营养需求,对吞咽困难患者给予鼻饲。④心理护理:由于患者出现不同程度的肢体瘫痪、语言交流障碍或失语等临床症状,常有情绪烦躁、抑郁、吞咽困难、治疗护理依从性差等,诸多因素导致机体抵抗力下降,引起口腔炎、误吸等导致吸入性肺炎。因此,对于清醒患者应消除其心理障碍,给患者更多的关爱体贴和心理支持,缓解其焦虑、恐惧心理,唤起对康复及恢复正常生活的勇气,积极配合治疗,同时鼓励家属积极参与护理计划,利于出院后的延续护理。⑤健康教育:入院后对患者及家属进行肺炎相关知识解读,提高对疾病发生后异常症状的认知度,并告知其配合护理治疗的方法,以提高依从性及信任度。
1.2.2 观察组 在常规护理基础上采用个性化康复护理。首先分析脑卒中合并肺炎的发病机制,通过文献复习发现该病的主要原因包括:①口腔感染源。脑卒中患者多存在咀嚼、吞咽困难、咳嗽反射功能减弱,部分患者由于中枢神经损伤呈现昏迷、嗜睡、意识障碍状态,进食时卧位不当、食物吞咽不彻底导致食物、唾液等残留,随呼吸进入气管,食物和口腔中的病原菌进入呼吸道引发肺部感染[6]。②胃食管反流(GER)因素。脑卒中患者食道括约肌肌张力降低、抗反流功能减退、胃排空延迟,加之鼻饲量过多、间隔时间过短等因素,患者容易发生GER,部分胃内容物、胃酸可损伤支气管,引起管壁强烈痉挛、支气管周围及支气管上皮出现急性炎症反应,引起化学性肺炎[7]。通过发病机制分析、制订个性化康复护理方案。①脑卒中后吞咽困难护理:针对昏迷、卧床的患者给予鼻饲维持营养,鼻饲食物配制由营养科医生完成,每次鼻饲前检查胃管刻度、避免滑出,回抽胃液明确其在胃内。每次鼻饲前调整体位,抬高床头30°~60°,维持30 min,然后回归仰卧位。鼻饲后使用30 ml温水冲洗胃管防止堵塞;每天进行口腔护理2次,神志清醒的患者进食前后漱口;进行吞咽康复训练,包括发音训练、吸吮训练、舌部运动训练、有效咳嗽等[8];注意事项:每次鼻饲前监测胃液残留量,如果残留量>150 ml,说明胃排空能力差,可延长鼻饲间隔时间或停止鼻饲1次,鼻饲胃管7 d更换1次。鼻饲后观察患者有无腹胀、腹痛等情况,一旦出现,及时报告医生给予处理。②GER的护理:在常规留置胃管长度的基础上延长插入8~10 cm;每次鼻饲前要回抽胃液,测定pH值,试纸显示是酸性才可确保胃管在胃内,确保胃管位置正常;每天鼻饲营养素4~6餐;鼻饲前将患者床头抬高60°,进餐后1 h再恢复卧位,以防食物反流,同时进行胃肠功能评估[9]。③针对肺炎的个性化康复护理:使用YK800型全胸震荡排痰机助力排痰,2次/d,每次30 min,该机可以震动胸腔,模仿类似咳嗽引起的支气管震动,结合雾化吸入促进痰液湿化并排出。④深呼吸训练:为了改善肺功能,指导患者进行深而慢的吸气方式:在深吸气末停滞2 s起到张肺功能,而后缓慢呼出气体,每组训练3次,每次训练10 min。⑤身心放松训练:指导患者自主感觉胸、腹肌及四肢肌肉群的收缩和放松,可以间接缓解紧张情绪,达到放松身心的目的。将患者安置于幽静的环境中,取半坐卧位或仰卧位,在护理人员的指导下闭目、按步骤依次进行上述肌群的收缩与放松练习,2次/d,每次5~10 min,待患者熟练掌握训练方法后可自行完成并增加训练次数。⑥主被动训练:利用“上下肢主被动训练器”进行主动和被动训练,每天训练2次,每次20~30 min。目的在于保持身体运动能力、防止肌肉痉挛、促进血液循环、改善消化功能及增强患者康复信心。
1.3 观察指标 ①肺功能指标:包括呼吸频率(RR)、动脉血氧分压(PaO2)、血氧饱和度(SaO2)、动脉血二氧化碳分压(PaCO2)。②护理满意度:采用问卷调查表评价,分为非常满意、满意、不满意。护理满意度(%)=(非常满意例数+满意例数)/总例数×100%。③心理状态:采用心理痛苦温度计(DT)[10]进行评价,分数设定0~10分、表示从无痛苦~极度痛苦,指导患者用数字填报最近1周的DT评分,得分≥4分即存在明显的心理痛苦。④生活质量:采用特异性吞咽障碍生活质量量表(SWAL-QOL)[11]进行评价,该量表包括恐惧、情绪、心理、食欲、社交、疲劳、食物选择、进食持续时间、吞咽障碍、睡眠质量10个条目,得分越高代表生活质量越好。
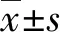
2 结果
2.1 两组干预前后肺功能指标比较 见表1。
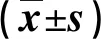
表1 两组干预前后肺功能指标比较
2.2 两组护理满意度比较 见表2。

表2 两组护理满意度比较[例(%)]
2.3 两组干预前后DT、SWAL-QOL评分比较 见表3。

表3 两组干预前后DT、SWAL-QOL评分比较(分,
3 讨论
随着我国社会逐渐进入老龄化阶段,脑卒中的发生率逐年增加,发病对象多集中于中老年人群[12]。近年来,虽然脑卒中的救治成活率逐年提高,但由于脑卒中造成的原发性脑组织损伤而导致的并发症和后遗症仍给患者带来极大伤害,其中吞咽功能障碍是常见且处理棘手的并发症,发生率高达65%,对患者的进食及呼吸功能产生严重影响[13-14]。由吞咽功能障碍引起的误吸、GER等可以导致吸入性肺炎,不利于脑卒中患者的康复。目前临床尚无治疗脑卒中合并肺部感染的特效药物,但是给予针对性的康复护理干预能有效降低脑卒中后吸入性肺炎发生率,其中,有效减少脑卒中患者出现吞咽障碍是关键环节[15]。合并吞咽功能障碍的脑卒中患者易发生肺部感染,是影响康复进程、导致病死率居高不下的主要原因[16]。由此可见,解决脑卒中患者的肺部感染是临床护理治疗的关键。
有报道显示,脑卒中患者出现吞咽功能障碍后诱发肺部感染的发生率高达34.2%,引起这一并发症的相关因素较多,包括年龄≥60岁、出血性脑卒中、长期卧床、意识障碍、合并糖尿病、心脏病病史、呼吸道原发性疾病和呼吸道侵入性操作等。原因在于伴有糖尿病和心脏病等患者机体免疫功能降低、中性粒细胞的吞噬功能下降,加之高糖环境容易滋生细菌等均增加感染风险[2]。脑卒中患者多有意识障碍,其吞咽功能和咳嗽反射均减弱,喂食时很容易引起误吸,是增加肺部感染的又一因素。伴有原发性呼吸道疾病的患者呼吸道黏膜屏障遭受破坏,其防御能力与清除能力明显下降,很容易发生肺炎。另外,临床治疗过程中进行的侵入性操作,如支气管镜检查、气管切开等会损伤气管黏膜,导致屏障破坏及病原菌定植,上述因素均增加肺部感染的概率。
个性化康复护理模式包括对患者现存病情进行分析,通过文献复习、制定针对病情的护理措施。本研究结果显示,干预后,观察组RR、SaO2、PaO2、PaCO2均优于对照组(P<0.01);干预后,观察组DT评分低于对照组(P<0.01),SWAL-QOL评分高于对照组(P<0.01);观察组护理满意度高于对照组(P<0.01)。说明个性化康复护理模式应用于脑卒中并发肺部感染的患者中,可以有效改善其肺功能及心理状态,提高患者生活质量和护理满意度,与有关文献报道一致[17]。为提高脑卒中合并肺部感染患者的肺功能,给予针对病因的护理措施、YK800型全胸震荡排痰机助力排痰、深呼吸训练、放松训练、主被动训练等,有效提高了患者呼吸肌群的运动能力,对恢复呼吸功能起到促进作用。全胸震荡排痰机联合雾化吸入起到了良好的协同作用。雾化吸入利用高速气流将药物雾化成微小气溶胶状,可以直接将药物作用于呼吸道,具有抗炎、缓解支气管痉挛的作用,加上全胸震荡排痰机助力排痰,从而有效改善临床症状[18-19]。另有报道显示,脑卒中患者长期卧床、机械通气等因素,均可以诱发膈肌废用性萎缩,降低咳嗽、排痰能力而引发坠积性肺炎及吸入性肺炎,从而导致肺功能下降[20]。应用全胸震荡仪、呼吸功能训练及主被动训练可以增加患者呼吸肌群的血液供应进而改善运动功能,对患者临床转归有明显促进作用[21]。姿势控制训练可上调患者神经肌肉反应能力,矫正由于肌张力分布异常而导致的运动姿势错位,有利于患者恢复正常运动轨迹,最大程度恢复日常运动功能,提高生活自理能力[22]。放松训练通过激活患者下丘脑的神经反应、降低儿茶酚胺分泌量、从而减少呼吸肌群耗氧量,促进患者肺功能尽快恢复。
综上所述,脑卒中患者极易发生误吸及GER,是引发吸入性肺炎、影响预后的主要因素。将个性化康复护理模式应用于脑卒中合并肺部感染患者中,可有效缓解临床症状、尽快恢复肺功能,提高患者对护理治疗的满意度及生活质量,值得进一步拓展研究。
