团体认知行为配合心理干预对卒中后吞咽困难患者负性情绪、睡眠质量的影响
2022-08-23潘春玲翁小娥
潘春玲 翁小娥
(厦门大学附属中山医院,福建 厦门 361000)
脑卒中是由颅内血管栓塞或破裂引起的一种脑损伤性疾病,是造成我国居民残疾或死亡的主要原因。吞咽功能障碍是卒中后较为常见的后遗症,可导致患者无法正常进食,增加患者营养不良、吸入性肺炎、再次卒中的发生风险,影响患者的生命安全。有研究表明,脑卒中患者还可并发睡眠障碍,诱发患者产生焦虑、抑郁等负性情绪,不利于患者的康复[1]。因此,积极治疗卒中后遗症及并发症对患者预后具有积极意义。目前,临床常用药物与康复训练相结合的方式治疗卒中后吞咽困难,能显著改善患者的临床症状,但常易忽视患者情绪的变化,导致患者自我效能感低下,遵医行为较差。团体认知行为疗法即通过构建干预团体来改变患者不良思维及行为,结合心理疗法及健康教育,帮助患者消除负性情绪,提高自我效能,从而改善患者预后[2]。基于此,本研究对卒中后吞咽困难患者实施团体认知行为配合心理干预,以探讨该护理模式的应用效果。
1 资料与方法
1.1 一般资料 本研究经我院伦理委员会审核批准。将2020年6月至2021年6月来我院就诊的80例卒中后吞咽困难患者作为研究对象,随机将其分为对照组(40例)、研究组(40例)。对照组男性25例,女性15例;年龄24~73岁,平均(52.48±6.35)岁;病程4~12个月,平均(8.15±1.33)个月;患侧部位:左侧19例,右侧21例;卒中类型:脑出血12例,脑梗死28例;基础疾病:高血压6例,高血脂5例,冠心病5例,糖尿病4例;文化程度:小学9例,初中19例,高中及以上12例。研究组男性24例,女性16例;年龄25~75岁,平均(53.19±6.42)岁;病程4~12个月,平均(7.98±1.26)个月;患侧部位:左侧20例,右侧20例;卒中类型:脑出血11例,脑梗死29例;基础疾病:高血压6例,高血脂4例,冠心病6例,糖尿病4例;文化程度:小学10例,初中17例,高中及以上13例。两组一般资料(患侧部位、性别、年龄、基础疾病、病程、卒中类型)比较,差异无统计学意义(P>0.05),均衡可比。
1.2 纳入与排除标准
1.2.1 纳入标准 符合脑卒中的诊断标准[3];年龄>18岁;具有一定书写能力,无沟通障碍;病情稳定;可独立保持站立及坐位,并可静立5 min以上;签署知情同意书。
1.2.2 排除标准 吞咽障碍分级≤2级;存在精神疾病;合并恶性肿瘤;合并全身感染;心、肝、肾能功能不全;非脑卒中引起的肢体残疾;免疫系统功能障碍;凝血功能障碍;视听功能障碍。
1.3 方法 两组均给予改善脑循环、营养脑神经、降颅压等常规药物治疗,并予以患者低频电刺激,每日1次,每次30~40 min。两组均持续护理2个月。
1.3.1 对照组 对照组给予常规护理干预,保持病房环境干净整洁,调整适宜湿度与温度;每日常规病房消毒2次,适时开窗通风;加强病情监管,给予患者24 h生活护理;每周进行1次健康教育,包括卒中类型、卒中常见后遗症及并发症、护理方案、常用药物、康复措施等;给予患者饮食指导及用药指导。
1.3.2 研究组 研究组在对照组基础上给予团体认知行为配合心理干预,具体内容如下。
1.3.2.1 创建干预团队 由2名心理师、1名护理主管、5名护士及患者共同组建干预团队。心理师需熟知脑卒中相关疾病知识,主要负责与患者进行谈话,了解患者产生不良情绪的原因与心理指导,并与护理主管共同制订干预方案;护理主管需具备较强的责任心与领导能力,主要负责对团队护士进行培训与考核;护士需通过认知行为干预的考核,具备专业护理知识与技能操作,并有较强的执行力与依从性。由护士向患者介绍认知行为干预的具体实施方案及团体结构,邀请患者参加该干预团队,患者、心理师、护理主管、护士之间相互介绍,使之熟悉彼此,建立良好护患关系,形成融洽团体氛围。
1.3.2.2 心理干预 每周1次,每次20~30 min。①加强心理支持:以平和亲切的语气引导患者诉说内心忧虑及痛苦,耐心为患者分析出现该想法及情绪的原因,并予以疏导;结合以往康复成功案例,为患者讲解卒中的特点及康复训练方式;赞赏患者的正确康复行为,肯定患者的进步,帮助患者树立康复的自信心。②放松疗法干预:选择相对安静的时间段指导患者取平卧位,静静闭上眼睛,心理师以温和、轻柔的声音引导患者有规律的呼吸,并想象自身处于安静优美或向往已久的环境中,配以舒缓的音乐,使患者身心达到放松。③外界支持:医护人员向家属讲解家庭支持的必要性,加强患者家属的支持,给予患者更多的呵护与关爱;邀请康复较好的患者现身说法,为患者讲述自身康复训练历程及自我心态调节方法,增强患者的康复积极性。
1.3.2.3 认知干预 每周1次,每次20~30 min。①结合患者的文化程度、性格等,护理人员采取通俗易懂的交流方式与患者进行面对面沟通,评估患者对卒中疾病的认知程度,当发现患者存在错误认知及现象时,要及时指出并纠正,帮助患者建立正确的疾病信息与科学知识。②观察患者神态,评估患者的情绪,调查患者的心理状态,引导患者诉说心理负担,结合患者实际情况安慰、开导患者,善于发现患者身上的闪光点及长处,使患者重新认识自己,肯定自己,增强自信心,摆脱不良情绪;引导患者保持平常心,正确面对疾病,避免情绪过激。③鼓励患者积极主动寻求家庭及亲朋好友的理解与支持,多与其进行沟通交流,使家属及亲友了解自身想法,从而及时获得家庭及亲友的帮助。④护理人员加强与患者之间的沟通,与患者共同制订康复计划及目标,划分护理人员与患者的责任,共同写下对对方的要求与期望,设立目标奖惩制度,确保患者遵医行为。
1.3.2.4 行为干预 ①吞咽功能训练:于餐前进行10 min吞咽训练,每日3次,将湿棉签置于冰箱中冷冻2 h,取出刺激患者咽后壁及软腭,以促进患者咽反射的恢复;指导患者口中含水,鼻子吸气后,屏住呼吸同时吞咽食物,并给予正确咳嗽指导,以刺激声门,防止误咽;指导患者正确空吞、吸吮方法,以增强患者咀嚼肌的协调;晨间或午休后,指导患者发“a”音,并向两侧运动发“yi”音,然后再发“wu”音,每组3次,连续进行5~10组,以促进口唇肌肉运动;指导患者伸出舌头,向口角左右摆动,并交替用舌尖舔上下唇,压迫硬腭部,每隔5 min进行1次,持续20 min,每日3次,分别于早、中、晚餐前进行,若患者无法自行舌运动时,护士可用匙或压舌板帮助患者舌部上下左右运动。②人际交往训练:鼓励患者主动结交新朋友,主动向病友介绍自身基本情况,包括年龄、姓名、病程、个人爱好、家庭构成等,活跃聊天气氛,增强患者交流的积极性,加强患者自我肯定及认定自我角色;护理人员与患者进行角色扮演,以帮助患者恢复语言沟通能力。③学习干预:每周周六下午进行1次团体学习行为干预,每次30 min,主要为患者讲解一般卫生常识、实事教育、药物管理技能等,保证患者可自行校对药品、保管药品、应对药品不良反应等,提高患者自我管理水平。④自护训练:与患者共同拟定自护时间表,指导患者模拟日常家庭起居,包括洗漱、沐浴、梳理、购物等,让家属帮助并监督患者执行该训练,每周周一护理人员检查患者模拟情况,并根据患者恢复情况调整模拟内容,逐步帮助患者恢复日常生活能力。
1.4 观察指标 ①分别采用汉密顿焦虑量表(Hamilton Anxiety Rating Scale,HAMA)及汉密顿抑郁量表(Hamilton Depression Rating Scale,HAMD)评价两组干预前、干预后负性情绪,HAMA、HAMD分别含14、24个条目,每个条目0~4分,分别将极重度、重度、中度、轻度、无症状记为4分、3分、2分、1分、0分,HAMA、HAMD临界值分别为7、8分,即总分低于临界值,则无焦虑、抑郁症状,总分高于临界值,存在焦虑、抑郁症状,且分数越高,焦虑、抑郁越明显。②采用一般自我效能感量表(General Self-Efficacy Scale,GSES)评估两组干预前、干预后自我效能,包含10个条目,计分规则:完全正确(4分)、多数正确(3分)、有点正确(2分)、完全不正确(1分),分值范围10~40分,分数与自我效能呈正相关,Cronbach's α=0.87。③采用吞咽功能评价量表(Standardized Swallowing Assessment,SSA)评价两组干预前、干预后吞咽功能,观察患者意识、呼吸、软腭运动、咽反射、唇闭合、喉功能、自主咳嗽、吞咽时间等,满分18~46分,分数越低,表明患者吞咽功能恢复越好。④分别于干预前、干预后利用匹兹堡睡眠质量量表(Pittsburgh Sleep Quality Index,PSQI)评估两组睡眠质量,包括入睡时间、睡眠质量、睡眠效率、睡眠时间、催眠药物、睡眠障碍、日间功能障碍7个项目,18个条目,每个项目应用Linker 3级计分,满分0~21分,其中睡眠效率为正向计分,其余维度为反向计分,总分与睡眠质量呈负相关。⑤分别于干预前、干预后利用简易应对方式问卷(Simple Coping Style Questionnaire,SCSQ)评定两组应对方式,其中包含12个积极条目,8个消极条目,每个条目均为0~3分,分别将经常采取、有时采取、偶尔、不采取记为3分、2分、1分、0分,消极应对(Cronbach's α=0.78)分值范围0~24分,分数越低,表明患者趋于积极应对;积极应对(Cronbach's α=0.89)分值范围0~36分,分数越低,表明患者趋于消极应对。⑥分别于干预前、干预后利用改良Barthel指数量表(Modified Barthel Index,MBI)评价两组生活能力,共10个条目,包含平地行走、如厕、大小便控制、洗澡、进食、穿衣、床椅转动、上下楼梯、修饰,满分100分,分数越高,患者生活能力越强。
1.5 统计学方法 采用SPSS 25.0统计学软件对数据进行分析。符合正态分布的计量资料采用()表示,组间比较行t检验;计数资料采用[n(%)]表示,组间比较行χ2检验;P<0.05表示差异有统计学意义。
2 结果
2.1 负性情绪 组内比较:干预后,两组HAMA、HAMD评分低于干预前(P<0.05);组间比较:干预后,研究组HAMA、HAMD评分低于对照组(P<0.05)。见表1。
表1 两组负性情绪比较(分,)
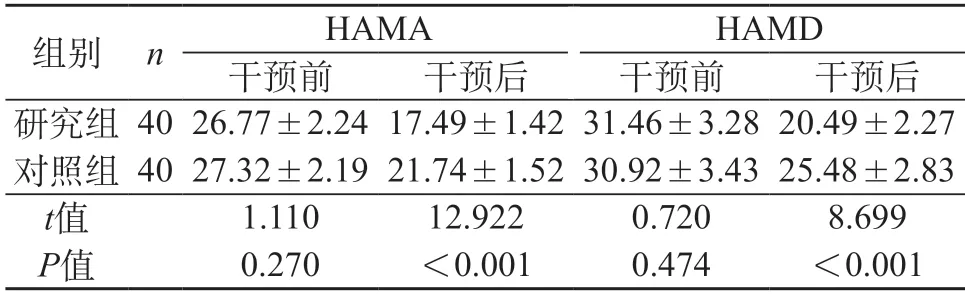
表1 两组负性情绪比较(分,)
2.2 睡眠质量 组内比较:干预后,两组睡眠效率较干预前升高,其他各维度评分及总分低于干预前(P<0.05);组间比较:干预后,研究组睡眠效率高于对照组,睡眠时间、睡眠质量、入眠时间、睡眠障碍、日间功能障碍评分及总分低于对照组(P<0.05)。见表2。
表2 两组睡眠质量比较(分,)
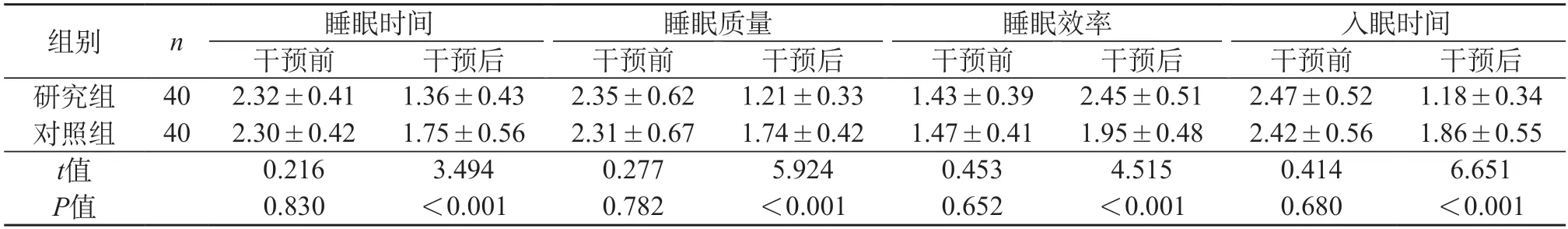
表2 两组睡眠质量比较(分,)
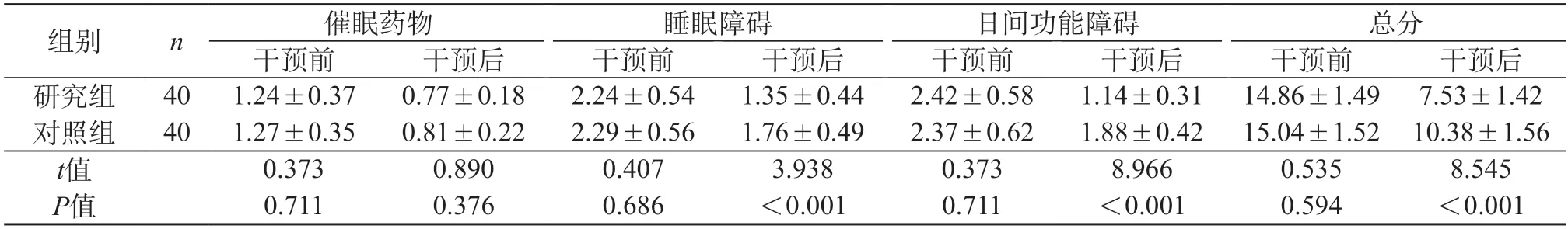
2.3 应对方式 组内比较:干预后,两组消极应对评分低于干预前,积极应对评分高于干预前(P<0.05);组间比较:干预后,研究组消极应对评分低于对照组,积极应对评分高于对照组(P<0.05)。见表3。
表3 两组应对方式比较(分,)
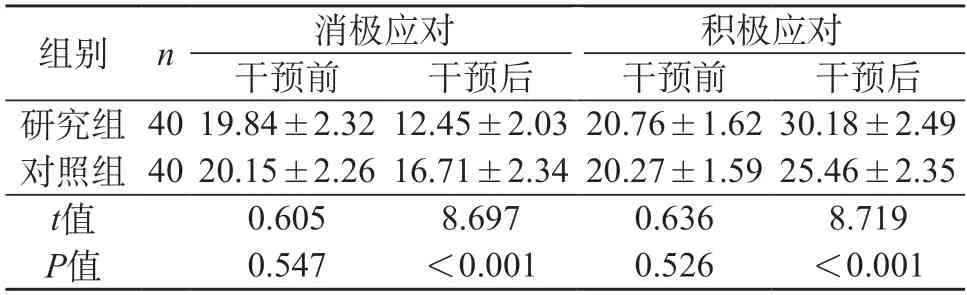
表3 两组应对方式比较(分,)
2.4 吞咽功能、自我效能、生活能力 组内比较:干预后,两组SSA评分低于干预前,GSES、MBI评分高于干预前(P<0.05);组间比较:干预后,研究组SSA评分低于对照组,GSES、MBI评分高于对照组(P<0.05)。见表4。
表4 两组吞咽功能、自我效能、生活能力评分比较(分,)
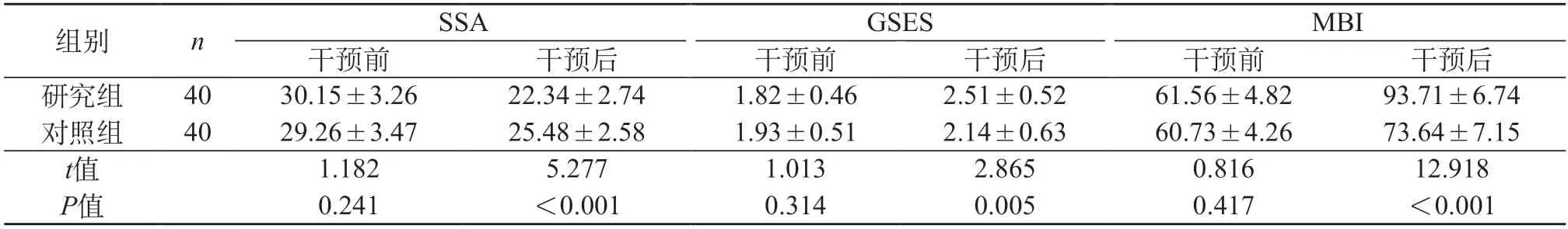
表4 两组吞咽功能、自我效能、生活能力评分比较(分,)
3 讨论
3.1 团体认知行为配合心理干预可改善患者负性情绪及应对方式 认知功能是大脑接受信息、加工处理信息并反映客观事实的高级心理功能。有报道称,患者的情绪变化可受到认知功能的影响,有40%~70%的卒中患者会产生抑郁、焦虑情绪,可能与卒中导致脑组织损害、认知功能缺损有关[4]。钟娟平等[5]等研究结果表明,给予卒中患者认知行为干预,能消除患者的不良情绪。本研究结果显示,研究组干预后HAMA、HAMD评分低于对照组,与上述研究结果一致。分析其原因为,卒中患者产生负性情绪多与其缺乏卒中疾病相关知识,无法正确应对生活中出现的紧急情况有关。通过医护人员构建干预团队,了解患者产生消极情绪的原因,有针对性的给予患者认知行为干预,提高患者疾病知识掌握度,改变患者错误认知,使患者具备应对突发事件的能力,正确面对该疾病,有助于减轻患者悲观情绪;另外,通过音乐、想象等放松疗法放松患者身心,引起患者情感共鸣,加强患者自主控制心理活动能力,利于改善其负性情绪。应对方式是个体处于应激情绪或事件期间,处理应激情境及心态的策略,卒中后吞咽功能困难患者由于角色转变及日常活动受限,常选择屈服、逃避等消极应对方式[6]。本研究给予卒中后吞咽功能困难患者团体认知行为配合心理干预,结果发现,患者应对方式正由消极转变为积极,这可能与患者负性情绪改善,患者康复自信增强有关。
3.2 团体认知行为配合心理干预可提高自我效能,恢复患者吞咽功能 本研究采用团体认知行为配合心理干预,通过改善患者心理、行为及认知,提高患者自我效能。陈晓梅等[7]在其研究中指出,自我效能提高有助于患者吞咽功能的康复。本研究结果显示,研究组GSES评分高于对照组,SSA评分低于对照组,与王爱霞等[8]研究结果一致。原因在于,团体认知行为通过医护人员加强与患者沟通,利于构建良好护患关系,改变患者疾病认知、心理认知及人际关系认知,引导患者主动寻求医护人员及家属帮助,有助于调节患者心理,增强患者自我效能;给予患者健康宣教,有助于患者了解卒中并发症及后遗症,并采取有效的措施积极应对,发挥主观能动性;邀请恢复良好的卒中吞咽功能困难患者现身说法,有助于为患者树立康复自信;引导患者家属给予患者更多的关心与温暖,进一步增强患者康复欲望,从而确保患者保持良好行为习惯,主动积极参与康复训练,看到康复训练的益处,从而提高患者自我效能,恢复患者吞咽功能。
3.3 团体认知行为配合心理干预能改善患者睡眠质量及生活能力 赵力慧等[9]认为,卒中后睡眠障碍虽然发病率较高,但极易被忽略,可引起脑卒中复发,增加死亡风险。本研究结果显示,研究组PSQI评分低于对照组,说明团体认知行为配合心理干预能改善患者睡眠质量。团体认知行为纠正患者危险想法及错误认知,启发患者理性思考,引导患者正确宣泄因过于担忧肢体障碍而产生的负性情绪,从而摆脱失眠-忧虑-失眠加重的恶性循环,改善睡眠质量;采取音乐疗法能刺激患者大脑特定区域,调节患者神经系统、免疫系统等,分散患者注意力,掩盖外部噪声,有助于舒缓患者身心,从而提高睡眠质量。另外,由于卒中后吞咽困难患者存在行走障碍、进食障碍等,患者自身及家属均不愿进行过多活动,以防发生意外,但久而久之,患者机体各项功能发生退化,逐渐失去生理性作用,易对生活质量产生负面影响。本研究中,研究组干预后MBI评分高于对照组,表明给予卒中后吞咽困难患者团体认知行为配合心理干预,能明显提高其日常生活能力。护理人员通过干预患者及家属的认知,并给予其心理疏导,有助于改善患者的迷茫状态,帮助患者认识自身问题,明确功能康复训练对预后的积极意义,激发患者自主训练积极性;同时,给予患者针对性行为干预,有助于恢复患者吞咽功能,确保患者正常进食,以获取更多的营养物质,增强患者康复希望;鼓励患者主动社交,有助于患者恢复语言表达能力及社交能力,为回归家庭及社会做准备;与患者共同制订自护计划,并设置奖惩措施,有助于帮助患者摆脱惰性,提高患者自护能力,促进患者尽快掌握基本生活技能,恢复患者生活能力[10]。
综上可知,给予卒中后吞咽困难患者团体认知行为配合心理干预,能改变患者应对疾病方式,改善其负性情绪及睡眠质量,提高患者自护能力,恢复患者吞咽功能,提高患者生活水平。
