广西地区少数民族女性乳腺癌特征回顾性分析
2022-08-23高惠吕丽琼莫小勤刘辉
高惠,吕丽琼,莫小勤,刘辉
(广西中医药大学附属瑞康医院乳腺科,广西 南宁 530000)
0 引言
乳腺癌是妇女最常见的恶性肿瘤之一,是女性因恶性肿瘤死亡的主要病因之一,也是威胁着女性健康的主要因素[1]。目前乳腺癌发病机制尚未厘清,通过不同切入点寻找乳腺癌的危险因素,是我们研究的重点。20 世纪80 年代后研究发现而非洲裔美国妇女患三阴性乳腺癌风险要远远高出白人女性[2],非洲裔美国女性早期乳腺癌的发病率以及死亡率均高于其他族裔女性[3,4],提示乳腺癌具有种族差异。国内仅有少量关于蒙古族、维吾尔等不同民族间乳腺癌生存差异的报道[5,6]。广西壮族自治区约有四千六百万人口,是壮族等少数名族聚集地,是我国少数民族人口数量最多的省(区)份,全区分布有汉、壮、瑶、苗、侗、仫佬、毛南、回、京、彝、水、仡佬等少数民族。其中壮族人数约为一千四百万,约占广西总人口31.3%,约占壮族人口总数的85%。京族、毛南族、仫佬族、瑶族、水族等少数民族主要人口分布广西区内。本文针对广西区内不同少数民族乳腺癌进行回顾性分析,以期获得不同民族间乳腺癌患者特性。本次研究对象是在广西壮族自治区占有相当数量的比重少数民族,以此为研究主体,对少数民族女性乳腺癌病理学特征,治疗过程以及相关预后等特性,进行相关收集分析,以期为后继临床诊疗活动提供必要的依据。
1 资料与方法
1.1 资料
收集整理2014 年01 月01 日至2019 年07 月31 日期间就诊于广西壮族自治区广西中医药大学附属瑞康医院乳腺病科,根据纳入标准和排除标准共收录189 例初治乳腺癌患者,排除失访患者后,录入有效数据共166 患者,其中壮族80 例,瑶族38 例,水族13 例,仫佬族12 例,苗族8 例,京族6例,仡佬族4 人,毛南族和侗族各3 人,上述患者分布于广西西部和北部各个地(县)市。本研究以病理学确诊后开始随访,截止随访时间为2019 年07月31 日,本研究随访时间为6-60 个月,中位随访时间为41.19 个月,采用门诊、住院、电话随访方式,166 例获得全程随访,占比87.8%。
纳入标准:(1)接受手术治疗的非汉族女性乳腺癌患者,且临床资料相对完整;(2)术后病理确诊为浸润性乳腺癌,并有肿瘤大小、淋巴结数目、免疫组织化的ER、PR、HER-2 及Ki-67 以及Fish 扩增检测结果;(3)手术后均根据患者的不同分子分型及术后分期按“卫生部医政司出版的2011 年版《乳腺癌诊疗规范》简要说明”进行相应的化疗、放疗及内分泌治疗[7];(4)患者本人户籍所在地为广西壮族自治区或在广西地区出生并长期居住。排除标准:(1)乳腺癌之前已经确诊患有其他恶性肿瘤;(2)诊断为乳腺原位癌;(3)病理结果不详或者分子分型不完整;(4)因各种原因无法或者未能按《乳腺癌诊疗规范》进行治疗的乳腺癌患者;(5)免疫组化提示Her-2(++)者未进一步进行荧光原位杂交技术(Fish ,fluorescence in situ hybridization)检测,或者进行检测仍不确定Her-2 表达状态的;(6)男性乳腺癌;(7)因复发或者转移性乳腺癌入院治疗者。
乳腺癌分子分型是根据术后常规切片病理免疫组织化学法检测的结果进行( 组织穿刺或者快速冰冻病理检查排除)。乳腺癌分子分型简化分为4 种,依据免疫组化中的ER、PR、Her-2、Ki-67 相关表达情况,分为Luminal A 型、Luminal B 型、Her-2 过表达型以及三阴型。(1)Luminal A型:依据乳腺癌病理免疫组织化学法提示ER 或者PR 阳性,Her-2 阴性,Ki-67<14%。(2)Luminal B型:依据乳腺癌病理免疫组织化学法提示ER 或者PR 阳性,Her-2 阴性以及Ki-67 ≥14%;ER或者PR 阳性,Her-2 过表达,以及Ki-67 任意表达。(3)Her-2 过表达型:依据乳腺癌病理免疫组织化学法提示ER、PR 阴性,Her-2 过表达,以及任意Ki-67 表达率。(4) 三阴型:依据乳腺癌病理免疫组织化学法提示ER、PR、Her-2 均为阴性,Ki-67 任意表达率。(Her-2 过表达定义为免疫组织化学法提示Her-2(+++) 或者Fish 基因扩增检验阳性)。
终点事件定于标准:(1)远处转移:影像学检查提示远处脏器转移灶或者脏器转移灶经活检提示乳腺来源转移的,均视为远处转移。(2)局部区域性复发:手术治疗结束后开始,影像学检查或者局部活检病理提示为患侧乳腺、胸壁及区域淋巴结复发的,均视为局部复发标志。(3)总生存时间(OS,overall survival)指手术后起至随访截止时间或者患者因乳腺癌导致死亡的时间。(4) 无病生存时间(DFS ,disease-free survival)是指手术后开始至出现局部区域性复发或远处转移的时间。
1.2 统计学方法
本研究使用SPSS 25.0 版本软件进行相关的统计学数据分析。计数资料之间的比较采用χ2检验进行数据处理,通过Graphpad Prism 8.0 软件绘制Kaplan-Meier 生存曲线,并进行log-rank 检验对不同因素之间的OS 和DFS 进行检验。所有研究数据差异有统计学意义的值均取P<0.05 进行检验。
2 结果
本次回顾性分析共纳入2014 年01 月01日到2019 年07 月31 日期间确诊的初治乳腺癌 患 者189 例,其 中 壮 族93 例(49.21%),瑶 族41 例(21.69%),水 族16 例(8.46%),仫 佬 族13例(6.88%),苗 族9 例(4.76%),京 族6 例(3.17%),仡佬族5 人(2.64%),毛南族和侗族各3 人(0.16%)。其中失访人数23 人,占比12.2%,其中壮族失访13例,瑶族3 例,其他民族失访7 例。本次研究中,将上述患者分为三组分别为:壮族组、瑶族组和其他民族组。在终点事件统计中,局部复发有9 人,其中壮族5 例,瑶族2 例,其他民族2 例。远处转移45 人,其中壮族21 例,瑶族15 例,其他民族9 例。随访期间因乳腺癌死亡患者39 例,其中壮族22 例,瑶族11 例,其他民族6 例。
本次回归性随访中患者年龄段为22-73 岁,中位年龄46.59 岁,年龄具体分布比例:其中已绝经患者为93 人,占比56.0%,其中包括2 名因其他疾病切除卵巢的患者。未绝经患者73 人,占比为44.0%。根据AJCC(美国肿瘤研究联合委员会)乳腺癌分期标准进行TNM 分期,166 例少数民族乳腺癌患者中Ⅰ期36 例,Ⅱ期54 例,Ⅲ期76 例。
2.1 病理学特征
对于本次回顾性分析的所有病理结果均以肿瘤切除术后常规病理结果为准,穿刺和冰冻病理结果仅做参考。所有166 名患者浸润性导管癌132例,粘液癌15 例,浸润性小叶癌8 例,乳头状癌5例,髓样癌2 例,硬癌1 例,腺癌1 例,鳞状细胞癌和腺样囊性癌各1 例,浸润性特殊癌占比16.9%。其中浸润性导管癌中有3 例为微浸润,小叶癌有1 例。结合免疫组化及Fish 基因扩增检验发现Luminal A 型56 例,Luminal B 型50 例,Her-2 过表达型28 例;三阴型:32 例。激素受体依赖性占比为63.9%,ki-67 百分比大于14%有127 例,约占60.8%。115 例腋窝淋巴转移阳性患者均性腋窝淋巴结清扫术,其中腋窝淋巴结转移数目大于等于4 颗以上为50 例,淋巴结转移数目最多的一位患者有33 颗淋巴结发现癌转移。经统计分析发现:肿瘤大小(T 分期)和腋窝淋巴结状况(N 分期)在不同民族分组中差异无统计学意义(P>0.05)。不同病理分子分型在不同民族分组中存在统计学差异,P值为0.03。见表1。
2.2 治疗方法
2.2.1 手术治疗
166 例乳腺癌患者中,有47 例患者初次就诊时因肿过大失去手术机会或者保乳机会而先行新辅助或者解救化疗。最终166 例患者均得以行根治性手术切除,乳腺癌改良根治术127 例,保留乳房的乳腺癌切除术22 例,保留乳房的乳腺癌切除术+腋窝淋巴结清扫术10 例,保留乳房的乳腺癌切除术+前哨淋巴结活检术12 例,其他手术方式包括:根治性切除术+假体植或扩张器入术13 例,假体联合自体组织瓣重建术2 例,带蒂背阔肌乳房重建术2 例。手术效果较为理想,术中未见严重并发症,术后常见并发症主要有:3 例切口局部愈合不良或者小范围皮肤坏死,经清创缝合后均可愈合;2 例假体植入后出现血清肿,1 例假体植入后伴感染,经治疗后好转。其他患者无明显早期手术并发症。经统计分析发现(见表2),手术方式在不同民族组中差异无统计学意义(P>0.05)。
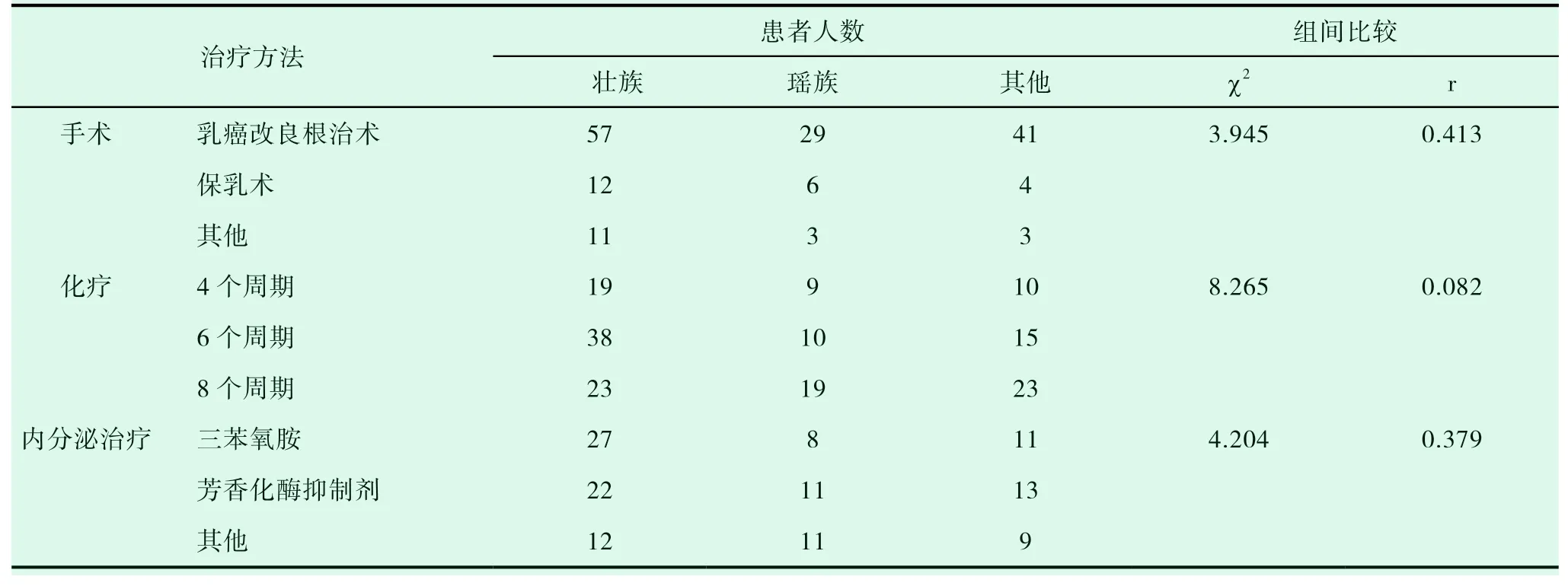
表2 少数民族乳腺癌患者治疗方法分析
2.2.2 化学治疗
所有入组166 例患者中所有患者均接受化疗,接受新辅助化疗的患者55 例,约占33.13%,所有接受新辅助化疗患者均达到部分缓解或者病理完全缓解,其中达到病理完全缓解患者15 例,约占9%。111 例患者接受术后辅助化疗,因各种原因未能完成化疗计划的患者有11 例(但是完成4 个周期以上),约占6.67%。具体化疗方案均按《乳腺癌诊疗规范》制定。化疗过程约84.3%患者发生各种不同程度不良反应,其中有34 例患者因出现Ⅳ°不良反应,有11 例患者因出现不良反应至化疗药物减量,最常见的为骨髓抑制和手足综合症。经统计分析发现(见表2),化疗强度在不同民族组中差异无统计学意义(P>0.05)。
2.2.3 内分泌治疗
本次观察对象中有124 例激素受体阳性患者,均依据是否绝经给予内分泌治疗。依据绝经状态分别予三苯氧胺加或者芳香化酶抑制剂(AI)或者卵巢功能抑制+三苯氧胺或者卵巢功能抑制+AI。其中有9 例进行内分泌治疗的患者接受卵巢切除手术抑制其功能(包括2 例术前因其他良性疾病切除卵巢),16 例患者选择药物抑制卵巢功能。其中1 例患者内分泌治疗半年后自行停药出现局部复发; 2 例绝经前患者在药物去势治疗后内分泌治疗期间出现潮热、烦躁、易疲劳等不适,随访期间对其调整内分泌治疗方案,其不良反应明显减轻和好转。其他34 例内分泌治疗患者有轻微的烦躁不适等症状。经统计分析发现(见表2),内分泌治疗方式在不同民族组中差异无统计学意义(P>0.05)。
2.2.4 生存分析
2.2.4.1 总生存率(OS)分析
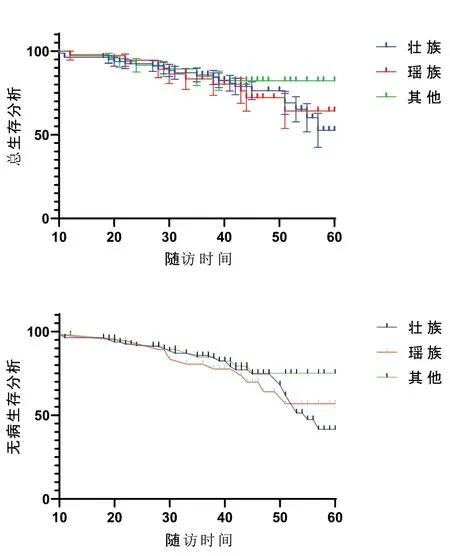
2014 年01 月01 日到2019 年07 月31 日 间 随访分析的166 例患者中,共40 例出现因乳腺癌死亡事件,最终计算得出1 年总生存率为97.59%,3 年总生存率为85.54%,5 年总生产率为75.90%。壮族组3 年OS 为86.25%,5 年OS 为73.75%;瑶族3 年OS为84.21%,5 年OS 为73.68%;其他民族3 年OS 为85.42%,5 年OS 为81.25%。总生存率在不同民族组间差异无统计学意义,P>0.05,见图1。
2.2.4.2 无病生存率(DFS)分析
纳入随访分析的166 例患者中,出现局部复发者为21 例,出现远处转移的患者为29 例,最终计算得出1 年无病生存率为95.15%,3 年无病生存率为80.72%,5 年无病生存率为71.08%。无病生存率在不同民族组间差异无统计学意义,P>0.05,见图2。
2.2.4.3 通过log-rank 检验发现(见表3)

表3 不同组别间总生存率和无病生存率之间比较
不同民族组之间的OS 和DFS 差异无统计学意义(P>0.05)。
2.2.4.4 通过COX 多因素风险分析提示(见表4)
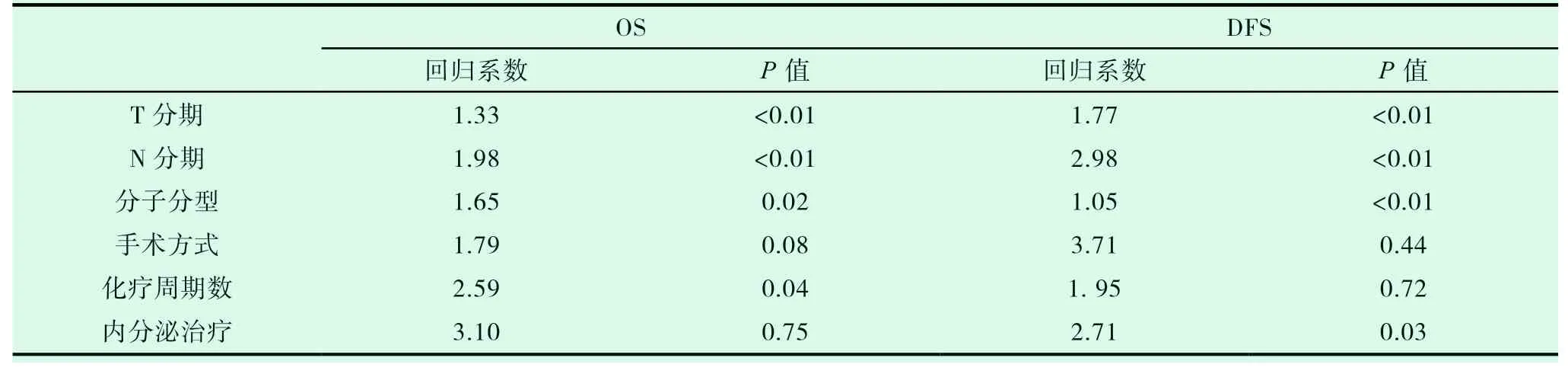
表4 多变量COX 回归分析预后因素
乳腺癌患者的T 分期、N 分期、以及是病理分子分型是OS 和DFS 独立预后因素。化疗周期数是乳腺癌患者OS 的独立预后因素;内分泌治疗方式不同是乳腺癌患者DFS 的独立预后因素。
3 讨论
乳腺癌是女性发病率最高恶性肿瘤,也是女性因癌症死亡的首要原因。中国乳腺癌发病率的增速全球第一。随着国家“健康中国2030”规划纲要的提出,制定将总体癌症5 年生存率提高15%目标[7]。为应对实现这一目标,近年来我国乳腺癌治疗发生了许多积极变化。广西地区地理环境相对封闭,社会经济发展不均衡,少数民族散布聚居等特点,是乳腺癌可能出现肿瘤异质性和预后差异性特定因素[8]。所以聚焦探索广西地区少数民族乳腺癌病理特征和生存预后有着很强的现实意义。
本次回顾性分析统计不同少数民族乳腺癌的发病人数,与以往报道不同是,本次报道少数民族大部分是人口总数少于万人以下的少数民族,部分少数民族仅存在于广西地区,如京族、水族等,是首次报道与描述该少数民族乳腺癌特征。其次我们描述本次调查对象病理学特征,人为设组并进行组间对比,结果显示除了分子分型的病理学特征外,其他相关特征差异无统计学意义。但是和现有数据进行比较时,我们还是发现了一些问题。首先T分期偏高,T2 以上患者占据总人数的72.89%,明显高于既往报道过的其他民族的[9]。随着“两癌筛查”普及以及农村女性参与程度的提高,广西偏远地区女性T 分期偏高这一现象有望得到缓解。相对T 分期明显畸高,N 分期确趋于平缓,腋窝淋巴结阳性患者占比为69.27%,腋窝淋巴结4 枚以上患者占比30.12%,这与以往报道中肿瘤大小与淋巴结转移状态呈正相关的描述不符[10]。
目前有证据显示乳腺肿瘤整形保乳术相对于乳房切除术在多个方面有着优势[11]。本次回顾性分析发现约60%整形保乳术发生在2017-2019 年,随着证据级别增强,后续整形保乳术开展会越来越多。化疗是浸润性乳腺癌全身治疗的主要方法之一,临床有效率可达到65%-90%,回顾性分析发现全部患者接受含蒽环和(或者)含有紫衫类化疗药物的一线方案[12],未发现新辅助化疗或者术后辅助化疗疾病进展患者,全部入组患者对含蒽环和(或者)含有紫衫类化疗药物的一线方案敏感。当然在化疗药物敏感的同时,化疗相关不良反应也呈现出来,观察到最多的Ⅳ°不良反应是骨髓抑制和手足综合征,是导致化疗药物减量和化疗延迟的重要原因。对患者影响范围最为广泛最严重的不良反应为胃肠道不良反应,以致少数患者因此停用或放弃化疗治疗。内分泌治疗是激素受体阳性乳腺癌患者重要的治疗手段。部分患者在内分泌治疗后逐渐出现对药物的抵抗,出现这种耐药的主要原因是雌激素表观遗传学的改变以及信号通路的异常[13,14]。本次观察对象约74.70%HR 阳性患者接受内分泌治疗,未出现患者因内分泌治疗不良反应出现停药或者中断治疗的现象。
本次回顾性分析统计发现广西边远地区少数民族乳腺癌患者初次就诊时局部肿物偏大、临床分期偏晚,激素受体阳性患者比例较低,5 年总生存率和无病生存率低于全国平均水平[15],同时各不同民族之间差异无统计学意义。虽然初诊时基线存在一定差异,但是总的生存预后没有与之对应的结果,该原因尚未研究清楚,需要进一步深入研究。
