非瓣膜病心房颤动患者抗凝治疗现状分析
2022-08-17杨静
杨 静
(甘肃省金昌市人民医院,甘肃 金昌 737199)
心房颤动(Atrial Fibrillation,AF)是临床常见的心律失常之一,65岁以上人群AF的发生率达5%[1]。预计到2050年,我国将有近900万的AF患者[2]。AF患者发病时,心房收缩不完全,容易导致心房中出现血栓[3],因此AF容易引起缺血性卒中的发生,是缺血性卒中的重要独立危险因素。在AF的治疗过程中,口服抗凝药物治疗是关键之一。本研究通过对金昌市人民医院2020年1月1日—2020年6月30日期间出院的AF患者的抗凝治疗情况进行回顾性调查分析,旨在为临床规范化抗凝治疗提供参考依据。
1 资料与方法
抽取甘肃省金昌市人民医院2020年1月1日—2020年6月30日期间出院的非瓣膜病AF患者病例140份,通过海泰电子病历系统获取患者相关信息,包括性别、年龄、AF类型、合并疾患及抗凝、抗血小板治疗情况等。根据CHA2DS2-VASc评分方法[4]对每份病历进行评分,CHA2DS2-VASc评分方法详见表1。

表1 非瓣膜病AF患者卒中危险CHA2DS2-VASc评分表
数据录入EXCEL 2007表格,应用SPSS 19.0统计分析软件进行数据处理,计数资料以频数及百分构成比表示,各组间数据比较采用χ2检验,P<0.05为差异有统计学意义。
2 结果
2.1 患者合并疾患情况
此次调查的140份病例中,患者合并的临床疾患包括高血压病、糖尿病、冠心病、慢性心力衰竭、缺血性卒中或一过性脑缺血发作(TIA)等。140例患者中,合并慢性心力衰竭的最多,达125(89.29%)例,其次是合并冠心病的有99(70.71%)例。同时合并疾病数0~5种,其中同时合并3种疾病的最多,有61(43.57%)例,其次是同时合并2种疾病的有38(27.14%)例,平均合并(2.64±1.04)种,见表2。

表2 患者合并疾患情况表
2.2 患者CHA2DS2-VASc评分情况
所有患者均采用CHA2DS2-VASc评分系统进行评分,其中卒中高危患者(≥2分)最多,共133(95.00%)例,见表3。

表3 患者CHA2DS2-VASc评分情况表
2.3 不同性别患者抗凝治疗情况
140份AF患者病例中有男性64(45.71%)例,女性76(54.29%)例,不同性别AF患者的抗凝治疗之间没有显著性差异,说明患者性别并不是抗凝治疗的影响因素,见表4。
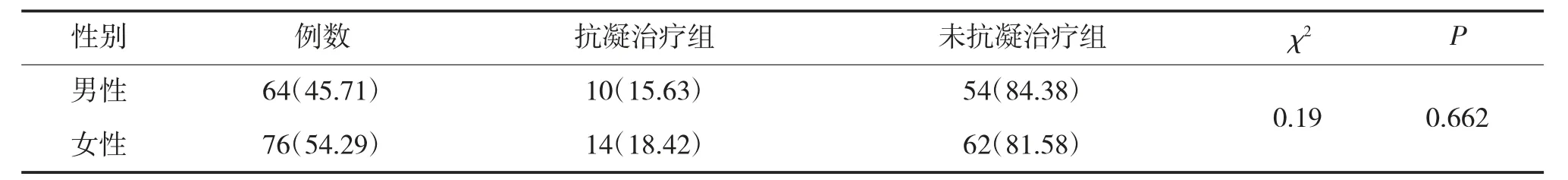
表4 不同性别患者抗凝治疗情况表[例(%)]
2.4 不同年龄段患者抗凝治疗情况
140例病例中,年龄分布在43~100岁之间,平均年龄(76.34±9.79)岁。其中65岁以下的17(12.14%)例,65~74岁组35(25.00%)例,75岁及以上的最多,有88(62.86%)例。65~74岁组的抗凝治疗率最高(31.43%),与其他2组相比存在显著性差异,见表5。
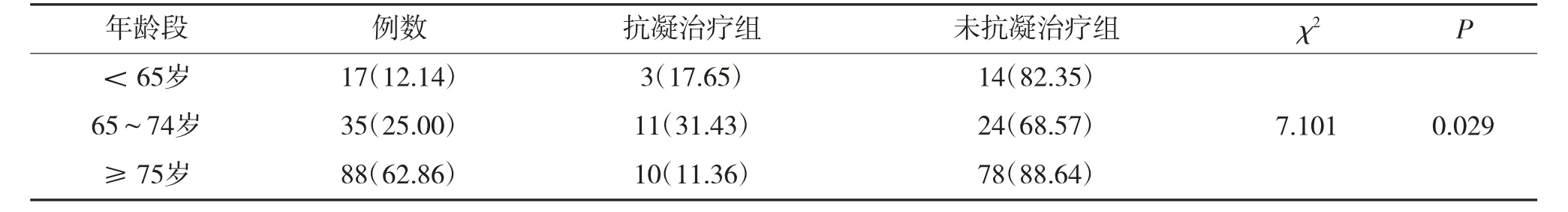
表5 不同年龄段患者抗凝治疗情况表[例(%)]
2.5 不同AF类型患者抗凝治疗情况
140例病例中,阵发性AF最多,共46(32.86%)例,其次是初发AF,共35(25.00%)例。对各种不同AF类型患者的抗凝情况进行统计发现:各组之间并没有显著性差异,表明房颤类型并不是影响患者抗凝治疗的相关因素,见表6。

表6 不同AF类型患者抗凝治疗情况表(例,%)
2.6 合并疾患对AF患者抗凝治疗的影响
合并冠心病患者的抗凝治疗率显著低于未合并冠心病患者(P<0.05);合并高血压病的患者抗凝治疗率显著高于未合并高血压病的患者(P<0.05);合并缺血性卒中的患者抗凝治疗率显著高于未合并缺血性卒中患者(P<0.05)。合并与未合并糖尿病、慢性心力衰竭患者之间,抗凝治疗率不存在显著差异(P>0.05),见表7。

表7 不同合并疾患抗凝治疗情况表(例,%)
2.7 不同CHA2DS2-VASc评分患者抗凝治疗情况
高危组(≥2分)AF患者中只有18.05%接受抗凝治疗,75.94%接受阿司匹林、铝镁匹林和(或)氯吡格雷等抗血小板治疗;中危组无患者接受抗凝治疗,40.00%接受抗血小板治疗,低危组无患者接受抗凝治疗或抗血小板治疗,见表8。

表8 AF患者抗栓药物使用情况(例,%)
3 讨论
本次研究共抽取的140例非瓣膜病AF患者中,CHA2DS2-VASc评分结果显示:133(95.00%)例患者属于卒中高危人群(评分≥2分),必须给予抗凝治疗。但此次调查结果显示:其中只有24(18.05%)例高危患者给予抗凝治疗,101(75.94%)例选择阿司匹林、铝镁匹林或氯吡格雷等药物抗血小板治疗。
目前金昌市人民医院非瓣膜病AF患者抗凝治疗率低,大部分患者用抗血小板治疗替代抗凝治疗。对患者性别、不同年龄段、AF类型及合并疾患等因素与患者抗凝治疗情况进行分析,发现患者性别、不同年龄段、AF类型并不是影响患者抗凝治疗的相关因素。而合并疾患中的合并冠心病、高血压病、缺血性脑卒中均可显著影响患者的抗凝治疗率。本调查研究显示:冠心病合并非瓣膜病AF患者中抗凝治疗的仅9(9.09%)例。合并冠心病患者因冠心病需要长期口服阿司匹林和(或)氯吡格雷等药物抗血小板治疗,抗血小板治疗联合抗凝治疗会增加出血风险[5],所以,医师对于此类患者的治疗大部分只选择抗血小板治疗。
除上述影响抗凝治疗的因素外,导致AF患者抗凝治疗率偏低的可能原因还包括:①患者因素:非瓣膜病AF患者抗凝治疗的依从性差。患者可能缺乏对AF疾病本身的认识,不知道AF可能带来的危害,缺乏远期保健预防意识;部分患者可能过度担心出血而拒绝使用抗凝药物;目前临床上大部分选择华法林来进行抗凝治疗,华法林的个体差异较大,有效治疗窗较窄,抗凝效果受多种药物及食物的影响,故在应用华法林时应密切监测凝血功能及国际标准化比值(INR),但一些农村患者不方便监测INR,或者担心去医院看病及监测INR的费用而拒绝抗凝治疗。②医师因素:医师过度担心抗凝治疗后出血不良反应的发生,对于AF患者的抗凝治疗过于保守。医师对非瓣膜病AF患者的抗凝治疗缺乏长期随访。对于文化水平较低、自理能力差等依存性不好的患者,医师没有信心使INR达标,因低INR达标率反而会增加卒中风险及出血风险。
4 结论
综上所述,金昌市人民医院目前非瓣膜病AF患者的抗凝治疗跟指南要求相差较大,仅少数患者进行了抗凝治疗。为降低非瓣膜病AF患者卒中风险,改善患者生活质量,建议临床药师在今后的用药服务工作中,着重协同医师规范AF患者的抗凝治疗。具体方案有:①建立非瓣膜病AF患者相关信息库,将其纳入慢病管理,并进行长期随访,开展非瓣膜病AF药学门诊,对非瓣膜病AF人群进行相关知识及注意事项普及,从而提高患者的用药依存性。对使用华法林的患者提供快速检测INR服务,提高INR达标率。②协助医师合理选择新型口服抗凝药物。新型口服抗凝药物与华法林相比,具有血浆浓度稳定、相互作用少、无需检测INR、出血风险低等优点,但其价格比较昂贵,无特异性拮抗剂,肾功能不全患者需要调整剂量。故在充分考虑患者肾功能、经济承受能力等问题的前提下,对于需要抗凝的患者可以选择新型口服抗凝药物[6]。
