突发性耳聋患者临床治疗效果及相关影响因素研究
2022-08-17张潇
张潇
徐州矿务集团总医院耳鼻喉科,江苏徐州 221000
突发性耳聋是临床耳鼻喉科最多见的一类耳内疾病,以起病急、听力突然进行性降低为主要临床特点,发病后,患者可在数分钟或数小时之内,突然发生感音神经性听力损失,若不能以科学、有效的方案及时进行治疗,甚至可能导致患者永久性耳聋[1]。当前,临床对于突发性耳聋具体的发病机制还未给出明确答案,但据统计数据显示,有30%~60%的突发性耳聋患者,在听力降低的同时伴随明显的前庭损伤表现,且对患者的治疗与预后有着直接的影响,由于临床尚未研究出该病的特效治疗方式,在治疗方面尚无统一、标准化方案[2]。近年来,有研究报道指出,突发性耳聋患者的年龄、是否合并眩晕、病程时间、血脂指标是否异常、颈动脉超声检查异常、听力损失的严重程度及颈椎病等多项因素,均会对该疾病的最终治疗效果产生影响,如果能够提前明确这些影响,便可以针对患者的实际情况给予针对性的治疗方案,从而提升疾病疗效,因此,多数临床认为针对这类患者,应先对可能影响其疾病疗效与预后的相关因素进行分析,再依据结果对患者实施针对性治疗方案,这是提升疾病治疗效果的关键,但相关的研究报道还较少,需要作进一步研究[3-4]。基于此,本文选取2020 年1 月—2021 年5 月徐州矿务集团总医院接收的113 例突发性耳聋患者作为研究对象,分析突发性耳聋患者的临床治疗效果及相关影响因素,现报道如下。
1 对象与方法
1.1 研究对象
选取本院收治的突发性耳聋患者113 例,其中男61 例,女52 例;年龄20~88 岁,平均(41.46±2.51)岁;病程1~21 d,平均(10.05±1.19)d。本研究已获该院伦理委员会授权。
1.2 纳入与排除标准
纳入标准:经临床诊断确认与《突发性聋诊断和治疗指南(2015)》[5]中的突发性耳聋疾病诊断标准符合者;通过声阻抗、纯音听阈测定确诊疾病者;伴随眩晕、耳鸣以及耳堵塞或胀闷表现者;研究已征求患者及家属意见,均表自愿参与。
排除标准:合并重度心、脑血管病变者;中枢神经系统障碍引发的突发性耳聋者;凝血功能异常者;合并糖尿病者;存在药物或者酒精依赖病史者;肝、肾等重要器官功能不全者;免疫功能障碍者;合并鼓膜穿孔、慢性中耳炎等其他耳部病变者;合并恶性肿瘤者;精神或认知障碍,不具备正常交流或沟通能力者。
1.3 方法
113例患者均给予相关的治疗。给予甲泼尼龙(国药准字H20030727,规格:40 mg/支)40 mg静滴,1次/d,用药7 d;给予参芎葡萄糖(国药准字H22026492,规格:50 mL/瓶)静滴治疗,1次/d,100 mL~200 L/次;同时配合甲钴胺(国药准字H20060864,规格:0.5 mg/粒)等相关营养神经药物进行治疗。给予鼓室注射地塞米松(国药准字H31021399,规格:0.5 mL:2.5 mg)进行治疗,1次/d,5 mg/次,若患者的鼓膜状态比较好,可以灌注3~5次,持续用药10 d。
对所有患者的病例基础资料进行收集,包括年龄、性别、病程、眩晕、听力损失情况、听力曲线分型、颈动脉超声以及原发疾病等,综合分析对患者疾病疗效产生影响的相关因素。
1.4 观察指标
治疗后,以《突发性聋诊断和治疗指南(2015)》[6]中给出的疗效评价标准为参照,对患者的疾病疗效进行评价:治疗后,患者受损频率完全恢复至正常或达到发病前水平为治愈;听力改善幅度高于30 dB为显效;听力改善幅度介于15~30 dB 为有效;听力改善幅度<15 dB 或加重为无效。显效率+有效率=总有效率。分析对患者临床治疗效果造成影响的相关性因素。
1.5 统计方法
采用SPSS 22.0 统计学软件处理数据,计数资料用频数和百分比(%)表示,采用χ2检验,多因数分析应用Logistic 逐步回归分析法,P<0.05为差异有统计学意义。
2 结果
2.1 113例患者临床治疗效果分析
治疗后,113 例患者中治愈30 例,治疗显效24例,有效33 例,无效26 例,临床治疗总有效率为76.99%。
2.2 影响突发性耳聋临床治疗效果的单因素分析
113 例患者中,其中治疗无效患者的年龄≥70岁、有眩晕、病程≥7 d、血脂异常、颈动脉超声异常、听力损失重度及颅脑MRI检测阳性占比相较于治疗有效患者均明显更高,差异有统计学意义(P<0.05)。见表1。

表1 影响突发性耳聋临床治疗效果的单因素分析[n(%)]
2.3 影响因素Logistic回归分析
年龄、伴眩晕、病程、血脂检出异常、颈动脉超声检查异常、听力重度损失及颅脑MRI 检测阳性均为患者治疗效果的独立影响因素(P<0.05)。见表2。
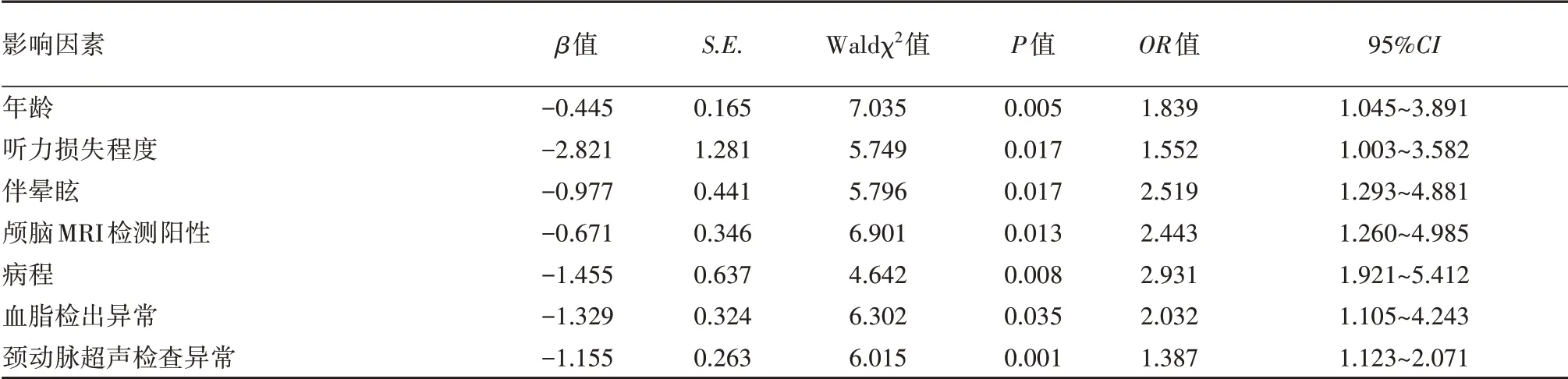
表2 影响因素Logistic回归分析
3 讨论
突发性耳聋是一种临床常见病,近年来,该病的发病率一直呈现逐年上升的趋势,此病发病会造成患者的听力损失,如果治疗不及时,甚至可能造成永久性耳聋。目前,临床对于突发性耳聋尚未研究出根治性的治疗手段,主要还是以对症支持为主,通过治疗让患者的听力水平逐步恢复,从而减轻其临床症状,但也有部分患者在治疗后取得了非常理想的效果,因此,有学者提出可能有种多因素对突发性耳聋的临床治疗效果造成影响,临床需要对这些因素进行全面分析,以便依据具体情况对患者的治疗方法进行优化与改进,从而提升疾病治疗效果,促进患者的疾病康复[7-8]。
相关研究显示,突发性耳聋的发病可能与患者内耳毛细胞间的突触功能发生障碍、病毒感染、血供量不足、血液黏度升高以及基因突变等多种因素相关,发病后,临床症状主要表现为耳鸣、眩晕以及耳闷等,此疾病发病较急,且发病后进展速度非常快,只需几分钟或者是几小时就能让患者的听力水平急剧降低,且不同患者的临床预后差异非常大[9]。目前,突发性耳聋的治疗主要以综合疗法居多,治疗方案主要包括糖皮质激素类药物、营养神经类药物以及高压氧等,但不管使用哪种治疗方案,都难以让患者的听力恢复到发病之前的水平,临床治疗效果非常有限,如本研究中113 例患者的治疗总有效率仅为76.99%,疗效远没有达预期,因此,临床普遍认为,对于突发性耳聋患者的治疗,首先需要对可能影响治疗效果的因素进行分析,并依据分析结果采取针对性的治疗措施,才能够提升患者的疾病疗效,从而实现改善患者临床预后的目标[10-11]。
本研究显示,治疗无效患者中年龄≥70 岁者占比76.92%、有眩晕症状者占比69.23%、病程≥7 d 者占比57.69%、血脂检出异常者占比34.62%、颈动脉超声检查异常者占比34.62%、听力损失重度者占比65.39%、颅脑MRI检测阳性占比69.23%相较于治疗有 效 患 者 的48.28%、10.34%、18.39%、14.94%、14.94%、9.20%及12.64%均明显更高(P<0.05),这一结果与叶琳艳[12]的研究结果,治疗无效患者中,年龄≥70 岁者占比75.71%、有眩晕症状者占比68.57%、病程≥7 d 者占比58.57%、血脂检出异常者占比35.71%、颈动脉超声检查异常者占比34.28%、听力损失重度者占比67.14%、颅脑MRI 检测阳性7 占比0.00%高于治疗有效者的47.14%、11.42%、18.57%、15.71%、14.28%及12.85%(P<0.05)基本一致,表明上述各项指标均是影响突发性耳聋患者临床治疗效果的相关因素。分析原因:①眩晕。若患者并发眩晕,表明其病变范围更加广泛,耳蜗、前庭毛细胞损害等均受到了较严重的损伤,因此,患者的临床预后也比较差。②听力损伤程度[13]。如果患者的听力损伤达到重度,其内耳血管或有栓塞、血栓形成,对其毛细胞造成了严重损伤,致使其听力严重损伤,故预后较差,且受到疾病影响,患者容易产生紧张、焦虑等不良情绪,使得机体进入明显的应激状态,增加了儿茶酚胺的分泌量,导致血小板发生聚集、小血管痉挛,使得突发性耳聋期间微循环发生障碍,进一步使交感神经兴奋,导致耳蜗供血减少、内耳毛细胞严重损伤,从而对疾病预后转归造成影响[14-15]。③颈动脉超声异常。颈动脉的分支迷路动脉如果出现血管或者是痉挛等循环异常,则内耳无法获得充足的血液供应,导致患者的听觉功能受损,也会对疾病疗效产生影响[16]。④病程≥7 d。突发性耳聋主要以内耳循环病变为主,内耳区的血流速度随之减慢,由于与耳蜗末梢侧支循环比较内耳供血更容易发生障碍,而一旦血液淤滞,脂质物质就可能发生沉积,导致末梢血管阻塞,引发毛细胞损伤和内耳缺氧,若治疗不及时,可能会导致毛细胞永久损伤,且病程时间越长,内耳不可逆损伤的风险性就越大,疗效也就越差。另外,年龄越大,并发高血脂、颈椎病以及颅脑MRI检测阳性(脑部疾病)的患者疾病治疗的难度就越大,临床治疗效果也越差[17-18]。
综上所述,影响突发性耳聋患者最终临床治疗效果的因素较多,包括年龄、眩晕、血脂异常、颈动脉超声异常、听力重度损失以及颅脑MRI检测阳性等,因此,建议临床面对这类患者,首先应该对其病情进行全面分析与评估,找到可能会对治疗效果产生影响的相关因素,再依据具体情况为患者选择最佳的治疗方案,以最大程度地提升疾病治疗的有效性,促进患者的疾病康复。
