微生态制剂联合孟鲁司特钠治疗小儿过敏性紫癜的疗效及其对体液免疫的影响*
2022-08-16张波李丹刘宇秦帅
张波,李丹,刘宇,秦帅
(唐山市工人医院儿科,河北唐山 063003)
过敏性紫癜是儿童阶段常见的自身免疫性血管炎,好发于3~10 岁儿童[1]。目前临床对该病的发病机制尚未明确,也暂无特效治疗方案,多采用对症支持治疗。一般认为,过敏性紫癜的发病机制与免疫球蛋白IgA 分泌异常有密切联系[2]。近几年越来越多研究证实,细胞免疫反应、体液免疫反应、炎症反应等因素在过敏性紫癜的发病机制中具有重要的参与作用[3-4]。患儿免疫功能紊乱是促使该病发生的关键,主要表现为B 淋巴细胞大量增殖、分化,促使血清IgA 浓度升高[5]。因此,降低患儿血清IgA 含量对控制过敏性紫癜病情具有重要意义。孟鲁司特钠属于非激素类抗炎药,可通过抑制炎症反应来减少对血管的损伤,进而阻止紫癜进展,但对调节免疫无明显作用[6]。微生态制剂又称益生菌,可通过促进正常微生物群生长繁殖及抑制致病菌生长繁殖来维持肠道内菌群平衡,从而增强机体细胞免疫和体液免疫功能[7]。近几年,有少量文献指出,微生态制剂对小儿过敏性紫癜细胞免疫有一定作用,但仍缺乏可靠数据支持[8]。本研究旨在分析微生态制剂结合孟鲁司特钠治疗小儿过敏性紫癜的疗效及其对患儿体液免疫的影响,报道如下。
1 资料与方法
1.1 一般资料
选取2019年12月—2020年12月唐山市工人医院90 例过敏性紫癜患儿作为研究对象,按照随机数字表法分为对照组与研究组,每组45 例。对照组:男性25 例,女性20 例;年龄3~11 岁,平均(7.11±2.06)岁;病程1~8 d,平均(4.33±0.57)d;体质量指数(BMI)18~25 kg/m2,平均(21.51±1.86)kg/m2;发病类型:皮肤型18 例,关节型17 例,腹型10 例。研究组:男性23 例,女性22 例;年龄3~12 岁,平均(7.57±2.41)岁;病程1~7 d,平均(4.04±0.41)d;BMI 18~24 kg/m2,平均(21.07±1.64)kg/m2;发病类型:皮肤型20 例,关节型16 例,腹型9 例。两组一般资料比较,差异无统计学意义(P>0.05),具有可比性。本研究为前瞻性研究,且经医院医学伦理委员会批准(批准文号:2019HL006),患儿家属签署知情同意书。
1.2 纳入和排除标准
纳入标准:①符合《实用儿科学》[9]过敏性紫癜诊断标准;②有典型的瘀斑、斑点、呈斑丘疹状稍隆起等皮肤症状,可伴有腹痛、关节痛、肾脏受损;③年龄3~12 岁,可配合治疗;④凝血功能、血小板计数正常;⑤患儿家属签署知情同意书。排除标准:①因其他原因引起的紫癜或血管炎;②伴有急、慢性传染性疾病;③入组前3个月服用过免疫球蛋白、激素类药物;④免疫系统异常;⑤对研究药物过敏。
1.3 治疗方法
对照组给予孟鲁司特钠咀嚼片[国药准字J20130054,厂家:Merck Sharp & Dohme Italia SPA(意大利),规格:5 mg]治疗,口服,5 mg/次,1次/d。研究组在对照组的基础上予以微生态制剂(布拉氏酵母菌散)(厂家:Laboratoires BIOCODEX,注册证号:S20100086,0.25 g/袋)治疗,倒入少量温水中混合均匀后服下,1 袋/次,2 次/d。两组患儿均持续治疗2 周。
1.4 观察指标及检测
①临床疗效。疗效评估参考《实用儿科学》,显效:皮肤症状、疼痛等临床症状消失,无新紫癜出现,各项实验室指标正常;有效:临床症状明显改善,未出现新紫癜,各项实验室指标向正常水平归转;无效:临床症状无改善,有新紫癜出现,各项实验室指标无变化或加重。显效+有效=总有效率。②T 淋巴细胞。采用MoFloAstrios EQ超高流式细胞仪(美国贝克曼库尔特公司),用间接免疫荧光法对患儿免疫功能细胞进行分析,包括CD4+、CD8+比例,并计算CD4+/CD8+比值。③辅助性T 淋巴细胞Th1/Th2 型细胞因子。Th1 型细胞因子测定干扰素-γ(IFN-γ),Th2 型细胞因子测定白细胞介素-4(IL-4),采用IAMMGE 仪(美国贝克曼库尔特公司)行酶联免疫吸附试验(ELISA)检测,并计算Th1/Th2 比值。④体液免疫。采用全自动生化分析仪(美国贝克曼库乐特公司,型号:AU5800),用免疫比浊法检测免疫球蛋白A(IgA)、免疫球蛋白G(IgG)、免疫球蛋白M(IgM)水平。以上血清检测时间均为治疗前和治疗2 周后。⑤不良反应。包括恶心呕吐、嗜睡、兴奋、激惹、血管神经性水肿、皮肤瘙痒等。
1.5 统计学方法
数据分析采用SPSS 23.0 统计软件。计量资料以均数±标准差(±s)表示,比较用t检验;计数资料以例(%)表示,比较用χ2检验。P<0.05 为差异有统计学意义。
2 结果
2.1 临床疗效比较
两组治疗总有效率比较,差异有统计学意义(χ2=3.873,P=0.049),研究组的治疗总有效率(97.78%)高于对照组(86.67%)。见表1。
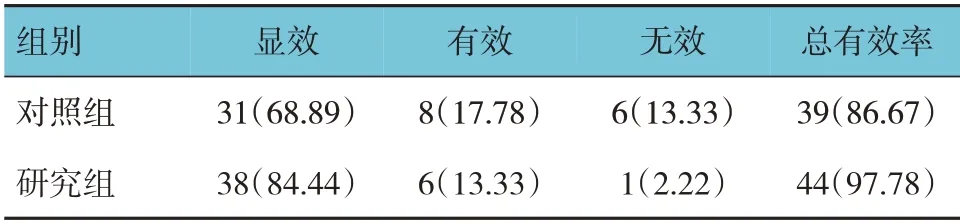
表1 两组临床疗效比较 [n=45,例(%)]
2.2 两组T淋巴细胞比较
治疗前,两组CD4+、CD8+、CD4+/CD8+比较,差异无统计学意义(P>0.05);治疗后,两组CD4+、CD8+、CD4+/CD8+比较,差异有统计学意义(P<0.05),研究组CD4+、CD4+/CD8+高于对照组,CD8+低于对照组;两组CD4+、CD8+、CD4+/CD8+治疗前后组内比较,差异均有统计学意义(P<0.05)。见表2。
表2 两组T淋巴细胞比较 (n =45,±s)
+/%+/%+组别CD4 CD8 CD4+/CD8治疗前34.23±4.28 32.98±4.25 1.390 0.168治疗后38.89±5.25 42.76±6.32 3.160 0.002对照组研究组t 值P 值t 值4.615 8.614 P 值0.000 0.000治疗前30.56±4.13 31.36±4.28 0.902 0.369治疗后26.95±4.19 24.25±3.32 3.388 0.001 t 值4.116 8.805 P 值0.000 0.000治疗前1.20±0.49 1.35±0.65 1.236 0.220治疗后1.47±0.63 1.86±0.70 2.778 0.007 t 值2.269 3.581 P 值0.026 0.001
2.3 两组IFN-γ、IL-4、Th1/Th2比较
治疗前,两组IFN-γ、IL-4、Th1/Th2 比较,差异无统计学意义(P>0.05);治疗后,两组IFN-γ、IL-4、Th1/Th2 比较,差异有统计学意义(P<0.05),研究组低于对照组;两组IFN-γ、IL-4、Th1/Th2 治疗前后组内比较,差异均有统计学意义(P<0.05)。见表3。
表3 两组IFN-γ、IL-4、Th1/Th2比较 (n =45,±s)

表3 两组IFN-γ、IL-4、Th1/Th2比较 (n =45,±s)
IFN-γ/(pg/mL)Th1/Th2组别治疗前65.76±8.65 64.35±8.34 0.787 0.433对照组研究组t 值P 值治疗后13.76±3.61 11.24±3.76 3.243 0.002 t 值37.216 38.944 P 值0.000 0.000 IL-4/(pg/mL)治疗前99.12±12.16 100.95±13.25 0.683 0.496治疗后28.12±4.13 22.23±3.95 6.914 0.000 t 值37.087 38.193 P 值00.00 0.000治疗前1.86±0.32 1.83±0.69 0.265 0.792治疗后0.89±0.16 0.56±0.34 5.891 0.000 t 值18.188 11.075 P 值0.000 0.000
2.4 两组IgA、IgG、IgM比较
治疗前,两组IgA、IgG、IgM 比较,差异无统计学意义(P>0.05);治疗后,两组IgA 比较,差异有统计学意义(P<0.05),研究组低于对照组。两组IgG、IgM 比较,差异无统计学意义(P>0.05)。两组IgA 治疗前后组内比较,差异有统计学意义(P<0.05),两组IgG、IgM 治疗前后组内比较比较,差异无统计学意义(P>0.05)。见表4。
表4 两组IgA、IgG、IgM比较 (n=45,g/L,±s)

表4 两组IgA、IgG、IgM比较 (n=45,g/L,±s)
组别对照组研究组t 值P 值IgA IgG IgM治疗前2.13±0.52 2.09±0.47 0.383 0.703治疗后1.92±0.25 1.41±0.31 8.591 0.000 t 值2.442 8.102 P 值0.017 0.000治疗前10.15±2.24 10.20±2.21 0.107 0.915治疗后9.55±2.02 9.78±2.14 0.524 0.602 t 值1.334 0.916 P 值0.186 0.362治疗前1.23±0.31 1.29±0.37 0.834 0.407治疗后1.12±0.26 1.20±0.28 1.404 0.164 t 值1.824 1.301 P 值0.072 0.197
2.5 不良反应
两组患儿治疗期间均未出现明显不良反应。
3 讨论
有研究[10]表明,过敏性紫癜患儿体内存在体液功能异常情况,IgA 浓度升高介导的小血管炎已成为临床公认的主要病变因素。IgA 与可介导免疫应答和炎症反应的补体C3 形成免疫复合物,沉积在周身皮肤组织和肾脏系膜区毛细血管壁内,导致多叶性中性粒细胞浸润血管壁和血管,引起组织器官损伤和炎症反应,是过敏性紫癜的主要诱发原因[11-12]。目前IgA 类免疫复合物沉积已被欧洲抗风湿病联盟会议认定为诊断过敏性紫癜的标准之一[13]。
免疫球蛋白又分IgA、IgD、IgE、IgM 及IgG 5 种亚型。除IgA 外,最常用到的是IgM、IgG,但目前对该两种免疫球蛋白在过敏性紫癜发病机制中的发展有很多歧义[14]。付妮娜等[15]研究报道过敏性紫癜患儿血清IgM、IgG 与正常人群无明显变化;刘梅等[16]研究发现,过敏性紫癜患儿血清中IgM、IgG 水平要高于正常水平。基于此,本研究针对患儿IgA、IgM、IgG 进行检验,结果显示,与治疗前相比,患儿血清IgM、IgG 含量并无明显改变。除体液免疫,T 淋巴亚群细胞免疫调节也参与了过敏性紫癜的发病过程。随着近几年研究的不断深入,原始T淋巴细胞CD4+在局部微环境中在不同炎症因子和趋化因子诱导下又分化出Th1、Th2 等多种辅助性T淋巴细胞,并通过分泌不同的细胞因子和不同的转录途径发挥不同的生物学效应[17]。其中Th1 分泌的IFN-γ、IL-2、TNF-α 等主要参与细胞免疫应答,Th2 分泌的IL-4、IL-10 等可增强体液免疫应答。当Th1/Th2 相对平衡,对维持机体正常免疫应答有重要作用。有研究[18]显示,过敏性紫癜患儿多存在Th1/Th2 失衡的情况,其中Th2 相对增多,这使得其介导的体液免疫应答增强,诱导血清IgA 分泌异常,并与补体C3 形成免疫复合物沉积于周身小血管壁中,促进过敏性紫癜的发生。由此可见,调节机体细胞免疫及体液免疫是治疗过敏性紫癜的关键之一。
本研究结果显示,研究组临床疗效高于对照组,且对T 淋巴细胞、Th1/Th2 型细胞因子及体液免疫的调节作用优于对照组,提示微生态制剂联合孟鲁司特钠治疗小儿过敏性紫癜疗效更好,尤其是对增强患儿机体免疫有很大帮助。分析原因主要与微生态制剂可改善人体内部微环境,促进其免疫功能有关。过敏性紫癜患儿由于炎症导致肠黏膜出血、水肿受损,肠道内有益菌因失去黏附位置而数量减少,导致致病菌减少竞争而增加[19]。IgA 作为肠黏膜屏障的核心组成部分,在菌群失调时会出现特异性黏膜分泌型IgA(sIgA)反应,从而提高sIgA 含量,进一步损伤屏障功能、肠黏膜及引起炎症反应[20]。肠道血管及肠道屏障的损伤不仅会使血管壁沉积免疫复合物,还会使过敏性紫癜迁延难愈和反复发作。本研究所用的布拉氏酵母菌散属于微生态制剂的一种,通过促进有益菌的生长,增强致病菌的竞争抑制作用,从而减少致病菌数量,达到肠道菌群平衡的目的,并通过调节T 细胞平衡产生和形成免疫耐受来增强肠道免疫力[3,21]。此外,部分过敏性紫癜患儿属于腹泻型,而布拉氏酵母菌散还可通过释放蛋白酶,减弱腺苷酸环化酶的刺激作用,减少肠内分泌氯化物及环磷酸腺苷产物,纠正水电解质紊乱,减少腹泻症状[22]。使用布拉氏酵母菌散还可保护细胞间紧密连接性,预防致病菌侵入肠道黏膜引发腹泻,同时联合孟鲁司特钠抗炎,改善血管通透性,减少炎症反应,可更好发挥治疗效果。
孟鲁司特钠为白三烯受体拮抗剂,属于一种非激素类抗炎药,白三烯作为重要的炎症介质在过敏性紫癜的病理过程中有重要的参与作用,主要功能是使毛细血管和微静脉通透性增加,继而造成局部水肿[23]。孟鲁司特钠可通过特异性抑制半胱氨酰白三烯受体来减轻血管通透性,减少白三烯在血管内聚集浸润,从而减轻黏膜水肿和炎症反应,进而促进过敏性紫癜临床症状改善[25]。两组患儿在治疗过程中均未发生不良反应,说明两种药物联合安全可靠,患儿易耐受。
综上所述,微生态制剂结合孟鲁司特钠治疗小儿过敏性紫癜疗效可观,可有效地调节患儿细胞免疫和体液免疫功能,且安全性较高。但由于本研究样本量较少,研究时间及随访尚短,研究结果的可信度还需要后期加大样本量更深入地研究。
