高水平运动员髋关节镜手术临床疗效及影响因素分析
2022-08-15黄洪杰贺子熠杨帆隆卫华张竹鞠晓东徐雁张辛王健全
黄洪杰 贺子熠 杨帆 隆卫华 张竹 鞠晓东 徐雁 张辛 王健全
1 北京大学第三医院运动医学科,北京大学运动医学研究所(北京 100191)
2 北京大学基础医学院(北京 100191)
髋关节运动损伤在专业运动员中具有相对较高的发病率,文献报道其发病率约为每10 万人53.1 例,占所有运动损伤类型的1%~6%[1,2]。损伤后引发的髋关节疼痛和髋关节运动受限是部分专业运动员无法参加运动、职业生涯受限、过早退出现役的重要原因之一。髋关节损伤可分为关节内和关节外两种,前者主要包括股骨髋臼撞击征、盂唇损伤、软骨损伤、髋关节失稳等,后者则以髂前下棘撞击综合征、耻骨炎、股直肌肌腱炎等疾病为主。其中,股骨髋臼撞击综合征(fem⁃omacetabular impingement,FAI)是运动员所有髋关节疾病中发病率最高的一种。
随着关节镜技术的发展,髋关节镜手术已经成为治疗运动员髋关节病变的最为有效的方式之一。髋关节镜手术具有手术创伤较小、对关节的稳定性破坏较小、康复较快的特点,适用于多数人群髋关节损伤的治疗,特别适合于高水平运动员髋关节运动损伤的治疗。但在不同研究中,髋关节镜术后运动员恢复运动的比率差异很大,从39%到100%不等[3],且手术效果及术后运动员重返赛场时间也受到多种因素的影响[4,5]。本研究通过对34 例行髋关节镜手术治疗髋关节损伤的现役或退役高水平运动员进行回顾性分析,探讨髋关节镜手术治疗运动员髋关节损伤的临床疗效。
1 资料与方法
1.1 病例资料
2007年5 月至2020年11月在北京大学第三医院接受髋关节镜手术治疗髋关节损伤并获得完整随访资料的高水平运动员34例(35髋),男性18例(19髋)、女性16 例,年龄24.89 ± 11.13(13~54)岁,体质指数(body mass index,BMI)为23.10 ± 4.04 kg/m2。受损部位:左髋13例、右髋20例、双髋1例。受伤到手术时间为18.67 ± 22.08个月。其中8例为二级运动员,5例为一级运动员,9 例为运动健将,4 例为国际级运动健将,8例未参与技术等级评定(入选过省级以上运动队,或参加过国家级及国际级赛事)。34例患者中有27例患者为现役,7例已经退役。
涉及的运动项目包括:体操(6例)、摔跤(4例)、篮球(4 例)、手球(4 例)、乒乓球(3 例)、田径(3 例)、跆拳道(2 例)、滑冰(2 例)、柔道(2 例)、羽毛球(1 例)、散打(1 例)、舞蹈(1 例)和自由搏击(1 例)。术前采取的非手术治疗包括:休息(2 例)、物理治疗(16 例)、药物治疗(10例)。
1.2 相关检查
体格检查:患者双下肢均无畸形,髋关节周围无肿胀;评估患者临床症状有无存在腹股沟区压痛,术前评估髋关节被动运动范围,测量前屈后伸、外展内收,以及内外旋转角度(仰卧位屈膝屈髋90 度的内外旋角度)。部分患者髋前方撞击试验(flexion-adduction-in⁃ternal-rotation,FADIR)、髋外侧撞击试验(flexion- ab⁃duction-external-rotation,FABER)阳性。术前、术后常规影像学检查包括:X 线摄片、三维CT 和磁共振(MRI)。X 线摄片包括骨盆正位片、Dunn 位片。于正位X 线片测量患者外侧中心边缘角(lateral centeredge angle,LCEA)、髋臼角(Sharp 角)及Tönnis 角,LCEA是股骨头中心点的垂线与髋臼外侧边缘的夹角,正常范围在25°~40°,LCEA>40°诊断为髋臼过度覆盖(Pincer 畸形),LCEA<20°诊断为髋关节发育不良[6]。Sharp 角是指泪滴下缘至髓臼外上缘连线与泪滴水平线的夹角,正常范围为33°~38°,39°~42°为临界发育性髋关节发育不良,Sharp角>42°提示发育性髋关节发育不良。Tönnis角为髋臼负重区内缘至髋臼外上缘连线与水平线的夹角,正常范围在0°~10°,Tönnis角>10°提示髋臼覆盖不足,Tönnis角<0°提示髋臼过度覆盖(Pin⁃cer畸形)[7]。于Dunn位X线片或CT观察股骨头颈交界区形态并测量α角,α角>50°是诊断股骨髋臼撞击征(Cam型)的临界值[8]。进行单侧髋关节MRI检查判断有无盂唇损伤。
1.3 手术方法
手术在全身麻醉的情况下进行,患者仰卧位于骨科牵引床上,患侧髋关节伸直、20°~25°外展、60°内旋,保护会阴部行下肢牵引。C 形臂X 线机透视下,术侧髋关节间隙牵引达10 mm,内收髋关节后内旋。参照Philippon 和Sehenker 的方法[9],透视引导下穿刺,建立前外侧关节镜入路,70 度关节镜于髋中央间室监视下建立中前入路。用关节刀或射频将关节囊适度切开,于中央间室依次检查盂唇、髋臼关节面和股骨头软骨、髋臼顶软骨及圆韧带。对于撕裂退变的髋臼盂唇根据损伤情况行盂唇缝合术或盂唇修整术,损伤软骨采用Outerbridge 系统进行分级并予以清理或微骨折处理。如有髋臼过度覆盖表现(Pincer畸形),适当进行髋臼成形术,C形臂X线机透视确认成形范围。处理中央间室后,放松下肢牵引,将关节镜置入外周间室。屈髋、内外旋髋关节,观察股骨头颈区畸形的类型、部位及骨软骨病变情况。术中可见股骨头颈结合部形成隆起增生,镜下撞击部位表现为软骨色泽灰变、伴纤维化或龟裂。骨性刨削器(Smith&Nephew,美国)行股骨头颈成形术(Cam 畸形)。X 线透视比较成形术前后股骨髋臼形态、骨量磨除情况,并确认撞击因素去除情况。缝合切开关节囊及皮肤入路。
1.4 术后康复
术后1~2 天开始行踝泵、股四头肌和髋关节周围肌肉等长收缩练习。术后3~7天可扶拐下地患肢部分负重行走。在无痛范围内开始髋关节被动活动。术后4~6 周可部分负重,继续髋关节被动活动的同时进行可耐受范围内的髋关节主动活动,包括内收、外展及内外旋等,并加强髋外展、前屈、后伸肌力练习。6周后可全负重行走,恢复下肢正常功能活动。术后3~6 个月逐渐恢复正常活动,尝试散步、慢跑等体育运动。双侧病变患者间隔3个月后行另外一侧手术。
1.5 疗效评价方法与指标
术后定期门诊复查,行髋关节体格检查、评估髋关节活动度。电话随访了解目前症状改善情况和关节功能恢复情况,进行疼痛视觉模拟评分(visual analogue scale,VAS)、改良Harris评分(modified harriship score,mHHS)和康复指导,调查术后运动员回归运动情况。Nawabi 等基于髋关节运动的生物力学特点,将各种运动项目分为6类,即:变向性运动(cutting sports)、超活动度运动(fexibility sports)、对 抗性运动(contact sports)、撞击诱发性运动(impingement sports)、不对称/过顶运动(asymmetric/overhead sports)和耐力性运动(endurance sports)[10]。依据上述方法,我们将患者按照运动项目进行分类,其中体操、舞蹈被划分为超活动度运动,羽毛球、乒乓球被划分为不对称/过顶运动,篮球被分为变向性运动,手球、摔跤、跆拳道、散打和自由搏击被划分为对抗性运动,速度滑冰及田径(径赛)被划分为耐力性运动,分别比较各类运动的术前、术后VAS和mHHS评分。
1.6 统计学方法
使用SPSS 25.0统计软件(SPSS Inc,美国)对数据进行统计学分析,计量资料符合正态分布以均数± 标准差(±s)表示,全体患者及不同运动类别患者术前、术后VAS 评分和mHHS 评分采用配对t检验,不同性别和不同BMI 的患者采用独立样本t检验进行组间评分比较,以P<0.05为差异具有统计学意义。
2 结果
所有患者来我院就诊时主诉患侧髋关节及周围疼痛,髋关节活动受限。患者术前α角66.71° ± 8.34°、LCEA 26.32° ± 7.80°、Tonnis 角5.55° ± 6.17°、Sharp角40.21° ± 4.03°。其中28 例患者被诊断为股骨髋臼撞击综合征,其余6例分别被诊断为髋关节滑膜炎、臀肌萎缩、髂腰肌囊肿、骨样骨瘤、单纯盂唇损伤和圆韧带损伤。FAI患者均伴有髋关节盂唇损伤,部分患者同时伴有关节软骨损伤(Outerbridge 分级损伤在Ⅱ~Ⅳ度之间)。在手术过程中发现FAI 患者中单纯钳型(Pin⁃cer型)畸形1例,占3.6%,单纯凸轮型(Cam型)畸形14例,占50%,混合型13例,占46.4%。
全部34 例患者(35 髋)均获得随访,随访时间70.68 ± 36.76(11~170)个月,髋关节mHHS 评分由术前的77.07 ± 15.12 分提升至末次随访时的95.9 ±3.30 分(P<0.01),VAS 评分由术前的5.32 ± 1.95 分降低至末次随访时的1.94 ± 1.79分(P<0.01)(表1)。按照不同运动类别比较患者术前、术后mHHS 和VAS 评分,发现从事变向性运动、耐力性运动和对抗性运动的患者术后VAS 和mHHS 评分改善明显(均P<0.05),而从事超活动度运动和不对称/过顶运动的患者术后VAS和mHHS 评分改善不显著(P>0.05)(表2)。结合影像学结果,我们发现在全部7 例从事超活动度运动的患者中,有5例患者存在髋关节发育不良,术前表现为较大的Tönnis 角(11.27 ± 2.95°)和Sharp 角(44.92 ±2.30°),以及较小的LCEA(18.31 ± 3.51°)。受限于研究规模,我们未发现性别和BMI 等人口学特征对患者术后VAS评分和mHHS评分存在影响(表3)。
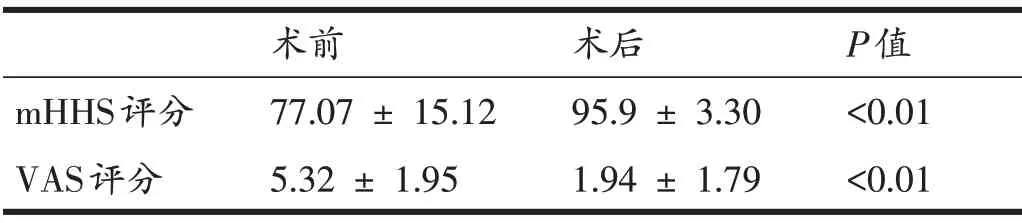
表1 术前、术后末次随访时mHHS评分和VAS评分对比
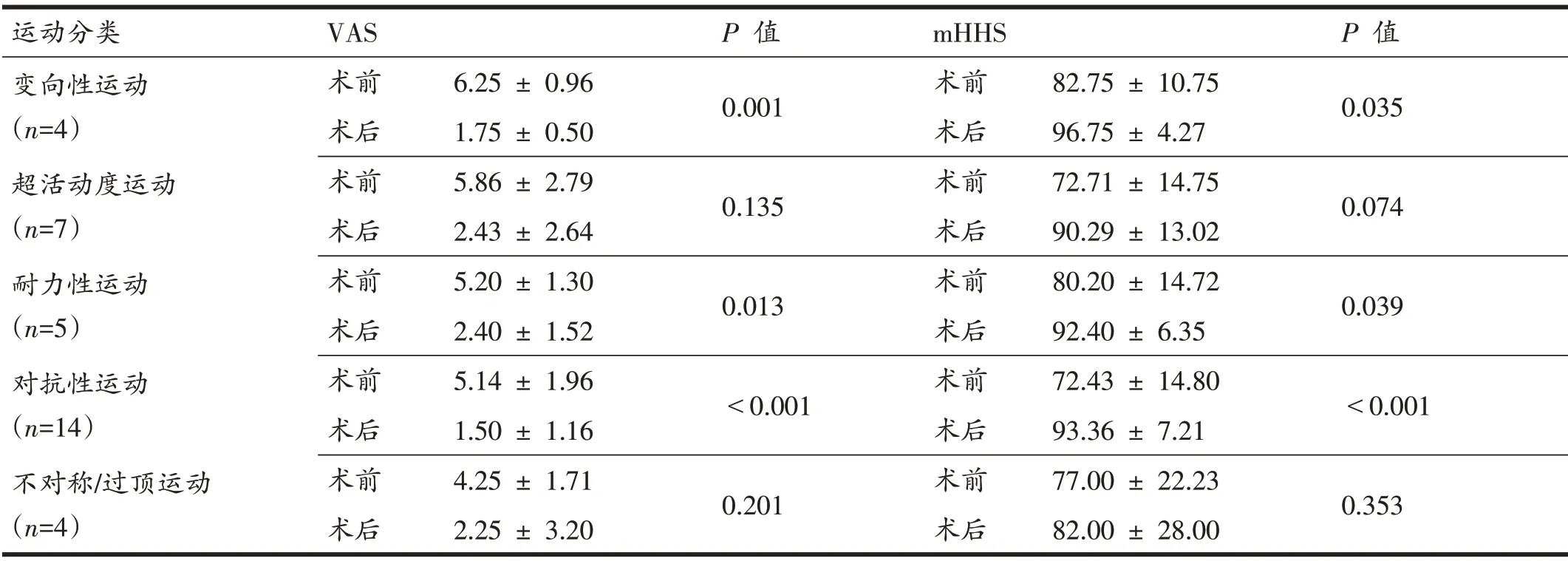
表2 不同运动类别者的术前、术后末次随访评分情况
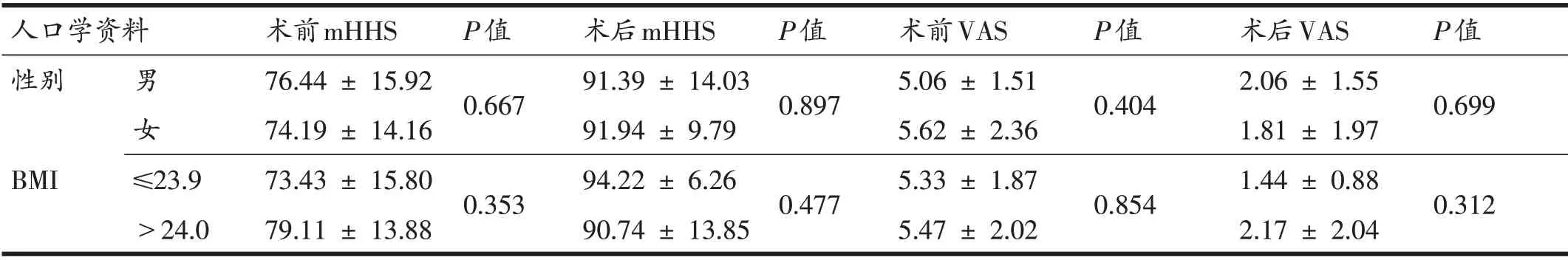
表3 性别、BMI与术前、术后末次随访评分的比较
术后有3 例患者因疼痛改善不明显、盂唇软骨再次损伤,在我院进行了髋关节镜翻修手术。其中1 例患者术前LCEA 为12.24°,Tonnis 角为17.24°,Sharp 角为46.89°,存在非常严重的髋臼发育不良,推测是造成患者进行翻修手术的重要原因。在34 例患者中有27例运动员现役,术后随访了解患者回归运动情况,25例患者回归正常运动,回归运动率达到92.6%。1例患者因术后髋关节疼痛症状缓解不明显,影响现有运动水平而选择退役,1 例患者可以正常活动,但因疼痛无法恢复不能适应高强度训练,无法继续参加同级别赛事。
3 讨论
竞技比赛中人体关节承受巨大的应力,使专业运动员遭受髋关节损伤的风险显著增加,其中股骨髋臼撞击综合征(FAI)是高水平运动员髋关节损伤中最为常见的一种。与非运动员相比,运动员患FAI 率更高且疾病进展更快[11],被诊断为FAI的可能性是普通人的1.83 倍[12]。FAI 根据临床病理特点可分为钳型(Pincer型)、凸轮型(Cam 型)和混合型。FAI 作为造成髋关节损伤的重要因素之一,不仅使运动员的屈曲和内旋运动范围减小,还可引发髋臼盂唇损伤及关节软骨损伤,并增加运动员手术治疗的比例[13]。在本研究中,有28例患者表现为FAI,占全部病例的82%。最新研究表明,Cam 畸形率在从事不同运动的运动员之间并不一致,相对于对抗性运动和撞击诱发性运动,从事耐力性运动的运动员Cam畸形率相对较低[14]。另外一些研究则发现在从事足球和射击的运动员群体中,Pincer畸形率则更高[15-17]。
不同的运动项目因其运动方式不同,对髋关节的影响也不尽相同,最终体现为运动员髋关节受伤机制、髋关节损伤类型、损伤程度不同,可能对手术治疗效果和运动员回归运动情况造成一定影响。Bolia 等依据Nawabi 提出的运动分类标准,通过荟萃分析研究了从事6类运动的运动员在行髋关节镜手术治疗股骨髋臼撞击综合征后回归运动的比率和时间,发现从事耐力性运动的运动员回归运动的速度往往更快,从事超活动度运动的运动员回归运动的比例往往更高,但6 类运动之间的差异不具有统计学意义[18]。在本研究中,我们注意到从事超活动度运动(体操、舞蹈)的7 例患者手术疗效个体异质性较大,术后mHHS 评分和VAS评分较术前改善不明显。结合术前影像学结果,我们发现7例患者中有5例都存在髋关节发育不良,表现为较大的Tönnis 角和Sharp 角,以及较小的LCEA。另有一例患者,术前LCEA 为12.24°,Tonnis 角为17.24°,Sharp角为46.89°,存在极其严重的髋臼发育不良,术后因效果不佳于我院行翻修手术。基于上述信息,我们推测髋关节发育不良是造成手术疗效个体异质性较大,患者预后不佳的主要原因之一。已有的文献也表明从事超活动度运动的患者多伴有髋关节先天发育不良,而具有更高活动度的髋关节往往使其在赛场上能有更佳的表现[19-21]。但是发育不良的髋关节内部复杂的病理性质导致髋关节镜手术往往难以彻底解决解剖生理结构上的畸形,最终造成了手术后患者髋关节改善程度的不确定性[21-23]。McQuivey 等研究报道了较大的Tönnis角可能是临界性髋关节发育不良患者需要进行翻修手术的重要指征[24]。因此,采用髋关节镜治疗此类患者的髋关节运动损伤应格外注意操作并在术后密切随访,特别是针对有较高职业需要的运动员患者。
此外,在本研究中我们还探讨了性别和BMI 等人口学因素对运动员术后疗效的影响。尽管Glein等[25]之前报道发现因FAI 接受髋关节镜手术的女运动员相比男性运动员在术后评分上表现出更大的提高,并以更高的比率实现了两项指标的最小临床意义变化值(minimal clinically important difference,MCID),包括髋关节功能评分-体育运动量表(hip outcome scoresports subscale,HOS-SSS)评分及非骨关节炎髋关节评分(nonarthritic hip score,NAHS),但在本研究中通过分组比较我们未发现不同性别的运动员患者术后评分存在明显的差异。值得注意的是,在本研究中我们还发现超重和肥胖的运动员患者相比BMI正常的患者术后评分不存在明显差异。 Jimenez 等也报道了较高的BMI 不会对接受髋关节镜治疗FAI 的运动员患者在短期疗效上产生明显的负面影响,恰恰相反较低的BMI可能才是影响运动员患者的重要不良因素[26,27]。
4 结论
随着髋关节镜手术的出现和快速发展,其已经成为治疗运动员股骨髋臼撞击综合征的主要手段,其目的是清除相关软骨和盂唇损伤,缓解运动员相关临床症状,并促进运动员回归运动。整体上,本研究中高水平运动员经髋关节镜治疗髋关节损伤后症状显著缓解,髋关节功能明显提升,绝大部分现役运动员都能正常回归运动,表明髋关节镜手术对于治疗高水平运动员是一种安全有效的方式。术后患者运动改善效果及回归运动率与运动类型有关,且若存在髋臼发育不良(常见于超活动度运动的体操、舞蹈)可能造成术后改善效果不佳,甚至需要进一步行翻修手术,提示在这类运动员患者中应谨慎选择手术治疗。
