康复护理结合功能训练对痉挛型脑瘫术后患儿肢体运动功能及日常生活能力的影响
2022-08-11全海燕
全海燕
(临沂市费县妇幼保健院儿科,山东临沂 273400)
小儿脑瘫是由缺氧、感染等因素造成脑损伤所引起的运动功能障碍,以痉挛型最为常见,患儿神经肌肉群紊乱,易出现肌张力持续增强现象,引发肢体功能障碍,对其智力及运动发育均造成严重影响[1]。目前临床尚无治愈痉挛型脑瘫患儿的方法,患儿需接受长期持续性治疗,以提高其生存质量[2]。选择性脊神经后根切断术为临床治疗痉挛型脑瘫患儿的常用手术方式,可在一定程度上缓解患儿的临床症状,但患儿术后仍遗留不同程度的肢体运动障碍,导致其术后恢复速度缓慢,故需配合有效的护理干预[3-4]。功能训练能够有效降低痉挛型脑瘫患儿的肌张力,但疗程较长,患儿依从性较差。基于此,本研究选取该院2020 年3月—2021 年5 月收治的126 例痉挛型脑瘫患儿为对象,通过随机分组对照,探究康复护理结合功能训练对患儿肢体运动功能及日常生活能力的影响。现报道如下。
1 资料与方法
1.1 一般资料
选取该院收治的126 例痉挛型脑瘫术后患儿作为研究对象。纳入标准:符合小儿痉挛型脑瘫的临床诊断标准[5];均接受选择性脊神经后根切断术治疗;年龄均≥7 个月;患儿家属均知情并签署同意书。排除标准:其他类型脑瘫;其他原因导致的运动功能障碍;合并感染性疾病;存在凝血功能异常。该研究经该院医学伦理委员会审核批准。按照随机数字表法将患儿分为对照组和观察组,每组63 例。对照组:男33 例,女30 例;年龄7 个月~6 岁,平均年龄(2.75±0.53)岁;病程1~12 个月,平均病程(6.51±1.14)个月;肌张力分级:Ⅱ级13 例,Ⅲ级29 例,Ⅳ级21 例。观察组:男35 例,女28 例;年龄7 个月~6 岁,平均年龄(2.82±0.51)岁;病程1~12 个月,平均病程(6.38±1.17)个月;肌张力分级:Ⅱ级15 例,Ⅲ级26 例,Ⅳ级22 例。两组患儿一般资料比较,差异无统计学意义(P>0.05),具有可比性。
1.2 方法
对照组采用常规功能训练。护理人员辅助患儿进行各关节活动、感知觉、运动功能及手部功能训练等,30~40 min/次,6~8 次/周;护理人员引导患儿取坐位或站位,然后护理人员用双手分别握紧患儿的上臂肘关节部位并进行伸展运动,30 min/次,2~3 次/d;护理人员引导患儿取坐位或卧位,使患儿下肢保持放松,然后护理人员将双手分别置于患儿膝关节及踝部,帮助其完成膝关节功能训练,30 min/次,2~3 次/d。训练时间为3 个月。
观察组在对照组基础上采用康复护理。由接受过专业护理培训的护理人员实施以下护理措施:(1)卧姿指导:患儿长时间保持同一卧姿会造成肌肉痉挛,引发运动障碍。护理人员需引导患儿处于侧卧位,以利于动作对称,缓解肌肉痉挛情况。护理人员可在侧卧位患儿的上下肢体之间放置柔软抱枕,避免下肢内收肌肌张力处于过高状态。护理人员引导患儿家属定时帮助患儿更换体位,每2 h 更换1 次体位,预防压疮等并发症发生。(2)抱姿指导:护理人员指导患儿上肢、下肢分别环抱住家属的颈部及髋部,以缓解其下肢内收肌群的肌张力,避免其发生不自主运动情况。(3)喂养姿势指导:护理人员指导患儿家属取坐位,使患儿侧身坐于家属腿部,患儿上半身靠于家属胸前,保持患儿头部微微前屈、髋及膝关节弯曲;若患儿年龄较大,则可使其坐于床上,背靠床褥。(4)生活能力锻炼:护理人员引导患儿进行坐卧、爬行、站立、翻身、如厕等生活自理能力训练,指导患儿家属可以使用玩具、糖果等物品对患儿进行诱导,以帮助患儿顺利完成训练内容,1 h/次,2~3 次/d。干预时间为3 个月。
1.3 观察指标
(1)肌张力分级:干预后,采用改良Ashworth 量表进行评估,0 级:肌张力无增加;Ⅰ级:肌张力略微增加,受累部分进行被动屈伸时,关节活动范围末会突然卡住呈现最小阻力释放;Ⅰ+级:肌张力轻度增加,受累部分进行被动屈伸时,在关节活动范围后50%范围内突然卡住并呈现最小阻力;Ⅱ级:肌张力明显增加,通过关节活动范围的大部分时肌张力均显著增加,但受累部分被动活动仍较容易;Ⅲ级:肌张力严重增高,患儿被动活动较为困难;Ⅳ级:患儿肢体僵直,受累部分呈僵直状态,无法活动[6]。
(2)肢体运动功能:于干预前、干预后,采用Fugl-Meyer 运动功能评定量表(FMA)进行评估,其中上肢功能评分范围为0~66 分,共包括上肢反射运动、屈肌协同运动、伸肌协同运动、伴有协同运动的活动、分离运动、反射亢进、腕稳定性等33 个项目;下肢功能评分范围为0~34 分,包括有无反射活动、屈肌协同运动、伸肌协同运动、伴有协同运动的活动、脱离协同运动的活动、反射亢进等17 个项目。总分为100 分,得分越高说明患者肢体运动功能越好[7]。
(3)粗大运动能力及日常生活能力:于干预前、干预后,分别采用粗大运动功能评定量表(GMFM)及日常生活活动能力量表(ADL)进行评估,其中GMFM包括5 个维度,分别为坐、站、卧、爬、走,共计88 个条目,各个条目评分范围均为0~3 分,评分越高则表示患儿粗大运动能力越强[8];ADL 包括两个部分,即躯体生活自理量表和工具性日常生活能力量表,采用1~4 分的4 级评分法,共14 个项目,1 分为完全可以自己完成,2 分为有些困难,3 分为需要帮助,4 分为根本无法完成,总分为56 分,评分越高则表示患者的生活能力越差[9]。
(4)智力及运动发育状况:于干预前、干预后,分别采用智力发育指数(MDI)和运动发育指数(PDI)进行评估,两者均为评分≥120 分为优秀,110~119 分为中上等,90~109 分为中等,80~89 分为中下等,70~79分为临界状态,≤69 分为智力缺陷。评分越高则表示患儿的智力及运动发育情况越优[10]。
1.4 统计方法
采用SPSS 20.0 统计学软件进行数据分析,计量资料以()表示,采用t 检验,计数资料以[n(%)]表示,采用χ2检验,等级计数资料采用秩和检验。P<0.05 为差异有统计学意义。
2 结果
2.1 两组肌张力分级比较
干预后,观察组肌张力分级情况优于对照组,差异有统计学意义(P<0.05)。见表1。
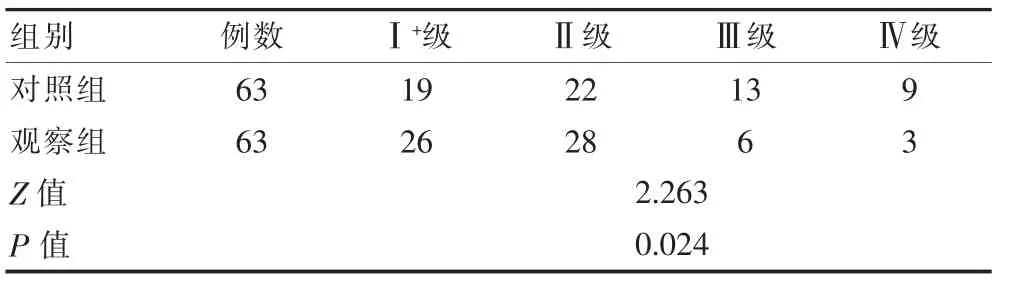
表1 两组肌张力分级比较[n(%)]
2.2 两组肢体运动功能比较
干预前,两组上肢功能、下肢功能评分比较,组间差异无统计学意义(P>0.05);干预后,观察组上肢功能、下肢功能评分均高于对照组,组间差异有统计学意义(P<0.05)。见表2。
表2 两组FMA 评分比较[(),分]
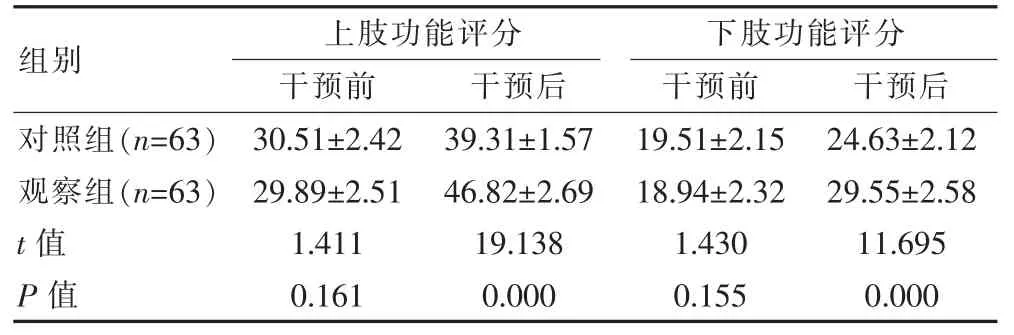
表2 两组FMA 评分比较[(),分]
2.3 两组粗大运动能力及日常生活能力比较
干预前,两组GMFM 及ADL 评分比较,组间差异无统计学意义(P>0.05);干预后,观察组GMFM 评分高于对照组,ADL 评分低于对照组,组间差异有统计学意义(P<0.05)。见表3。
表3 两组粗大运动能力及日常生活能力比较[(),分]
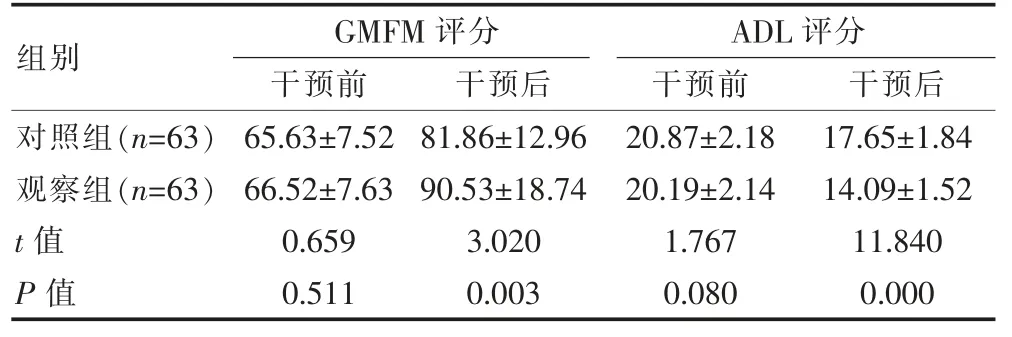
表3 两组粗大运动能力及日常生活能力比较[(),分]
2.4 两组智力及运动发育状况比较
干预前,两组PDI、MDI 评分比较,组间差异无统计学意义(P>0.05);干预后,观察组PDI、MDI 评分均高于对照组,组间差异有统计学意义(P<0.05)。见表4。
表4 两组智力及运动发育状况比较[(),分]
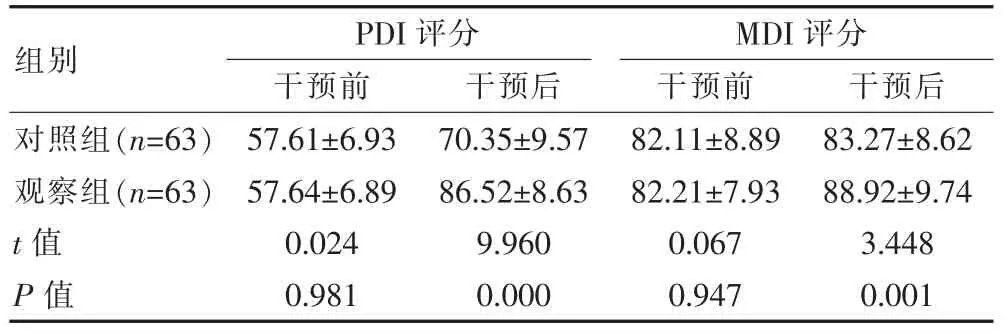
表4 两组智力及运动发育状况比较[(),分]
3 讨论
痉挛型脑瘫患儿肢体运动幅度较低,易诱发肌肉痉挛及异常姿势,进而改变关节形态学及肢体生物力学,加重肢体运动功能障碍。手术治疗可以改善痉挛型脑瘫患儿的临床症状,但术后患儿仍伴有智力、认知、运动等障碍[11]。因此,临床需采取有效的康复护理措施以改善患儿的各项功能障碍,促进其康复。
研究表明,0~1 岁小儿的大脑发育较快,且具有较强的代偿能力,早期开展康复护理能够促进痉挛型脑瘫患儿的症状得到快速缓解,提高其生活及运动能力。与常规刻板化的功能训练相比,康复护理在日常护理的基础上增加了康复训练相关内容,以日常化的功能训练增加训练乐趣,引导患儿家属共同参与,有利于提高患儿的护理依从性,进而实现在功能情景训练基础上早日改善疾病症状的目标[12]。康复护理注重对患儿卧姿及抱姿的护理,能够有效预防长时间同一卧姿引起的肌肉痉挛情况,避免患儿肌张力过高而产生不自主运动,同时可有效预防压疮等并发症的发生[13]。康复护理通过加强对患儿生活能力的训练,包括坐卧、爬行、站立、翻身、如厕等,且在训练过程中指导患儿家属采用玩具、糖果等物品诱导患儿,有利于提高患儿的依从性,辅助患儿完成运动训练相关内容。生活能力训练能够促使患儿将其所学会的技能有效运用至日常生活活动中,并不断强化,而大脑组织具备功能性重组功能,且可塑性极强,可以将相关活动训练信息组织起来,进一步促进皮质功能重组,加快运动功能发育[14]。本研究在功能训练基础上联合康复护理能够进一步缓解患儿的肌肉痉挛情况,纠正其不良姿势,促进其运动功能恢复,进而提升护理效果。本研究结果显示,干预后,观察组肌张力分级情况优于对照组,上肢功能、下肢功能评分均高于对照组,GMFM评分高于对照组,ADL 评分低于对照组,PDI、MDI 评分均高于对照组(P<0.05),表明康复护理结合功能训练在改善痉挛型脑瘫术后患儿的肢体运动功能及日常生活能力方面的效果确切,能够促进患儿智力及运动发育,改善肌张力。左惠兰[15]的研究结果显示,康复功能训练联合康复护理能够有效改善痉挛型脑瘫患儿的运动功能,降低肌张力,促进病情改善,与本研究结果具有一致性。
综上所述,康复护理结合功能训练可有效提高痉挛型脑瘫术后患儿的肢体运动功能及日常生活能力,降低其肌张力,促进其智力及运动发育,值得推广。
