医学人文教育课程与教学现状调查及启示*
2022-08-07吴云
吴 云
(首都医科大学医学人文学院,北京 100069)
生物技术医学与人文社会医学实质是同根相伴而生,是医学的一枝两花,是并蒂莲[1]。佩里格里诺(Edmund D. Pellegrino)说过,“仅仅是医学科学和技术不足以表达医学本质,往往被认为是‘外在于科学范畴’的人文学可以帮助我们更好地理解医学的本质”;韩启德院士强调“医学人文不仅需要大力提倡,也需要深入研究,需要有专门人才”[2]。当前我国医疗卫生领域医患纠纷案件呈整体上升趋势[3],临终关怀与安宁疗护薄弱[4],《“健康中国2030”规划纲要》要求“加强医疗服务人文关怀”。因此,加强医学人文教育,培养医学人文素养高的医学人才极为重要。本研究调查我国高等院校医学人文教育课程与教学现状,总结规律、发现不足,提出对策,助力高等院校医学人文教育发展和健康中国建设。
1 研究对象与方法
1.1 研究对象
研究对象为67所高等院校(独立学院计入按其依托大学)5 996名大四及以上医学生,基本完成基础医学与临床医学阶段培养。院校类型与性质:教育部直属综合大学(13.43%)、地方综合类(11.94%)、地方医药类(70.15%)、地方师范类(8.90%);专业方向:临床医学(72.57%,含中西医结合)、儿科学(1.12%)、口腔医学(5.39%)、中医学(11.26%)、预防医学(9.67%);学制:5年制(86.81%)、7年制(含后转“5+3”,0.65%)、“5+3”年制(8.19%)、8年制(3.39%)、专升本(0.97%);大学入校时间:2011年(0.03%)、2012年(0.60%)、2013年(0.48%)、2014年(1.60%)、2015年(占14.11%)、2016年(占83.19%);性别:男性(37.58%)、女性(62.42%)。
1.2 研究方法
基于文献查阅[5-7]、专家访谈,自主编制《国内院校医学人文教育现状调查问卷(全国版)》。导语包括调查目的与知情同意;问题包括医学生基本信息、医学人文教育认知及建议,设计填空、单选、多选、排序四类题型,采用开放式与封闭式回答。预调查后,2020年6月,联系院校(含附属医院)管理干部和教师,面向符合条件的医学生发送填写须知、问卷网页链接和微信二维码。问卷填写与保留坚持同一IP地址只回收一份有效答卷,基本信息各题回答内容真实准确且逻辑对应关系匹配。最后回收有效问卷5 996份,剔除无效问卷64份,有效率98.94%。
1.3 统计学处理
采用SPSS 21.0描述统计。计数资料采用百分比描述,多选题采用人次累加和百分比累加计算;排序题采用选项百分比累加和平均综合得分计算,即(Σ频数×权值)/本题填写人数,权值由选项排列位置决定,排序数字越小越重要。
1.4 信效度分析
问卷调查医学人文教育认知的7个问题具有较高内在一致性(Cronbach’s α=0.884),信度高。因子分析KMO=0.851>0.5。Bartlett球形检验结果P=0.000<0.05,所有提取值都大于0.7。通过旋转,因子可以表达为新冠肺炎疫情影响、医学人文教育满意、医学人文教育作用、医学人文教育重要,具有较好结构效度。专家一致认为以上四方面反映了医学人文教育认知内涵,问卷具有较好内容信效度。

表1 医学人文教育基本认知的旋转成分矩阵a
2 研究结果
2.1 医学人文课程开设不同
医学人文课程是实现医学人文基本知识技能素养训练的基本途径和主要载体。调查“本校医学人文课程开设情况?”依次排序为医学伦理学(96.41%)、医患沟通(87.91%)、卫生法学(79.74%)、医德修养(63.73%)、医学史(60.72%)、医学社会学(60.57%)、医学哲学(44.03%)。结果表明,不同医学人文课程开设不同,可能源于各医学人文课程影响或辐射的广度不同、医学生选修门次不同、院校设置门次不同。
2.2 课程内容与学习兴趣是关键,“案例教学(CBL)”需求凸显
课程内容是课程教学核心,是师生教与学的中介。调查“你选择医学人文任选课的理由是?”排第一的是“对课程内容感兴趣”,占85.96%,均值5.07;调查“你最喜欢的医学人文课程的特点是?”排第一的是“课程内容”,占74.13%,均值5.75;调查“影响医学人文课程教学效果的外在因素是?”排第一的是“课程内容”,占93.85%,均值5.78;调查“影响医学人文课程教学效果的内在因素是?”排第一的是“学习兴趣”,占95.70%,均值4.88。另外,调查“需要加强的医学人文课程内容设计”,排第一的是“典型案例或病例设计”,占73.97%,均值4.67。结果表明,“课程内容”与“学习兴趣”是医学人文课程的关键,医学生最期待加强“案例教学”。医学生学习课程多、教材厚、实践性强、部分课程难度大,优化课程内容,加强案例教学,激发学习兴趣尤为重要。案例教学具有互动讨论、问题导向、生动形象、理论联系实际、开发学生潜能、深化基本理论学习等特点,有利于克服“填鸭式”、缺乏互动交流弊端[8],尤其适用于法学类课程[9],比如卫生法学等。
2.3 拟增设医学人文课程需求不同
课程设置承载人才培养知识能力素养培育要求,是学科专业人才培育和社会人才需求的现实反映。调查“医学人文课程优先增设排序?”排序依次为医患纠纷处理与应对(92.01%)、医学决策学(含临床决策)(72.65%)、临终关怀(62.94%)、医疗保健与保障(59.47%)、医学教育学(49.35%)、医学与艺术(37.29%)、叙事医学(26.45%)。结果表明,医学生对拟优先增设医学人文课程的需求不同,且偏向医患沟通类,可能源于对不同课程的认知、兴趣差异。
2.4 大班讲授是最常用教学方法,“问题驱动教学法(PBL)”需求凸显
教学方法灵活度高,多样教学方法对尊重医学生差异、提升学习兴趣有裨益。调查“医学人文课程最常用的教学方法?”排第一的是“大班讲授”,占89.16%,均值7.81,远高于其他常用教学方法,见表2。调查“需要加强的医学人文教学方法?”排第一的是“PBL”,占45.00%、均值3.74。研究表明[10-11],“大班讲授”在当前医学人文课程占主导,但医学生最期待加强PBL。大班讲授强调学科课程,重视书本、教师和系统学科知识传授,但日益彰显创新、协作、问题解决及批判性思维等综合能力培养弊端,PBL则凸显沟通、批判思维等综合能力培养优势。但受限于教学资源、师资严重不足及师生综合素质[12],尚未普遍推广。

表2 医学人文课程最常用教学方法
2.5 闭卷考试是最常用考核方式,“平时形成性(过程性)评价”需求凸显
考核方式是检验课程教学效果和人才培养质量的根本途径。调查“医学人文课程最常用的考核方式?”排第一的是“闭卷考试”,占79.02%、均值5.36,见表3;调查“医学人文考核方式,需要加强的是?”排第一的是“平时形成性(过程性)评价”,占57.07%,均值4.11,见表3。研究表明,“闭卷考试”是医学人文课程最常用考核方式,但医学生最期待加强“平时形成性(过程性)评价”。闭卷考试强调知识掌握和分数,是结果导向的考核。结果考核重教学绩效及满意度,学习结果完全代表过程,易唯分数论,是外在工具理性标准,重评定与选拔功能。过程评价强调学生学习过程的主动参与、合作探究、自主反思和情感体验,学习过程即结果,是内在价值理性标准,目标是学习行为变化、人文情感培育、人文价值观形成和自主发展,重甄别诊断、改进与发展。以闭卷考核为特征的结果考核难以满足医学生“过程性评价”诉求和综合发展需求。
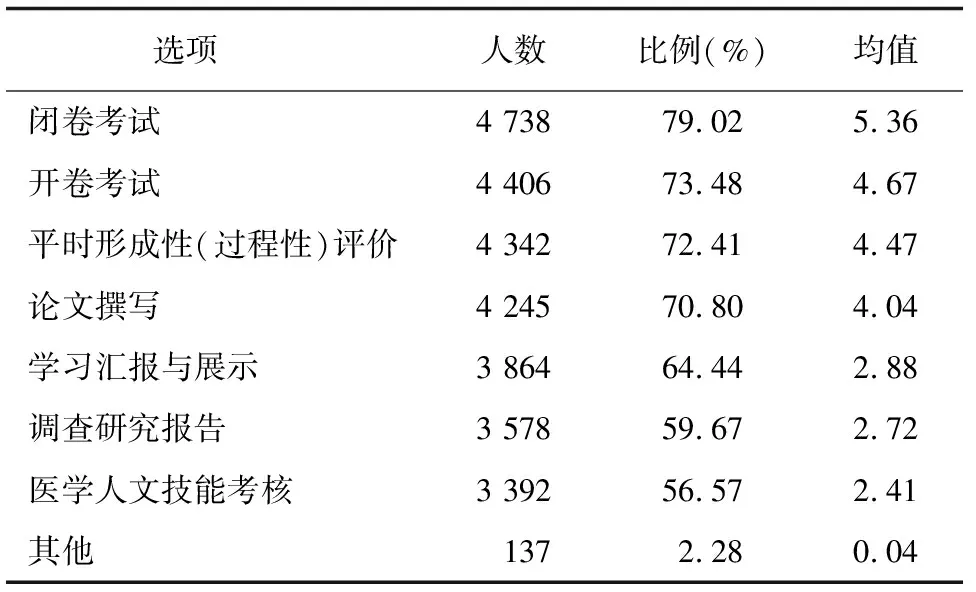
表3 医学人文课程最常用考核方式
2.6 线上线下混合式教学需求凸显
教育技术与手段是课程教学质量和水平的支撑。伴随5G等信息技术发展及新冠肺炎疫情等突发应急事件的应对,大学教学需求与形式发生变化,线上线下混合教学成为新形势下大学教学新常态。调查“医学人文教学手段,需要加强的是?”排第一的是“线上线下混合式教学”,占66.91%、均值4.79。结果表明,医学生较为期待加强线上线下混合式教学。国外研究肯定了混合式教学效果,不少国内学者和院校领导也积极倡导推动[13]。当前混合式教学实施的关键是如何实现学习的深度参与,促进“以学科知识为中心” 向“以学生学习为中心”转变[14],即以学生兴趣发展和能力培养为导向[15],也是未来医学人文课程线上线下混合教学面临的挑战。
3 讨论与建议
3.1 倡导以学生为中心课程与教学模式改革
研究表明,当前医学人文课程教学:一是医学伦理学等传统医学人文课程开设率高;但以学习需求为导向的“医患纠纷与处理”等整合课程却备受期待;二是大班讲授仍占主导,但以学习能力培养为导向的问题驱动教学法备受期待;三是闭卷考试占主导,但以学生发展为导向的平时形成性(过程性)评价备受期待。医学人文教育表现出以教师和学科为中心,不能满足以学生为中心的医学生学习诉求。以学生为中心可追溯至孔子“因材施教、有教无类”尊重学生差异思想和现代主体教育理论与实践[16],《国家中长期教育改革和发展规划纲要(2010—2020)》提出“以学生为主体”,2017年全国教育大会倡导“以学习者为中心”的高校教学改革,都是以学生为中心的教育实践探索。1995年全美实施SC教学范式变革[17];2007年博洛尼亚进程引入并发展为欧洲高等教育改革核心命题[18],都呼应了当今世界人文主义教育复兴的趋势,反映了国际高等教育发展趋势,也是医学人文教育改革创新的必要选择。
3.2 科学遵循以学生为中心的教育规律
以学生为中心是以学生发展、学生学习、学习效果为中心的教育理论与实践[19],不唯学生满意度,将学生满意度凌驾于教师、教学需求与教育规律之上。践行以学生为中心课程教学模式,必须把握其内涵并遵循自身教育规律,有的放矢改革,一是以医学生发展为导向完善课程目标,强调医德优先、医学人文理论与实践并重。二是以医学生需求为导向完善课程体系,建设医患纠纷处理与应对等整合或融合课程;以医学生兴趣激发为导向,积极开发经典案例库,打造案例教学典范,推动课程内容优化和课程提质升级。三是以医学生学习为导向推广PBL,鼓励学生通过探究、合作、讨论、汇报、辩论等方式培育医学生开放的学习心态、发展批判与创新性思维、促进有意义的学习和认知重构,真正达到学必有变、学必有得、学必增质。四是以医学生学习效果和学生发展为导向推进增值评价。尝试创建学习或成绩档案袋,实施口头报告、小作业、小测验、情景模拟、实验展示、技能表演等即时性过程考核,鼓励教师、学生、同伴、管理者等多元主体参与。
3.3 提升教师专业能力与水平
以学生为中心课程教学模式改革是以学习者为中心在学校落地,其科学基础是脑科学与神经科学、青春期大学生发展研究、认知心理学与认知科学、学习心理学与学习科学、信息科学技术[19-20]。对教师专业化发展提出更高要求。首先,转变教师角色。教师要从“知识讲授者和教学权威”转变为“学习支持者与学习同伴”,不仅立德树人,还要促进学生思维能力发展,使其成为有涵养、有智慧的终身学习者;其次,更新教师观念。破除“唯分数论”,树立以学生发展为目标的教育观念,真正提高学生的理性能力,即学术能力、社会角色认定、态度价值自由化、道德判断原则化、情商或逆商;最后,提升教师数字素养。第四次工业革命日益彰显数字素养的重要性,智能教育、智慧教育要求教师提升数字素养和水平,为学生数字化学习提供必要技术支撑。2017 年欧盟教育工作者数字素养框架(European framework for the digital competence of education)可供借鉴[21]。
3.4 构建互通型学习共同体
课堂是教学主阵地。以学生为中心主张以学习为导向,教学相长,课堂是师生共同学习的场域,既包括以信息技术支撑的现实课堂,也包括信息流动为特征的虚拟场域课堂,两类课堂均可成为有效学习共同体,师生作为学习活动的联盟者、协作者、交流者,互动互通交流共享,共同主动投入学习活动,自主并相互引导学习行为、贡献学习智慧、达成学习共识、完成学习任务和课程目标,最终促进不同学生主体知识体系与意义自主建构。教学有法,但无定法,贵在得法。关键在于学校各类主体积极支持并投身构建不同层级和场域的学习共同体,促进学生有效学习和全面发展,成就生命的共同成长和幸福。
