帕博利珠单抗致免疫性皮肤病的文献分析
2022-08-06彭其林任天舒
王 男,彭其林,任天舒
0 引言
程序性死亡受体1(Programmed death-1,PD-1)的相关单克隆抗体治疗是近年来肿瘤治疗研究领域的一大突破,在免疫治疗中免疫检查点抑制剂(Immune checkpiont inhibitors,ICIs)对肿瘤治疗有显著效果[1]。ICIs是针对宿主免疫负调节受体的单克隆抗体,如细胞毒性T淋巴细胞相关蛋白4(Cytotoxic T lymphocyte associated antigen- 4,CTLA- 4)、PD-1和程序性细胞死亡配体1 (Programmed cell death 1 ligand 1,PDL-1)[2]。帕博利珠单抗是一种抗PD-1单克隆抗体,获美国食品药品监督管理局批准用于多种恶性肿瘤的治疗,于2018年在我国上市。该药在我国上市时间较短,其引起的免疫性皮肤病可能尚不为国内医务人员所了解。为了解该药所致的免疫性皮肤病的规律和特点,本研究收集国内外相关病例并进行统计分析,为临床合理应用提供参考。
1 资料与方法
1.1 资料 中文以“帕博利珠单抗”、“免疫性皮肤病”、“荨麻疹”、“坏死性表皮溶解综合征”为关键词,英文以“pembrolizumab”、“immune skin disease”、“urticaria”及“necrotizing epidermolysis syndrome”为关键词,检索知网、维普、万方、PubMed和Web of Science等数据库,收集含帕博利珠单抗致免疫性皮肤病的病例文献。文献纳入标准:①免疫性皮肤病诊断明确,且被作者判定为与帕博利珠单抗有关;②原发疾病、不良反应发生的时间、帕博利珠单抗的用药情况及转归等临床资料相对完整。病例排除标准:①重复发表的文献;②同时联合使用CTLA- 4抑制剂的文献。
1.2 方法 采用Excel表格录入数据,包括患者性别、年龄、原发肿瘤、PD-1抑制剂用药情况(给药剂量和频次)、不良反应发生的时间、临床症状、病理结果、临床处理、合并用药及转归等,形成文献信息提取表,对数据进行描述性统计分析。
2 结果
2.1 文献情况 共纳入13篇文献,其中英文文献11篇,中文文献2篇。
2.2 患者性别及年龄分布 共涉及15例患者(男12例,女3例),其中60岁以上患者13例,最大年龄81岁,最小年龄32岁,平均年龄为67.75岁。
2.3 用药原因和联合用药方案 15例患者中,原发疾病为黑色素瘤3例,尿路上皮癌2例,肺腺癌3例,腺癌2例,肝癌2例,肺鳞癌、鳞状细胞癌和原发性癌症各1例。在15例皮肤病的患者中,有8例与其他药物联用,其中联合奥沙利铂+卡培他滨+瑞戈非尼片、紫杉醇+卡铂、英夫利西单抗、顺铂、多西他赛、多西他赛+卡铂、培美曲塞+顺铂、卡铂+紫杉醇各1例。见表1。
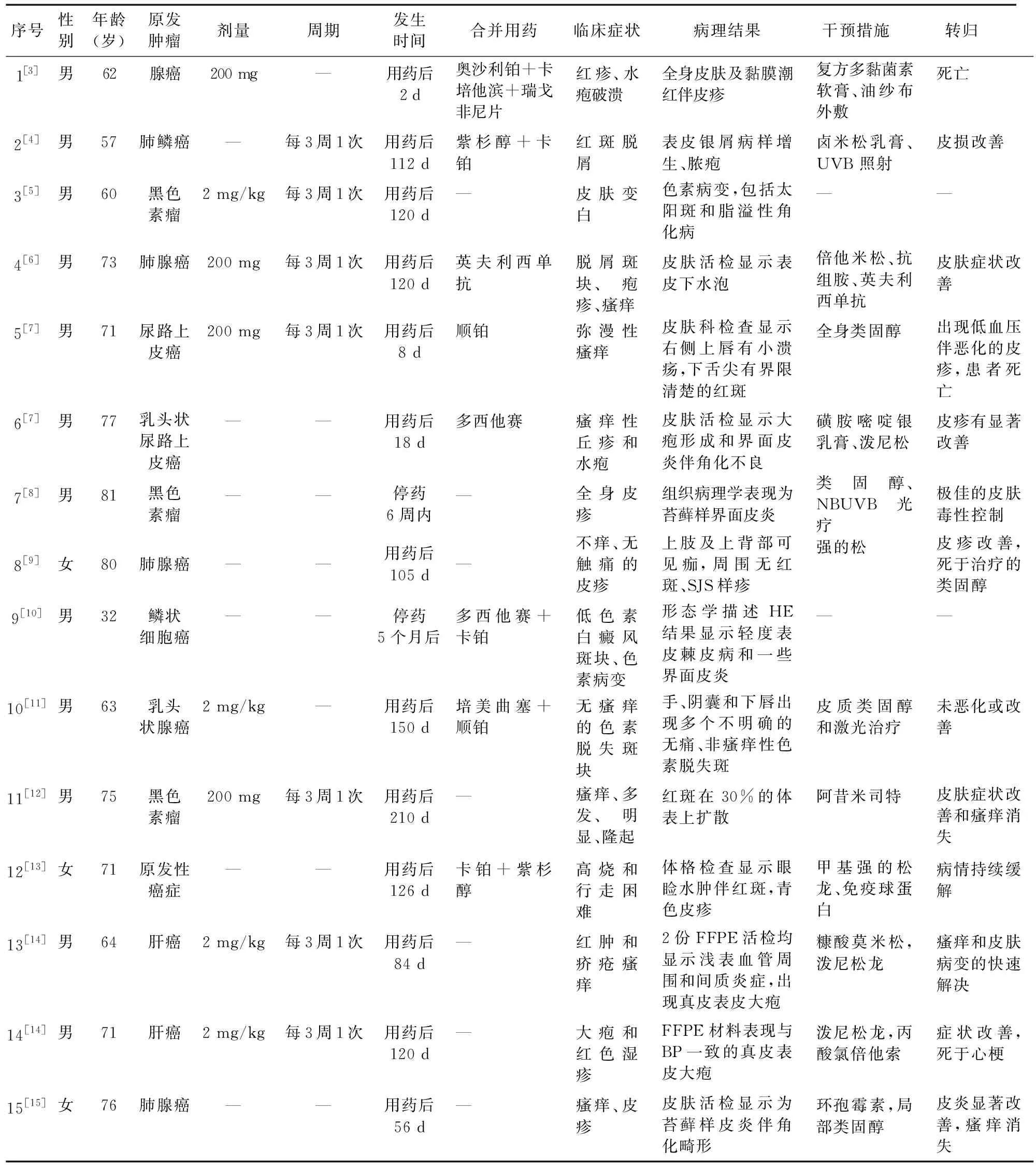
表1 15例帕博利珠单抗致免疫性皮肤病患者发生情况
2.4 帕博利珠用量及ADR发生时间 6例患者用药记录详细,3例为200 mg/次,3例为2 mg/kg,均为每3周给药1次;5例病例完全未提及;有1例剂量不详,周期为每3周1次;有2例剂量为200 mg,但周期不详;有1例剂量为2 mg/kg,但周期不详。例1皮肤不良反应出现时间最早,为给药后2 d,例11发生时间最晚,为给药后210 d,其中例7和例9皮肤不良反应的发生时间为停药6周后和停药5个月后,其中3例(20.0%)发生在给药第1~2周。见表1。
2.5 临床症状和相关检查 最常见的临床症状为瘙痒(7例,46.6%)、水疱(4例,26.6%)、皮疹(3例,20.0%),此外,还有红疹、皮肤变白、高烧、行走困难、红肿等,有6例进行了皮肤活检。见表1。
2.6 不良反应治疗与转归 10例患者药物治疗方案中包含糖皮质激素;1例患者单独应用阿昔米司特治疗;2例患者采用了药物联合光疗;2例患者并未提及治疗方案及治疗结果。8例患者经相关治疗后,皮肤不良反应症状得到改善和控制;2例患者皮疹症状虽然改善,但1例因心肌梗死死亡,另1例因皮质类固醇治疗导致死亡;2例患者因皮肤不良反应导致死亡;1例没有恶化或改善;2例是否存活未提及。如表2。

表2 帕博利珠单抗致免疫性皮肤病的治疗与转归
2.7 用药关联性 15例皮肤不良反应发生时间与帕博利珠单抗用药时间顺序合理,根据我国药品 ADR 评价细则[16],其免疫性皮肤病与帕博利珠单抗的关联性评价均为“可能”。
3 讨论
PD-1抑制剂引发免疫相关性皮肤病的具体机制尚未明确。帕博利珠单抗的作用位点为程序性死亡蛋白配体(Programmed death ligand,PD-L),由于体内PD-L分布广泛,该信号通路受阻影响免疫反应各个方面,包括自身免疫和过敏等[17]。因此,PD-1单抗治疗肿瘤的同时,也可能触发自身免疫系统过度反应引发免疫相关不良反应(Immune-related adversevents,irAEs)。irAEs可累及多种组织器官,其中皮肤不良反应最为常见,约占40%[18]。免疫相关的皮肤不良反应发生机制尚不明确,现有研究表明,其与PD-1/PD-L1和CTLA- 4受体阻断介导的T细胞活化相关[19]。绝大多数皮肤不良反应为轻中度,包括斑丘样皮疹、瘙痒症、白癜风、苔藓样皮疹等[18-20]。
15例皮肤病患者中,性别比例男∶女=4∶1,其中大于60岁的患者占86.6%(13/15),在用药过程中对老年患者要给予更多的照护。不良反应发生时间中,只有3例(20.0%)发生在第1~2周期内,其中有2例停药许久才出现皮肤不良反应,临床医生必须对延迟发病的可能性保持警惕,患者在应用相关药物时,应密切关注自身的身体反应,出现问题及时与医生联系。
激素是免疫相关性ADR最重要的治疗手段之一,在15例免疫性皮肤的患者中,患者生存率为73.4%。本次研究中,例8患者皮疹改善,死亡原因可能是因应用皮质类固醇,在免疫治疗过程中若出现严重的皮肤不良反应,要密切监护。
帕博利珠单抗与大量免疫相关不良事件相关,早期识别不良反应至关重要,医务人员和患者都需了解该药物的不良反应,药品生产企业也应该及时更新药物信息。
