肺气肿指数预测Ⅰ~Ⅱa期肺癌患者肺叶切除术后呼吸系统并发症的效能研究*
2022-08-06党荣广韩鲁军董英辉
党荣广,韩鲁军,杨 晔,张 燕,董英辉
(河北省石家庄市第一医院肿瘤科 050000)
肺叶切除术是目前临床上治疗早期肺癌的重要手段[1]。然而,大部分肺癌患者术前常存在轻至中度的肺功能损伤,导致其术后易出现肺部感染、低氧血症及肺不张等呼吸系统并发症[2]。有研究报道[3],胸腔镜下肺叶切除术后肺部并发症发生率为7.4%。临床多采用肺功能检测预测肺癌切除术后呼吸系统并发症,然而部分重症患者无法配合,具有一定的局限性[4]。多层螺旋CT扫描(multi-slice CT,MSCT)测定肺气肿指数(emphysemaindex,EI)采用高分辨率CT技术进行高速肺容积采样,可准确反映肺组织解剖结构及功能变化[5],提高肺癌患者肺叶切除术后呼吸系统并发症预测的准确度,对于降低术后并发症发生率具有重要作用。因此,寻找一种准确、合适地预测肺癌患者肺叶切除术后呼吸系统并发症的方法尤为重要。本研究将EI应用于Ⅰ~Ⅱa期肺癌患者肺叶切除术后呼吸系统并发症的预测中,探讨其应用价值。
1 资料与方法
1.1 一般资料
回顾性分析2018年10月至2021年5月本院收治的115例行肺叶切除术的Ⅰ~Ⅱa期肺癌患者(A组)资料,另选取同期体检的103例健康者为对照(B组)。A组男65例,女50例;年龄29~80岁,平均(58.24±10.15)岁;病理分型:非小细胞癌97例,小细胞癌18例;临床分期[6]:Ⅰa期30例,Ⅰb期49例,Ⅱa期36例;合并症:高血压63例,糖尿病42例,高脂血症15例;术前肺通气功能障碍程度:轻度[第1秒用力呼气量占用力肺活量比值(FEV1/FVC)60%~<80%]75例,中度(FEV1/FVC 40%~<60%)40例,均行常规开胸肺叶切除术;术后辅助放化疗13例;切除部位:左侧67例,右侧48例;麻醉方式:双腔插管单肺通气66例,喉罩麻醉30例,单腔插管19例;吸烟史(连续或累积吸烟≥6个月)59例。B组男56例,女47例;年龄25~79岁,平均(57.16±10.23)岁;吸烟史26例。纳入标准:(1)A组均为行肺叶切除术的肺癌患者;(2)B组为体检健康者,且近3个月未发生其他疾病;(3)资料完整。排除标准:(1)既往有开胸手术史;(2)伴间质性肺部疾病;(3)A组术前肺部感染;(4)合并严重心肝肾功能不全;(5)伴其他类型呼吸系统疾病。两组性别、年龄、吸烟史比较差异均无统计学意义(P>0.05)。本研究经本院伦理委员会批准(20180861),患者签署知情同意书。
1.2 方法
A组患者于术前采用MSCT测定EI,B组健康者于体检当日采用MSCT测定EI,仪器选用SOMATOM Sensation 16 MSCT(德国西门子公司)。扫描前先进行呼吸训练,使受试者能在吸气末屏气,选取仰卧位,双臂上举,实施吸气末肺尖至肺底扫描,参数:管电压、有效管电流、扫描准直、旋转时间、层厚、层间隔分别为120 kV、250 mA、128×0.625、0.5 s、1 mm、1 mm。将吸气末薄层原始数据传输至系统工作站,设定CT值<-950 HU为肺气肿区,利用肺气肿半自动测量软件将气管、主支气管和食管等较大的含气腔隙手动去除后对肺气肿体积/全肺体积进行计算,即为EI。A组患者于术前、B组于体检当日进行肺功能检查,采用德国Jaeger公司TOENNIES型肺功能仪,选取坐位,测量FVC、FEV1、第1秒用力呼气量实测值占预测值的比值(FEV1%)。A组患者术后给予常规抗感染、补充电解质等对症治疗。
1.3 观察指标
对比两组EI、肺功能及A组不同临床分期EI,分析A组呼吸系统并发症发生率(包括肺部感染、肺不张、胸腔积液、低氧血症、肺动脉栓塞和呼吸衰竭等)。分析术前EI与Ⅰ~Ⅱa期肺癌患者肺叶切除术后发生呼吸系统并发症的关系和其对后者的预测效能。
1.4 统计学处理
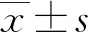
2 结 果
2.1 两组EI及A组不同临床分期EI比较
A组EI(9.13±1.48)%与B组(8.76±1.53)%比较,差异无统计学意义(P>0.05)。A组Ⅰa期、Ⅰb期、Ⅱa期患者EI分别为(8.95±1.37)%、(9.16±1.41)%、(9.24±1.35)%,差异无统计学意义(P>0.05)。
2.2 A组呼吸系统并发症发生情况
A组呼吸系统并发症发生率为13.04%(15/115),其中5例肺部感染、3例肺不张、4例胸腔积液、1例低氧血症、1例呼吸衰竭、1例肺动脉栓塞。
2.3 EI与肺功能的关系分析
A组FVC、FEV1、FEV1%均低于B组(P<0.05),见表1;A组EI与FVC、FEV1、FEV1%均呈负相关(r=-0.726、-0.709、-0.684,P=0.019、0.028、0.042)。

表1 两组肺功能比较
2.4 A组呼吸系统有无并发症患者的EI及临床资料比较
A组有呼吸系统并发症患者EI(10.41±1.65)%高于无呼吸系统并发症患者(8.94±1.53)%,差异有统计学意义(P<0.05)。A组有呼吸系统并发症患者性别、年龄、病理分型、高血压、高脂血症、新辅助放化疗、切除部位、各麻醉方式占比与未并发患者比较,差异均无统计学意义(P>0.05),糖尿病、术前中度肺通气障碍、吸烟史占比均高于未并发患者(P<0.05),见表2。合并糖尿病、术前中度肺通气障碍、吸烟史、EI高均是A组术后有呼吸系统并发症的独立危险因素(P<0.05),见表3。
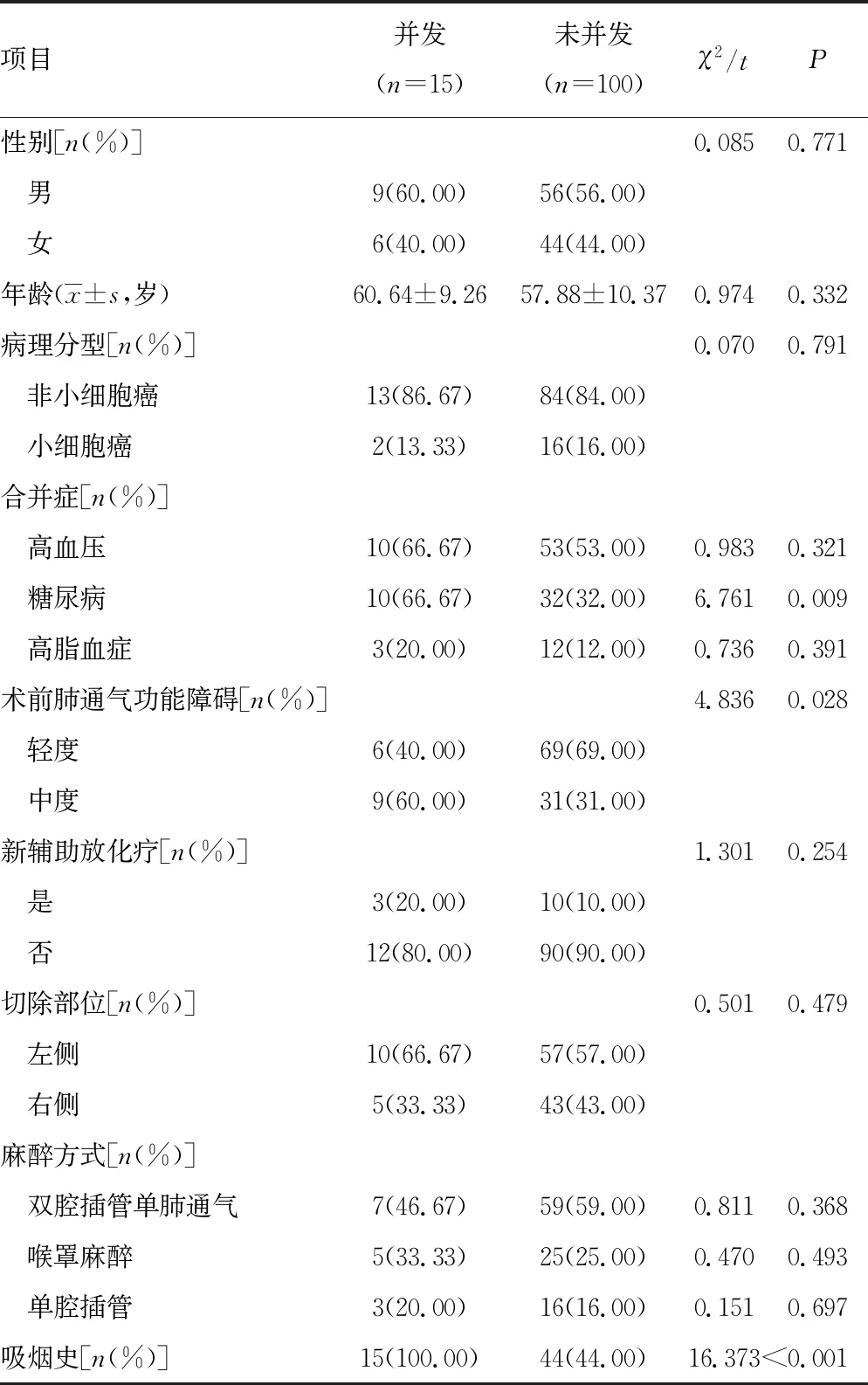
表2 A组呼吸系统并发症患者临床资料对比

表3 A组术后有呼吸系统并发症的影响因素分析
2.5 EI预测Ⅰ~Ⅱa期肺癌患者肺叶切除术后发生呼吸系统并发症的效能
EI预测Ⅰ~Ⅱa期肺癌患者肺叶切除术后发生呼吸系统并发症的最佳截断点为10.12%,灵敏度、特异度和曲线下面积(AUC)分别为80.00%、83.00%和0.843(95%CI:0.763~0.904),见图1。

图1 术前EI预测Ⅰ~Ⅱa期肺癌患者肺叶切除术后发生呼吸系统并发症的ROC曲线
3 讨 论
肺癌是肺部常见的原发性恶性肿瘤,肺叶切除后呼吸面积骤减,术后容易出现呼吸系统并发症,严重影响患者术后恢复[7]。评估肺叶切除术后呼吸系统并发症的风险是外科医生重要的临床能力,传统肺功能检查不能完全准确地进行预测,具有一定的局限性[8]。预测肺癌患者肺叶切除术后呼吸系统并发症已经成为预防和减少呼吸系统并发症不可缺少的手段之一,提高其预测准确度对于患者术后恢复具有重要作用。
本研究结果显示,A组与B组EI相近,且A组患者EI在Ⅰa期、Ⅰb期、Ⅱa期比较亦无明显差异,可能是因所选择的肺癌患者临床分期较早,病情尚未出现严重变化。利用MSCT扫描和定量CT技术,可以得到三维、直观的图像及各项量化指标,能够更加清晰地呈现肺癌患者肺部病变特点和毗邻关系[9]。肺癌患者肺部CT多表现为肺密度发生改变,肺气肿在CT图像上的表现主要是正常肺实质周围不正常的低密度衰减区域,而肺气肿病理改变的肺组织CT值大多小于设定的阈值,经三维重建后密度衰减区的容积即为肺气肿容积,故EI随肺气肿容积的增加而升高[10]。本研究结果显示,A组呼吸系统并发症发生率13.04%,且有呼吸系统并发症患者EI高于无呼吸系统并发症患者,与姚兵等[11]研究结果一致。提示术前高EI的患者肺叶切除术后易发生呼吸系统并发症。肺癌患者多为中老年人群,患者身体机能下降,中性粒细胞趋化作用及吞噬功能降低,咳嗽无力,排痰困难,痰液滞留容易造成气道阻塞,引发肺部感染、肺不张及呼吸衰竭等并发症[12]。呼吸系统并发症患者肺泡腔异常扩大并伴有肺泡壁的破坏,与正常的肺组织之间存在一定的密度差,导致肺组织CT值远小于设定的阈值,进而导致EI升高[13]。
本研究还发现,A组肺功能参数均低于B组,且A组EI与肺功能参数均呈负相关,可知术前EI越高意味着患者的肺功能损害越严重;术前高EI是肺癌患者肺叶切除术后出现呼吸系统并发症的危险因素,可能原因是术前EI越高,提示患者的肺功能损害越严重,表明患者的病情越严重,手术需要切除的范围越大,创伤也越严重,因此术后呼吸系统并发症发生率也越高。EI预测Ⅰ~Ⅱa期肺癌患者肺叶切除术后发生呼吸系统并发症的最佳截断点为10.12%,灵敏度、特异度和 AUC分别为80.00%、83.00%和0.843,提示MSCT测得EI能够用于Ⅰ~Ⅱa期肺癌患者肺叶切除术后呼吸系统并发症的预测,且具有较好的准确性。MSCT测得EI通过评估各肺叶肺气肿组织容积所占比例情况,客观全面评估肺气肿容积,能够有效预测肺癌患者肺叶切除术后呼吸系统并发症的发生情况[14-15]。本研究还发现,合并糖尿病、术前中度肺通气障碍、吸烟史均是A组术后有呼吸系统并发症的独立危险因素,可能是由于合并糖尿病可加重术后应激与炎性反应,术前中度肺通气障碍意味着病情更严重,吸烟史可由于吸入大量的有害物质造成肺组织损害,因而均可增加呼吸系统并发症发生的风险。
综上所述,本研究通过影像学量化指标预测Ⅰ~Ⅱa期肺癌患者肺叶切除术后呼吸系统并发症,实现了CT形态和功能的有机结合,为多学科合作和精准医疗提供新的思路。然而,本研究具有一定的局限性,仅测得吸气末EI,并未行呼气末EI测量,在后续研究中将进一步探讨呼气末EI对呼吸系统并发症发生的影响。
