超声引导下经腹产前诊断穿刺术并发症分析及处理对策探讨
2022-08-04龙喜贵郑红雨
韦 柳,龙喜贵,郑红雨,伍 欣
(1 广西壮族自治区人民医院超声科 广西 南宁 530016)
(2 广西壮族自治区人民医院医学遗传与产前诊断中心 广西 南宁 530016)
超声引导下经腹产前诊断穿刺术主要包括绒毛膜穿刺(以下简称绒穿)、羊膜腔穿刺(以下简称羊穿)及脐静脉穿刺(以下简称脐穿),根据不同孕周、孕妇知情同意后的自主选择及需产前诊断疾病的特点等选择不同取材方式,可以提高产前诊断的准确率和取材成功率,减少缺陷胎儿出生。超声引导下产前诊断穿刺术历经数十年的发展,已成为一种安全可靠的方法,但仍有不少高龄产妇、试管婴儿等珍贵儿家庭对产前诊断穿刺有不同程度担忧与抵触[1]。本文回顾性分析超声引导下经绒穿、羊穿及脐穿的并发症,进一步了解其安全性,旨在正确认识不同穿刺方法导致的各种并发症,并探讨应对策略,降低其发生率。
1 资料与方法
1.1 一般资料
选取2018年6月—2021年6月在广西壮族自治区人民医院医学遗传与产前诊断中心行超声引导下产前诊断穿刺的孕妇1 853 例,其中绒穿156 例,羊穿1 525 例,脐穿172例。行产前诊断取材的指征:产前筛查高风险、高龄、夫妻双方同型地中海贫血、不良孕产史(不明原因死胎、染色体异常儿生育史及畸形儿史等)、超声检查胎儿结构异常及非特异性表现(胎儿宫内生长受限、羊水过多、羊水过少及其他软指标异常)等。所有孕妇及其家属均签署产前诊断穿刺知情同意书。穿刺时间分别为:绒穿孕11~14 周,羊穿孕17~24 周,脐穿25~34 周。孕妇年龄18~46 岁,平均年龄(32.52±4.79)岁。
纳入标准:①取材成功;②可随访到是否有术后不适;③明确妊娠结局。排除标准:①取材失败;②不能随访到术后情况,③妊娠结局不明的失访孕妇。
1.2 方法
仪器采用东芝Aplio300 及日立HI VISION Preirus,穿刺针型号分别为:绒穿18G,羊穿20G,脐穿22G。
绒穿术:根据子宫及胎盘位置明确是否排空膀胱或适度充盈膀胱。常规消毒铺巾,选择适宜的进针角度及路径,引导绒毛吸取管到达叶状绒毛膜边缘,取出针芯后连接注射器负压进行抽吸。术后于留观区观察半小时。
羊穿术:常规消毒铺巾,选取靠近腹壁羊水较多的区域,尽量避开胎盘,在超声持续监测下,穿刺针避开胎儿到达羊膜腔,最初抽取的1 mL 羊水弃之,避免针尖所带的母体细胞污染标本,再继续抽取适量羊水送检。术后于留观区观察半小时。
脐穿术:常规消毒铺巾,选取长度大于2 cm 的游离段脐带,在超声引导下快速进针垂直扎入脐血管,先抽取少量脐静脉血用实验鉴定为胎儿血后继续抽取适量脐静脉血送检。拔针后观察胎心及脐带穿刺部位有无渗血。术后于留观区观察半小时。
1.3 观察指标
穿刺后出现非计划性胎儿丢失、非常规出血、羊水渗漏、宫内感染、晕厥、胎心减慢、胎儿受损等视为发生并发症。
1.4 统计学方法
采用SPSS 21.0 统计软件分析数据,计数资料以频数(n)、百分比(%)表示,行χ2检验,P<0.05 为差异有统计学意义。
2 结果
2.1 三种取材方法的并发症统计
三种取材方法的并发症情况见表1、图1 及图2。羊穿发生非计划性胎儿丢失中,1 例(孕21 周+)穿刺10天后死胎,引产证实为脐带打结;另1 例(孕19 周+)穿刺2天后自然流产,因下一次妊娠16周+时再次自然流产,诊断为宫颈机能不全。脐穿发生非计划性胎儿丢失中,1例(实际孕周29 周+,超声孕周25 周+)穿刺36 小时后发生胎盘早剥,术后病理为胎盘广泛梗死并纤维化;另1 例(孕3 2周+)穿刺1 周后死胎,引产后证实为脐带扭转。绒穿与羊穿并发症发生率比较,差异无统计学意义(χ2=2.978,P=0.086 >0.05);绒穿与脐穿并发症发生率比较,差异无统计学意义(χ2=2.312,P=0.128>0.05);脐穿与羊穿并发症发生率比较,脐穿并发症发生率高于羊穿,差异有统计学意义(χ2=44.692,P=0.000 <0.05)。
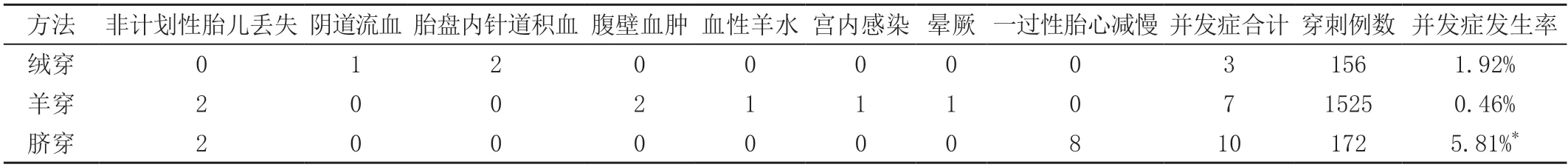
表1 三种取材方法的并发症情况 单位:例

图1 羊穿后腹壁血肿图
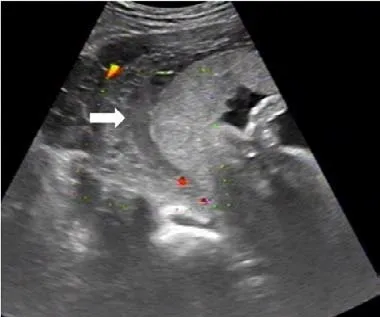
图2 脐穿后胎盘早剥图
2.2 三种取材方法发生并发症的产前诊断结果及预后
20 例发生并发症的孕妇中,绒穿及羊穿共有3 例合并产前诊断结果异常,脐穿无产前诊断结果异常,见表2。在发生并发症的孕妇中,4 例为非计划性胎儿丢失、2 例因产前诊断结果异常选择流产,其余发生并发症的孕妇妊娠结局均良好。

表2 发生并发症且合并产前诊断结果异常的孕妇情况
3 讨论
3.1 安全性对比分析
虽然本研究显示羊穿并发症发生率低于脐穿,差异有统计学意义(P<0.05),但三种取材方法所致的严重并发症发生率及非计划性胎儿丢失率均很低,且(2/4)例胎儿丢失考虑为偶然因素(脐带打结、脐带扭转),绝大部分发生并发症的孕妇在产前诊断结果良好的前提下妊娠结局良好。李娇等[2]研究显示三种侵入性穿刺技术在两周内流产率和总流产率上比较差异无统计学意义(P>0.05),说明三种穿刺术均安全可行。本研究提示绒穿与脐穿的并发症发生率差异无统计学意义(P>0.05),与李娇[2]研究结果不同,而与杨远强[3]研究相同,考虑可能为样本量差异所致,此外不同的研究中部分胎儿多发异常或胎儿严重畸形、可能随时死胎的孕妇在产前诊断结果未出时已选择计划性流产或提前剖宫产,而部分孕妇在等待结果时发生胎死宫内,不同选择对胎儿丢失的统计也有一定影响从而导致研究结果不同。
3.2 绒穿并发症探讨
本组发生穿刺后阴道流血的病例共取材3 次,穿刺结束后超声探查见胎盘与子宫肌壁间新增液性暗区,孕妇在留观时出现阴道流血,住院保胎治疗后出血停止,但最终因胎儿产前诊断为重型α 地贫选择引产。其原因考虑可能为穿刺导致胎盘内或子宫肌壁间的小动脉撕裂而持续出血进入宫腔,另外此胎儿为重型地贫,其胎盘间质可能存在水肿而导致凝血时间延长。另2 例穿刺后胎盘内针道积血(暗区宽度>10 mm)的孕妇均取材3 次,1 周后复查积血消失,未造成不良后果。虽有文献[4]报道最早经腹穿刺取绒毛术时间为孕9 周进行,本组病例均在孕11 周后穿刺,此时胎盘厚度适宜,取材成功率高。定位时应选取叶状绒毛膜分布范围较大的位置作为穿刺点,否则可能因子宫肌壁受穿刺针刺激收缩变形引起原穿刺路径偏移而导致取材失败。此外术前超声探查时发现腹壁松弛或子宫摆动幅度较大时,可让助手适当按压宫底固定子宫,避免进针时子宫移位而偏移原穿刺路径。穿刺抽吸不宜超过3 次,以免增加出血风险。
3.3 羊穿并发症探讨
本组发生胎儿丢失的其中1 例为自然流产,该孕妇羊穿指征为高龄,虽然最后诊断宫颈机能不全,但羊穿诱发的假性宫缩也可能在一定程度上加速了流产发生。羊穿发生腹壁血肿罕见报道,本研究2 例孕妇的腹壁血肿最大径均>5 cm,术前凝血功能正常,因穿刺后腹壁持续疼痛就诊发现,给予外敷薄土豆片后血肿逐渐吸收消失。出现腹壁血肿的原因考虑为穿刺针刺破腹壁内小血管后持续渗血,可视情况建议孕妇穿刺后适当加压按压穿刺点。有研究显示血性羊水的发生率有2%~3%[5],而本研究仅有1 例,发生率为0.07%,远低于文献报道。该孕妇2 次取材成功,第1 次为避开胎儿选取靠子宫边缘处为穿刺点,穿刺针进入羊膜腔后肌壁逐渐收缩导致穿刺针退出羊膜腔而进入子宫肌壁,重新选取穿刺点进针后回抽发现血性羊水,考虑为穿刺针回退时刺破了肌壁内小血管所致的少量出血,未影响细胞培养。1 例孕妇穿刺后留观时发生一过性晕厥,测末梢血糖正常、血压偏低,予吸氧等处理后1 min 内苏醒,考虑为孕妇过度紧张、迷走神经兴奋所致,故在穿刺过程中还应注意孕妇的精神状态并适当给予抚慰。另有1 例穿刺指征为不良孕产史的孕妇穿刺2 天后出现低热、轻度腹痛,考虑为细菌性宫内感染,但回顾穿刺过程并无特殊,后经治疗妊娠结局良好。因此穿刺术前常规评估孕妇的血常规、白带常规等情况有利于降低宫内感染的风险。对于有慢性感染性疾病的孕妇,有学者研究表明进行羊水穿刺后其后代发生新生儿感染的发生率较孕妇没有进行羊水穿刺的对照组发生率高[6],但也研究提示羊水穿刺并没有增加HBeAg 阴性孕妇的乙肝垂直传播发生率[7]。
3.4 脐穿并发症探讨
本组发生胎儿丢失的其中1 例穿刺路径经胎盘,进针1 次取样成功,36 h 后孕妇出现腹痛并进行性加重,结合床旁超声考虑胎盘早剥(图2),紧急剖宫产证实,手术探查胎盘质地坚硬,病理提示胎盘广泛梗死并纤维化,而既往超声检查胎盘声像并未见明显异常,其核型分析及高通量基因测序亦无明显异常。根据其胎盘情况该孕妇可随时发生胎盘早剥,但此次脐静脉穿刺可能在一定程度上提早诱发。本组有8 例发生一过性胎心减慢,经改变体位、吸氧等处理后胎心均在5 min 内恢复正常。其中有5 例穿刺2 次,3 例穿刺3 次,而1 次穿刺成功的孕妇无一出现胎心减慢,提示穿刺次数增加、穿刺时间延长是该并发症的重要原因。有研究提示这一并发症可能是由于局部血管痉挛而导致的血管迷走神经反应[8],但人脐血管缺乏神经支配,蔡文琴[9]研究显示人脐血管的局部调控通路主要是通过内源性血管活性物质实现的,结合本研究笔者认为母体因素是重要原因之一,因精神紧张、较长时间保持固定姿势均可能导致孕妇血压及血氧短暂波动,从而影响母体与胎盘的血液循环,导致胎心减慢,此外穿刺针反复刺入脐带、持续刺激脐带,可能导致其内源性血管物质释放从而影响胎心。通过提高超声医师定位技能、术者与引导者配合默契而减少穿刺次数、缩短穿刺时间,并让孕妇保持舒适体位,能有效降低胎心减慢的发生率。
综上所述,目前经腹绒毛膜穿刺、羊膜腔穿刺及脐静脉穿刺术已较为纯熟,随着仪器、穿刺针等的不断改进及医师引导、穿刺技术的不断提高,并发症总体发生率已较前大幅降低,但仍难以完全避免,正确认识各种并发症,提高操作手法,可降低其发生率。
