双时相3D-pCASL评估单侧大脑中动脉重度狭窄或闭塞病人脑血管储备能力的临床价值
2022-08-02朱丽娜杨朝慧郝晓勇
朱丽娜,吴 江,杨朝慧,牛 衡,郝晓勇,李 璇
大脑中动脉(middle cerebral artery,MCA)狭窄或闭塞是引起颅内缺血性疾病的最重要因素,而MCA狭窄或闭塞引起的临床表现却有很大差异[1],可出现大面积脑梗死,造成严重后遗症,也可症状轻微甚至无症状,这与MCA闭塞发生时脑血管储备能力(cerebrovascular reserve,CVR)有关[2]。CVR是大脑在生理或病理刺激下,颅内小动脉和毛细血管代偿性扩张或收缩维持脑血流稳定的能力。早期快速评估MCA闭塞后病人的CVR,可为临床医师判断病情或干预治疗提供可靠的影像学依据。三维伪连续动脉自旋标记(3D pseudo-continuous arterial spin labeling,3D-pCASL)技术使用长、短两个标记延迟(post label delay,PLD)时间可以估计单侧MCA重度狭窄或闭塞病人的CVR。本研究利用3D-pCASL技术对单侧MCA重度狭窄或闭塞病人的CVR进行评估,并探讨其与急性脑梗死发生的关系。
1 资料与方法
1.1 一般资料 选取山西省心血管病医院2018年4月—2019年8月经磁共振成像(MRI)确诊的单侧MCA重度狭窄或闭塞病人[三维时间飞跃磁共振血管造影(3D-TOF-MRA)原始图像及重建三维图像显示MCA 的M1段及以远未显影定义为MCA重度狭窄或闭塞]60例,根据弥散加权成像(DWI)有无急性脑梗死将病人分为脑梗死组与无脑梗死组。脑梗死组27例,男18例,女9例;年龄36~77岁。无脑梗死组33例,男20例,女13例;年龄47~76岁。
纳入标准:临床特征和资料支持病因为脑血管动脉粥样硬化;脑梗死病人为发病3 d内入院,且病变部位在MCA分布区。排除标准:既往有急性脑梗死病史者;其他疾病所致MCA狭窄或闭塞;患侧与对侧颈内动脉或大脑前动脉均为重度狭窄(狭窄率≥70%)或闭塞。
1.2 方法
1.2.1 仪器 使用GE1.5T HD-xt磁共振扫描仪八通道颅脑线圈,所有受试者行常规 MRI[轴位T1加权成像(T1WI)、T2加权成像(T2WI)、磁共振成像液体衰减反转恢复序列(FLAIR)、DWI、3D-TOF MRA、矢状位T1WI]及全脑3D-pCASL扫描,3D-TOF MRA采集参数:视野(FOV)24×24;切片厚度1.2 mm,时相视野(Phase FOV)0.81;重复时间(TR)23.0 ms;3D-pCASL采用1 525 ms和2 525 ms两种PLD时间,扫描参数TR 4 587 ms(PLD 1 525 ms)、5 282 ms(PLD 2 525 ms),回波时间(TE)10.5 ms,层厚4 mm,激励次数(NEX)3次,FOV 24×24,矩阵512×8,采集时间4 min 26 s(PLD 1 525 ms)、5 min 6 s(PLD 2 525 ms)。
1.2.2 数据处理 将3D-pCASL数据输送至GEADW 4.6工作站中,自动生成PLD=1 525 ms及PLD=2 525 ms的脑血流量(CBF)伪彩图,与DWI图像叠加,确定急性脑梗死灶的范围及位置。在CBF和DWI的叠加图上逐层手动绘制感兴趣区(region of interest,ROI)。脑梗死组选取梗死最大层面及其上、下相邻层面勾画ROI,无脑梗死组选取责任侧MCA供血区勾画ROI,ROI选取时,避开邻近大血管、骨骼、窦腔空气。测量PLD=1 525 ms及PLD=2 525 ms时患侧与健侧CBF值及△CBF值(CBF2.5-CBF1.5),同一病人两种时相ROI的选取位置及大小一致,ROI面积为50~60 mm2,每个CBF值都是由3名工作5年以上的放射科医生独立选取,取其平均值。

2 结 果
2.1 两组患侧与健侧CBF值比较 脑梗死组、无脑梗死组PLD=1 525 ms时患侧CBF值低于健侧,差异均有统计学意义(P<0.001);脑梗死组患侧PLD=2 525 ms时CBF恢复不完全,与健侧PLD=2 525 ms时CBF比较差异有统计学意义(P=0.005),无脑梗死组患侧PLD=2 525 ms时CBF明显恢复,与健侧PLD=2 525 ms时CBF比较差异无统计学意义(P=0.055)。详见表1及图1、图2。
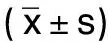
表1 两组患侧与健侧CBF值比较 单位:mL/(100 g·min)

图1 左侧MCA重度狭窄或闭塞脑梗死病人3D-pCASL结果(MRA示左侧MCA未见明确显影;DWI示左侧颞枕叶大片急性脑梗死;PLD=1 525 ms时动脉自旋标记显示左侧颞枕叶呈低灌注;PLD=2 525 ms时动脉自旋标记显示左侧颞枕叶低灌注范围减少)

图2 右侧MCA重度狭窄或闭塞无脑梗死病人3D-pCASL结果(MRA示右侧MCA未见明确显影;DWI图像未见急性脑梗死病灶;PLD=1 525 ms时动脉自旋标记显示右侧颞叶灌注减低;PLD=2 525 ms时动脉自旋标记显示颞叶低灌注区CBF完全恢复)
2.2 两组△CBF值比较 脑梗死组患侧△CBF值小于无脑梗死组,差异有统计学意义(P<0.05),两组健侧△CBF比较差异无统计学意义(P>0.05)。详见表2。

表2 两组△CBF值比较 单位:mL/(100 g·min)
2.3 患侧△CBF与急性脑梗死的相关性 点二列相关性分析显示,患侧△CBF与急性脑梗死呈负相关(r=-0.608,P=0.001),△CBF越大,发生急性脑梗死的可能性越小。
3 讨 论
当MCA重度狭窄或闭塞时,CBF减少,部分脑区脑组织灌注明显减低,为了平衡各脑区脑组织所需血流,具有较好储备能力的脑血管可以通过血管扩张或开放侧支循环的方式将有限的血流进行再分配[3]。通常侧支循环的开放分为3级,首先,开放1级侧支循环,即通过颅底Willis环的前后交通动脉沟通两侧大脑半球之间的血液循环;2级侧支循环主要通过眼动脉、软脑膜侧支代偿缺血区的血液供应;3级侧支循环为通过新生血管改善供血[4]。由于MCA为颈内动脉的直接延续,不参与Willis环的建立,当MCA发生闭塞时,无法通过1级侧支循环建立侧支代偿,而3级侧支需要通过再生血管完成代偿作用,这一过程需要数天时间才能完成,早期较难发挥其代偿作用。因此,2级侧支循环的开放成为MCA闭塞后主要的侧支代偿途径[5]。
双时相3D-pCASL可以从一定程度上反映MCA重度狭窄或闭塞病人的CVR情况。通常1 525 ms PLD对缺血脑组织检出敏感,2 525 ms PLD反映了侧支血管的参与。而2级侧支循环血管往往管径小且通路比较长,需要长PLD(2 525 ms)的3D-pCASL才能反映出MCA重度狭窄或闭塞病人存在的血流速度较慢的2级侧支循环代偿情况。因此,通过PLD为1 525 ms与2 525 ms时自旋标记成像效果的差别评估MCA重度狭窄或闭塞后脑组织的CVR情况[6]。研究表明,当MCA供血区的血流恢复不明显时,该区的CVR可能已接近崩溃,如果临床不及时解除血管的狭窄,改善颅内血流灌注,则极有可能突发脑卒中事件[7]。
本研究发现,两组PLD=1 525 ms时MCA重度狭窄或闭塞一侧的CBF明显低于健侧,PLD=2 525 ms时脑梗死组CBF恢复不完全,与健侧比较差异有统计学意义,无脑梗死组CBF明显恢复,与健侧CBF比较差异无统计学意义。分析其原因可能为无脑梗死组病人的脑血管仍具有较好的自我调节能力,可以使周围脑区灌注增加,可以延缓脑卒中事件的发生,脑梗死组的脑组织受损严重,CVR较差,自身调节能力及开放的侧支循环不足以代偿脑组织所需的血流灌注,因此,延长PLD,脑区仍呈现低灌注状态[8]。进一步分析的CVR估计值(△CBF)也证实了这一点。研究表明,脑侧支循环的代偿程度是颅内动脉狭窄供血区域内发生脑卒中事件的独立预测因素[9]。本研究利用点二列相关分析显示患侧△CBF与急性脑梗死发生呈负相关(r=-0.608,P=0.001)。脑侧支循环作为在脑血管狭窄发生后为缺血脑组织提供灌注的主要来源,其影响并预测着脑梗死的发生、发展,影响着终末梗死体积及对血管内治疗的反应[10]。脑卒中的发生与发展取决于缺血半暗带区的血流恢复,半暗带是灌注处于临界值的组织区域,此阶段细胞电活动和离子通道功能停止,但仍可保持细胞连接,此时若缺血区血供恢复,细胞功能仍可恢复。当脑血流量下降可启动自身的自我调节机制,缺血区血管扩张使脑血容量保持正常甚至轻度增加[11]。当CBF<10 mL/(100 g·min)时,该调节机制及CVR随之衰竭,脑组织发生不可逆损伤,形成中心梗死区[12]。因此,脑血管自身调节功能越强,发生急性脑梗死的概率越小。
总之,3D-pCASL作为一种无创、不需要外源性对比剂的影像学技术,可对MCA重度狭窄或闭塞病人CVR情况进行评估,为临床评估预后及个体化治疗提供影像学依据。
