常规经支气管镜针吸活检术的非“王氏”穿刺点选择探讨*
2022-07-30邬盛昌倪飞华
邬盛昌,倪飞华
[1.浙江省人民医院(杭州医学院附属人民医院) 肿瘤中心(呼吸与危重症医学科),浙江 杭州 310014;2. 浙江大学医学院附属第二医院 健康管理中心,浙江 杭州 310009]
经支气管镜针吸活检术(transbronchial needle aspiration,TBNA)是使用特定的穿刺针穿透气道壁,对纵隔及气管和支气管腔外病变进行穿刺吸引,从而获取细胞及组织的一种操作技术。在长期的临床实践中,该技术的安全性及有效性都已得到了证实[1-2]。广义的TBNA 可分为常规经支气管镜针吸活检术(conventional transbronchial needle aspiration,C-TBNA)和超声引导下经支气管针吸活检(endobronchial ultrasound-guided trans-bronchial needle aspiration,EBUS-TBNA),本文重点探讨C-TBNA。穿刺点的选择与穿刺技术是决定C-TBNA获得标本阳性率最为关键的两个环节。目前,王国本绘制的“王氏图谱”是临床实践中最主要的C-TBNA穿刺点选择依据,而对于非“王氏”穿刺点,如何选择尚缺乏系统探讨。本文通过非“王氏”穿刺点成功完成6 例C-TBNA,分享并总结非“王氏”穿刺点的选择方法。现报道如下:
1 资料与方法
1.1 一般资料
选取浙江省人民医院非“王氏”穿刺点C-TBNA病例6 例。其中,男2 例,女4 例,年龄29~73 岁。详细解析每位患者通过“三步法”行非“王氏”穿刺点C-TBNA的全过程。6例患者临床特征见附表。

附表 6 例非“王氏”穿刺点行C-TBNA患者的临床特征Attached table Clinical characteristics of 6 cases with“non-wang”puncture points
1.2 定义
非“王氏”穿刺点指:不在“王氏图谱”的11组经典穿刺位内的穿刺点,包括:远离经典穿刺位和经典穿刺位延伸位两种类型。
1.3 方法
非“王氏”穿刺点定位选择的“三步法”。第一步:选择穿刺解剖定标点,以支气管镜下可以明确判断解剖标志位为首选(通常为肺叶、段和亚段支气管开口);第二步:确定AB钟面,确保穿刺钟面A和B覆盖大部分病灶;第三步:确定钟面穿刺方向。根据病灶位置和大小决定钟面穿刺方向。
2 结果
2.1 病例1
患者男,63 岁。因“发现肺部结节5 个月余”入院。胸部增强CT:右肺门结节影,较前(2016年11月15日)明显进展,需警惕肺肿瘤性病变。完善相关检查,排除禁忌后,行支气管镜检查,镜下未见明显异常。根据术前胸部增强CT(图1A 和B),选择DT-EN-W122 针行C-TBNA(图1C)。术后涂片细胞学回报找到恶性细胞,倾向小细胞癌。病理明确后,查全身PET-CT:①右下肺外基底段支气管管壁增厚,见2 个局灶性[18F]-氟代脱氧葡萄糖([18F]-fluorodeoxyglucose,[18F]-FDG)代谢增高;右肺门旁结节灶,隆突右下方两枚肿大淋巴结,上述[18F]-FDG 代谢增高,考虑为肺癌伴淋巴结转移;②肺内多发小结节,[18F]-FDG 代谢未见异常,增殖灶可能性大,建议随访;③右侧胸膜增厚伴多发钙化灶;④老年性脑改变;双侧上颌窦慢性炎症;双侧颈部炎性淋巴结;⑤右肾中极囊肿,前列腺钙化灶,椎体退变,主动脉粥样硬化,双侧髋关节周围[18F]-FDG 代谢稍增高,考虑为活动生理性代谢。最终诊断为肺小细胞肺癌(局限期),转肿瘤科予以依托泊苷联合顺铂方案化疗。
2.2 病例2
患者女,70 岁。因“发现肺部结节4年余,咳嗽21 d”入院。查胸部CT 示:左肺下叶背段肺门旁病灶,较前(2018年6月4日)增大,肿瘤待排。完善相关检查,排除禁忌后,行支气管镜检查,镜下未见明显异常。根据术前胸部增强CT定位(图2A 和B),用DT-EN-W320 针行C-TBNA(图2C)。术后病理:非小细胞肺癌,倾向腺癌。完善骨发射型CT(emission CT,ECT)、头颅MRI和全腹部增强CT等全身评估后,最终诊断为左下肺腺癌[T1N0M0期,Ⅰa期,体力状况评分(performance status,PS)为1 分]。转胸外科行胸腔镜下左下肺叶切除术+纵隔肺门淋巴结清扫。
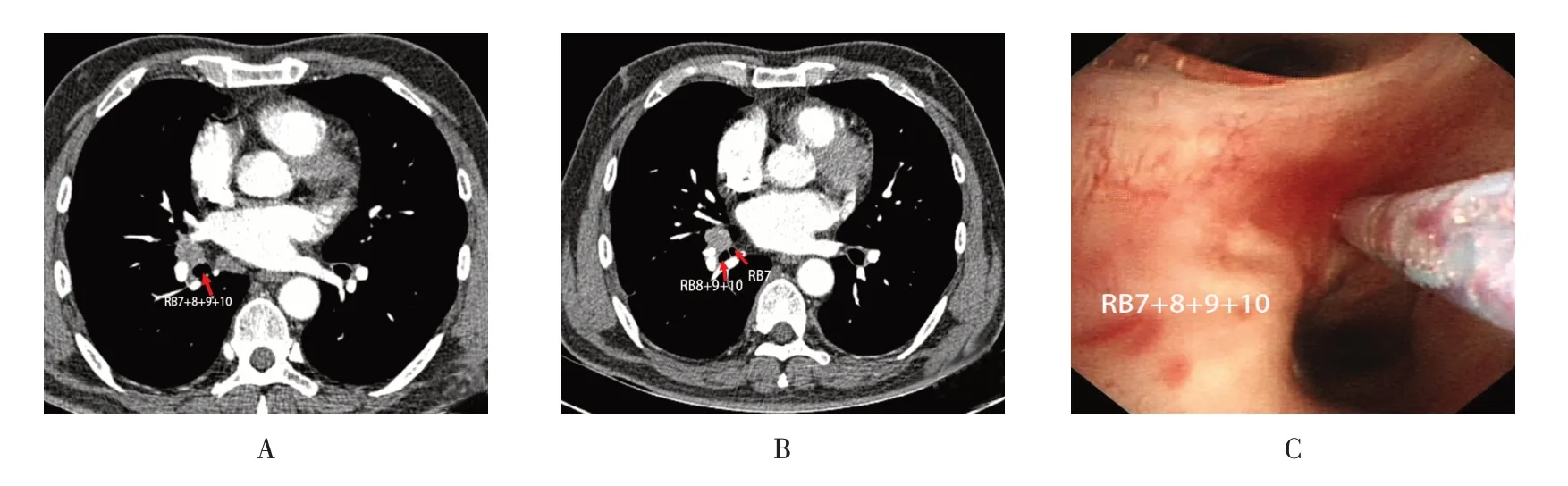
图1 病例1Fig.1 Case 1
2.3 病例3
患者女,29 岁。因“体检发现右下肺部结节11 d”入院。胸部增强CT 示:右肺下叶占位伴周围少量炎症,考虑肿瘤可能大,建议:行PET/CT 等检查,进一步明确诊断。完善相关检查,排除禁忌后,行支气管镜检查,镜下未见明显异常。根据术前胸部增强CT 定位(图3A 和B),用DT-EN-W320 针行CTBNA(图3C)。术后病理:非小细胞肺癌,倾向腺癌。完善骨ECT、头颅MRI 和全腹部增强CT 等全身评估后,诊断为右下肺腺癌(T1N0M0期,Ⅰa期,PS评分为1 分)。转胸外科行胸腔镜下右下肺叶切除术+纵隔肺门淋巴结清扫。
2.4 病例4
患者女,73 岁。因“体检发现右下肺部结节1周”入院。胸部增强CT 提示:左下肺占位,肿瘤可能。完善相关检查,排除禁忌后,行支气管镜检查,镜下未见明显异常。根据术前胸部增强CT 定位(图4A和B),用MWF-319针行C-TBNA(图4C)。术后病理:纤维结缔组织部分纤维间隔增粗,局灶间质可见淋巴细胞、中性粒细胞浸润伴出血,未见明显支气管黏膜及肺泡组织。建议:进一步穿刺或手术治疗,患者拒绝。电话随访,患者自诉:半年后复查胸部CT,病灶消失。
2.5 病例5
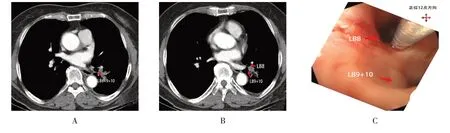
图2 病例2Fig.2 Case 2
患者男,72 岁。因“发现纵隔占位,胸腔积液1 周”入院。查胸部CT 提示:右上纵隔旁软组织密度结节灶,肿瘤或淋巴结均有可能,建议:进一步检查,以明确诊断。完善相关检查,排除禁忌后,行支气管镜检查,镜下未见明显异常。根据术前胸部增强CT 定位(图5A 和B),用DT-EN-W320 针行C-TBNA(图5C)。病理回报:炎性渗出物中间异型细胞团,考虑低分化癌,后行免疫组化,甲状腺转录因子-1(thyriod transcription factor-1,TTF-1)(+),Naspin A(+),考虑肺腺癌转移。完善骨ECT、头颅MRI和全腹部增强CT 等全身评估后,诊断为右肺腺癌(T1N2M1期,Ⅳ期,PS 评分为1 分,基因检测:BRAF、exon15 和p-V60E 突变),行维莫非尼靶向治疗。
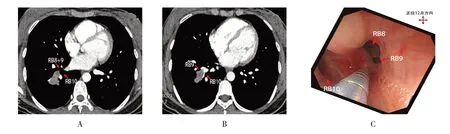
图3 病例3Fig.3 Case 3

图4 病例4Fig.4 Case 4
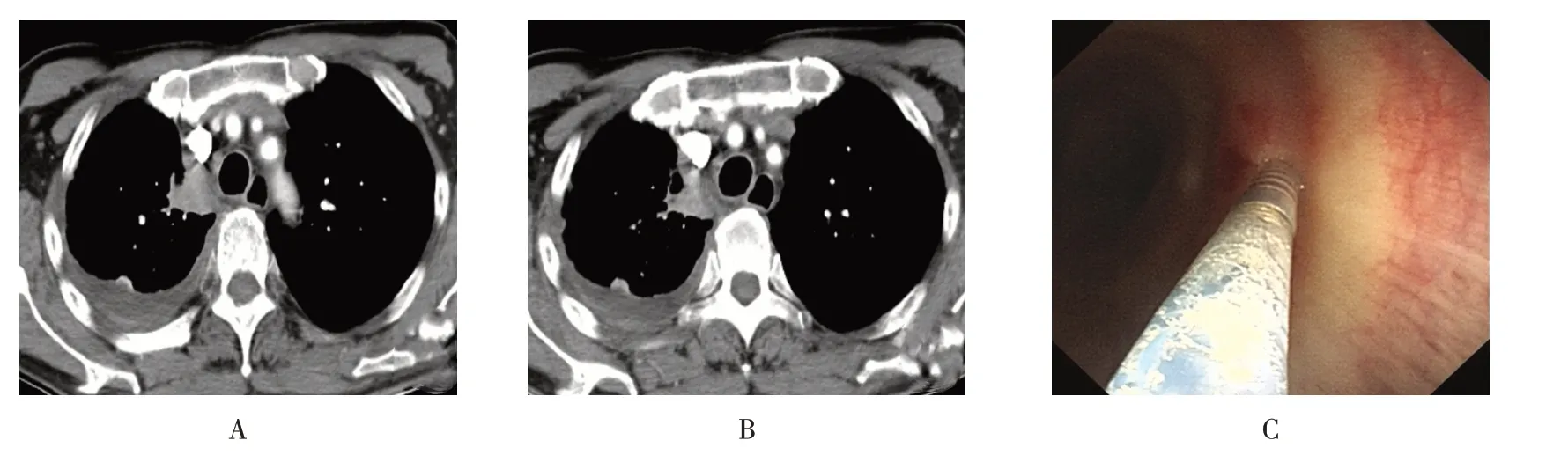
图5 病例5Fig.5 Case 5
2.6 病例6
患者女,60 岁。因“发现肺部结节1 个月”入院。胸部增强CT:右肺上叶占位,考虑肉芽肿性病变可能,肺癌待排。全身PET/CT 提示:①右肺上叶尖段纵隔旁软组织肿块,[18F]-FDG 代谢轻度增高,首先考虑恶性肿瘤,侵入纵隔,气管右侧壁疑有累犯;②右肺上叶肺门旁肿大淋巴结,[18F]-FDG 代谢无明显增高,转移淋巴结不除外;③心脏右缘低密度灶,[18F]-FDG代谢无明显摄取,考虑为心包脂肪垫;④甲状腺结节,[18F]-FDG 代谢无明显增高,倾向良性,建议超声随访;⑤两肺散在炎性纤维灶,肝脏血管瘤,肝囊肿,右肾小结石,子宫肌瘤;⑥右侧锁骨高密度结节,[18F]-FDG 代谢无明显增高,考虑为良性;左侧第8前肋陈旧性骨折。完善相关检查,排除禁忌后,行支气管镜检查,镜下未见明显异常。根据术前胸部增强CT 定位(图6A 和B),用DT-ENW122 针行C-TBNA(图6C)。病理回报:见胞浆稀少、核浸染的细胞,首先考虑小细胞癌。诊断为右肺小细胞癌。明确诊断后,患者拒绝进一步治疗,自动出院。
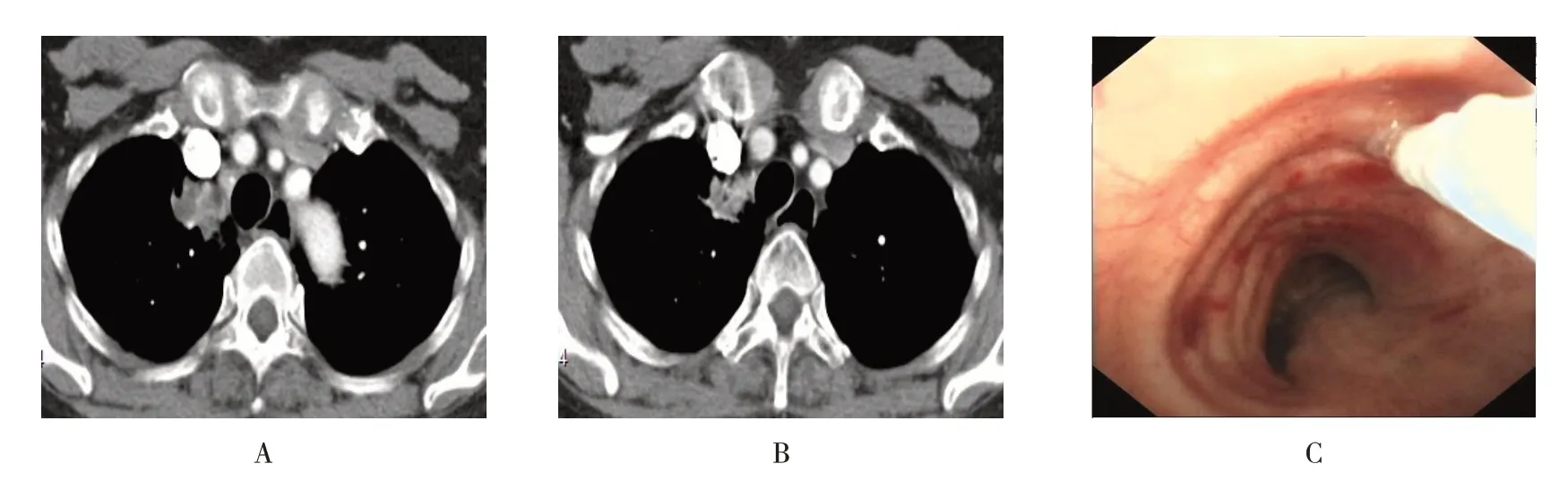
图6 病例6Fig.6 Case 6
3 讨论
3.1 纵隔及气道腔外贴壁病变的诊断方法
纵隔病变的常见疾病包括:肺癌、淋巴瘤、结节病和淋巴结结核等。可用于诊断的方法包括:纵隔镜[3]、EBUS-TBNA[4-5]和C-TBNA[6]。不同诊断方式各有其利弊,外科纵隔镜可获得较大的标本,有较高的诊断阳性率,但给患者带来的损伤相对较大,不宜多次进行。而内科目前最主要的诊断方法包括:EBUSTBNA 与C-TBNA。除了纵隔病变外,上述两种方式还可沿着段支气管诊断纵隔以外的肺内贴壁病灶。EBUS-TBNA 可实时对纵隔病变进行穿刺活检,其创伤较小,诊断率及安全性均较高[7-8],因其有实时探查功能,对无明显腔内解剖定位点的肺部病变更具诊断优势。但EBUS-TBNA 仍有其局限性:设备较昂贵,对于医院及患者的费用负担均较高,不适合在现阶段的基层医院全面开展[9];目前主流的Olympus 超声内镜外径为6.9 mm,且视角为斜上30°,导致其对于位于段及其以下支气管腔外病变的诊断难度较大。因超声穿刺针和超声镜的硬度因素,对于角度较大的气管旁淋巴结,如:4L、2R 和10L 等多组淋巴结,穿刺难度也较大。
3.2 C-TBNA的优势
1983年王国本首次在可弯曲支气管镜引导下行C-TBNA操作。随后,为了更好地推广该技术,王国本结合胸内脏器淋巴结分类标准与C-TBNA特点,以隆突及各级支气管分嵴为标志点,将适合C-TBNA检查的纵隔及肺门区淋巴结分成11 组,发表了一个基于CT 淋巴结位置与气道内穿刺点相对应的标准淋巴结图谱,描述最常见的纵隔与肺门区域淋巴结位置,绘制成“王氏图谱”[10]。图谱的面世,解决了C-TBNA穿刺点定位问题,极大地推动了该技术的发展和普及。经过培训和反复训练后,C-TBNA对恶性疾病的诊断阳性率与EBUS-TBNA 比较,差异无统计学意义[11]。由此可见,C-TBNA 的优势主要在于:①无需特殊设备,医院及患者费用负担较小,在基层医院有较广阔的应用空间;②对于已经有超声支气管镜的单位,病变诊断范围已超过经支气管镜腔内超声(endobronchial ultrasonography,EBUS)。
C-TBNA阳性率决定于穿刺部位选择、操作手法运用、标本处理及辅助科室配合等多方面因素,而穿刺部位的定位选择是第一步。王国本的“王氏图谱”覆盖了几乎所有恶性肿瘤淋巴结转移的穿刺点,但对于腔外非淋巴结部位、段及其以下等非“王氏”穿刺点的病变,并未进行详细描述,也缺乏C-TBNA 与EBUS-TBNA 的对比研究。如何准确地对这类病变进行穿刺点腔内定位,是临床所要面对的难点。
3.3 非“王氏”穿刺点定位选择“三步法”的具体经验
笔者报道了6例成功行C-TBNA 的病例,穿刺点均为少见穿刺点。
3.3.1 选择穿刺解剖定标点 以支气管镜下可以明确判断解剖标志位的位置为首选(通常为肺叶、段、亚段支气管开口)。此外,需关注C-TBNA 在此空间内的操作可行性。
3.3.2 确定AB 钟面 以选定的定标点为基础,确定操作横断面,将横断面看做钟面。确保穿刺钟面A和B覆盖大部分病灶。
3.3.3 确定钟面穿刺方向 根据病灶位置、大小决定钟面穿刺方向。此外,需关注比邻血管情况。根据以上“三步法”所确定的钟面及穿刺方向,由“钟面A”至“钟面B”进行逐一软骨环或5.0 mm为间距的连续穿刺针吸活检。
3.4 “三步法”的应用
3.4.1 病例1 病例1的淋巴结位置与王氏9号位点接近,但较王氏9 号位置更远,可视为9 号位向足侧的延伸位。标准王氏9 号位为右中间支气管侧壁3 点或中叶支气管开口水平12 点。而本病例根据术前胸部CT定位,病灶位于右下叶基底支开口下方。因此,笔者选择右下叶基底支开口及右下基底支分嵴层面作为定标点。根据病灶最大径位置,决定右下叶基底支下0.5 cm 横断面作为本例的“钟面A”,右下叶基底支分嵴层面横断面作为本例的“钟面B”。虽然主病灶最大径位于钟面1点至2点方向,但考虑到2点至4点方向存在肺动脉,故选择腔内穿刺点时,以1点偏12 点方向作为实际穿刺方向。此穿刺方向虽然未能对病灶最大径进行穿刺,但可以有效减少穿刺到血管的风险。
3.4.2 病例2 根据术前胸部CT定位,病灶应位于左下叶内前基底支与外后基底支分嵴腔外7点至10点方向。因此,选择左下叶前基底支与外后基底支分嵴层面作为穿刺定标点。以左下叶基底支开口下0.8 cm处横断面为“钟面A”,左下叶内前基底支与外后基底支分嵴层面横断面为“钟面B”。钟面9点钟方向为穿刺进针方向。该患者的病灶主要部位在左下叶基底支分嵴处外下方,穿刺针沿着“钟面A”连续穿刺至“钟面B”,并沿着“钟面B”的分嵴外缘继续穿刺至外1/3 处。虽然病灶继续沿着左下叶前基底支与外后基底支向外下方有延伸,但考虑到穿刺操作的可行性及分嵴层面可以穿刺到的病灶长径,“钟面B”并未选择更下方分支支气管层面。
3.4.3 病例3 根据术前胸部CT定位,病灶位于右下叶前外基底共支与右下叶后基底支开口分嵴处4点至6点为方向,故以此分嵴处作为定标点。以右下叶前外基底共支开口横截面作为“钟面A”,右下叶外基底支开口横截面作为“钟面B”,6点为实际穿刺方向。沿着“钟面A”连续穿刺至“钟面B”。
3.4.4 病例4 病例4 病灶穿刺点与王氏11 号位接近,但较11 号位更远,可视为11 号位向足侧的延伸位。标准王氏11 号位以左下叶开口为层面。根据本例患者的病灶最大径,笔者选择更远的左下叶基底支开口为定标点,以此横截面为“钟面A”,以左下叶前外后分嵴为下端定标点,以此横截面上方5.0 mm为“钟面B”,以11点方向作为实际穿刺方向。
3.4.5 病例5 和病例6 病例5与病例6病灶位置接近,均为气管上段3 点方向病灶。接近王氏3 号位,但较王氏3 号位的位置更高,更接近头侧。故此2 例患者采用主动脉弓切迹作为定标点,将主动脉弓切迹上缘横截面作为“钟面A”,以主动脉弓切迹上方1.0 cm 作为“钟面B”。以3 点方向作为实际穿刺方向,沿着“钟面A”连续穿刺至“钟面B”。
3.5 非“王氏”穿刺点的选择
本文所列6例非“王氏”穿刺点病例,穿刺点均为非“王氏”标准位的穿刺点。其中,4例为王氏穿刺点头侧或足侧的延伸,另2 例为全新穿刺点。6 例患者术中仅有少许出血(自行或使用冰水后血止),未见气胸等其他并发症。6 例患者中,除例1 通过细胞学诊断为小细胞癌外,其余5例均获得组织,通过病理明确诊断。非“王氏”穿刺点的选择关键是寻找定标点,确定钟面A和钟面B及穿刺方向,而病灶最大径位置、操作可行性和血管分布情况,是定位选择时需要考虑的最核心的三要素。
综上所述,C-TBNA本质为透壁穿刺技术,定位准确是先决条件。在临床实践中,大部分情况下,根据王国本的经典图谱即可解决C-TBNA穿刺点定位选择问题。因此,临床中以“王氏”穿刺点为主,辅以笔者此次介绍的非“王氏”穿刺点具体定位方法,可更好地建立起腔外病变与腔内穿刺点的关系,将诊断范围扩大到许多贴壁腔外病变,而非仅限于淋巴结。两者结合可更充分地发挥TBNA 的临床诊断作用,适用于无法开展EBUS-TBNA 的基层单位,还可用于EBUS-TBNA 无法到达的远端病灶的诊断,从而解决更多临床实际问题。但本文纳入病例数较少,尚欠缺前瞻性随机对照试验将“AB 三步法”与王氏图谱、EBUS-TBNA 进行有效性和安全性的比较,仍需进一步研究来佐证。
