养老机构衰弱老年人躯体症状群轨迹及影响因素的纵向研究
2022-07-29吴晨曦高静廖琴何佳丽
吴晨曦,高静,廖琴,何佳丽
衰弱是指老年人因生理储备功能下降导致机体易损性增加、抗应激能力降低的非特异性状态,是一种重要的老年综合征[1]。衰弱的发生率随增龄而增加[2],常伴随睡眠障碍[3]、认知功能下降[4]等。养老机构中高龄老年人普遍较多,衰弱程度较社区老年人普遍更严重[5]。在衰老、慢性病等多重因素作用下,老年人神经、呼吸、消化、免疫等多个系统功能下降,更易出现躯体衰弱症状。研究表明,衰弱老年人的躯体症状通常不止一个,而是以症状群的形式存在[6-7]。在疾病进展过程中,各躯体症状之间相互影响,循环往复,使衰弱程度更甚[8],进而引起跌倒[9]、住院[10]等不良结局,大大降低老年人生活质量,加重照护负担。同时,研究发现,衰弱老年人的躯体衰弱症状和严重程度会随疾病的进展、治疗策略的改变等出现相应改变,呈现不同的发展轨迹。因此开展躯体症状群的纵向调查,识别躯体衰弱症状群严重程度的变化轨迹,有利于发现衰弱老年人需重点干预的躯体症状和干预时间,从而实现精准化干预。目前,我国尚无关于养老机构衰弱老年人的躯体衰弱症状群发展轨迹和影响因素的纵向研究。本研究通过调查成都市养老机构衰弱老年人不同时间点的躯体衰弱症状群,构建潜变量增长混合模型(latent growth mixture modeling,LGMM)探索其发展轨迹,探讨其发生发展的影响因素,为养老机构护理人员精确判断衰弱老年人的症状群变化特点、精准防治衰弱提供参考。
1 对象与方法
1.1 研究对象 2019年11 月至2020年1 月,采用便利抽样法在成都市选取6 家养老机构中的253 例老年人进行调查。6 所养老机构为2 所护理院(面向中度、重度失去自理能力的老年人)、4 所养老院(面向正常或需要轻度照护的老年人)。纳入标准:(1)年龄≥60 岁;(2)Fried 衰弱表型评分≥3 分[11];(3)经简易精神状态问卷(Short Portable Mental Status Questionnaire,SPMSQ)筛查无重度认知功能障碍[12]。排除标准:(1)正在参与其他临床研究;(2)因身体或其他原因不能正常进行语言交流者(如严重失语、严重听力或视力障碍);(3)患有心、脑、肺、肝、肾及血液系统功能障碍等严重躯体疾病(在所调查的6 所养老机构中占10%~30%)。脱落标准:(1)死亡;(2)离开养老机构或其他原因失访。患者均签署知情同意书。本研究为纵向研究,分别在纳入研究对象时(T0)、6 个月(T1)、12 个月(T2)3 个时间点对研究对象进行调查。目前尚无符合LGMM 的样本量计算标准,根据刘源等[13]的研究,采用贝叶斯信息准则(BIC)作为选择模型首要考虑的指标时,样本量应≥200,增加20%以控制失访的影响,最终确定样本量为240,实际调查253 例老年人。
1.2 研究工具
1.2.1 一般资料调查表 自行设计一般资料调查表,内容包括年龄、性别、婚姻状况、主要经济来源、家庭人均月收入、有无医保、入住养老机构时长、营养状态、慢性病数量、服药种类、过去1年应激史、自评健康状况、居住满意度。其中,慢性病数量采用功能性共病指数(FCI)进行评估,FCI 由GROLL 等[14]于2005年编制,包括18 种常见疾病,每患一种疾病得1 分。营养状态用微型营养评定量表简表(MNA-SF)评估,该量表由RUBENSTEIN 等[15]于2001年研制,包含6 个条目,即食物摄入及食量、体质量变化情况、活动能力、急性疾病或心理创伤、精神心理问题及体质指数,量表总分为0~14 分,其中0~7 分为营养不良,8~11 分为存在营养不良的风险,12~14 分为正常营养状况。过去1年使用的药物种类由研究对象自己或照顾者报告。过去1年有无应激史由研究对象自我报告有无发生过严重创伤或急性事件(如跌倒、感染、抢救、手术、住院、丧偶等)。自评健康状况和居住满意度由研究对象自我报告,分为“差”“一般”“好”3 个等级。
1.2.2 记忆症状评估量表(MSAS)MSAS 用于评估躯体衰弱症状。该量表由FU 等[16]于2018年汉化,用于评估过去1 周内被调查者经历的28 个躯体症状及4 个心理症状的频率及程度。其中发生频率及严重程度采用Likert 4 级评分法(1~4 分),困扰程度采用Likert 5 级评分法(0~4 分)。前24 个症状的得分为发生频率、严重程度、困扰程度3 项得分的平均值,后8 个症状得分为严重程度和困扰程度2 项得分的平均值,得分越高表明症状越严重。此外,MSAS 还设置了“其他症状”条目,用于评估除上述32 个症状之外的症状。该量表的Cronbach'sα系数为0.78~0.87,聚合效度为0.62~0.68。由于本研究是对躯体症状进行评估,故在分析时去掉了4 个评估心理症状的条目数据。前期预调查结果显示,多例研究对象回避条目19(性欲下降或性生活减少),经咨询医学科研设计专家和小组讨论后排除对此条目的调查。
1.3 质量控制 招募符合要求的研究对象时,告知其研究目的及方式,征得其同意并签署知情同意书后,进行调查。在6、12 个月两个时间节点进行面对面现场调查或电话随访。为保证结果的准确性、可靠性,在正式资料收集前便利抽取了10 例老年人进行预调查(此10例人员未纳入正式调查);在资料收集过程中对研究对象进行“一对一”询问式调查,细心、耐心解答其疑问,电话随访时间控制在10 min 以内;在资料处理阶段由双人、双机录入资料,再进行交叉核对,确保数据准确性。
1.4 统计学方法 采用SPSS 21.0、SAS 9.4 和Mplus 8.3统计软件进行数据分析。正态分布计量资料以()表示,非正态分布计量资料以中位数(四分位数间距)〔M(QR)〕表示;计数资料以频数和百分比表示,组间比较采用R×C表的Fisher's 确切概率法;多组等级资料比较采用Kruskal-WalllisH检验。采用探索性因子分析提取症状群;因资料非正态分布,采用重复测量的广义估计方程分析各时间点症状严重程度的差异。使用LGMM 判断养老机构衰弱老年人躯体症状群的轨迹类别,根据信息指数及模型拟合检验结果来选择模型类别个数。其中,信息指数包括最大似然比卡方值(G2/LL)、艾凯克信息标准(AIC)、BIC、样本校正的BIC(aBIC)及Entropy值,采用VLRT(vuong-lo-mendellrubin likelihood ratio test)检验和BLRT(bootstrapped likelihood ratio test)检验进行模型拟合。AIC、BIC、aBIC越低,Entropy越高(≥0.8 表明分类准确率超过90%),且LMR和BLRT达到显著性,为拟合度较好[17]。采用多因素Logistic 回归分析躯体症状群严重程度轨迹的影响因素。以P<0.05 为差异有统计学意义。
2 结果
2.1 养老机构衰弱老年人一般资料 本研究初步纳入研究对象253例,随访过程中,11例因死亡、10例因住院、26 例因离开养老机构等原因无法联系,共47 例退出研究,失访率为18.6%,最终共206 例养老机构衰弱老年人完成3 次调查。206 例衰弱老年人年龄63~100 岁,平均年龄(83.4±5.7)岁;140 例(68.0%)为女性;150例(72.8%)丧偶;172 例(83.5%)以退休金或个人储蓄为主要经济来源;152 例(73.8%)家庭人均月收入≥3 000 元;197 例(95.6%)有医保;91 例(44.2%)入住养老机构时长≥3年;139例(67.5%)营养状态正常;143 例(69.4%)同时罹患慢性病≥4 种;83 例(40.3%)服用≥3 种药物,其中42 例(20.4%)服药≥5 种;89例(43.2%)在过去1年内发生过应激事件;99 例(48.1%)自评健康状况一般;122 例(59.2%)对居住养老院感到满意。
2.2 养老机构衰弱老年人不同时间点症状群发生情况
2.2.1 因子分析结果 因子提取原则:症状发生率≥20%[18]、因子载荷≥0.4、特征值≥1。适宜性检验结果显示,3 个时间点的KMO值分别为0.692、0.766、0.759,Bartlett's 球形检验P值均<0.01,适合做因子分析。3 个时间点均提取了5 个因子,其中,T0 时各因子载荷值为0.481~0.865,方差贡献率为62.538%;T1 时各因子载荷值为0.426~0.631,方差贡献率为57.946%;T3时各因子载荷值为0.451~0.741,方差贡献率为54.560%(表1)。
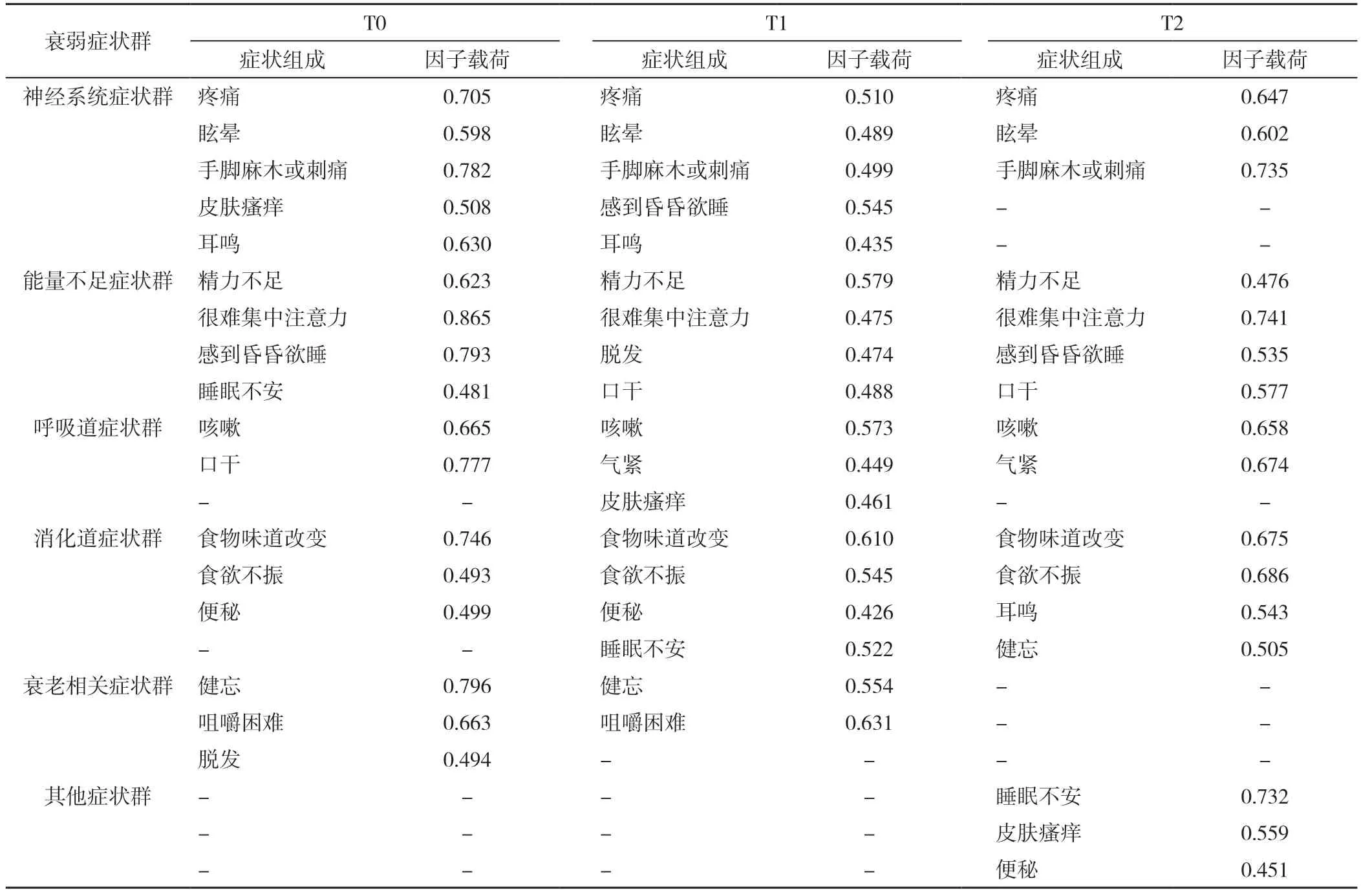
表1 养老机构衰弱老年人不同时间点躯体衰弱症状群因子分析结果Table 1 Results of factor analysis of somatic symptom clusters in frail elderly people in nursing homes at three time points
2.2.2 重复测量广义估计方程结果 以各症状群的MSAS 得分为因变量,以随访时间点为自变量,采用广义估计方程进行一般线性回归,作业相关矩阵采用不确定性相关。模型结果显示:随访时间点是影响各症状群MSAS 的因素(P<0.001),即3 个时间点上调查对象的神经系统症状群、能量不足症状群、呼吸道症状群、消化道症状群、衰老相关症状群的MSAS 得分比较,差异有统计学意义(P<0.001),见表2。

表2 不同时间点各症状群MSAS 得分的重复测量广义估计方程分析Table 2 Results of repeated measurement generalized estimation equation analysis for MSAS score at three time points
2.3 养老机构衰弱老年人躯体衰弱症状群的LGMM采用自由估计时间参数模型,从1 开始依次增加模型中的类别个数至5,拟合躯体衰弱症状群的LGMM。保留4 个类别时,AIC、BIC、aBIC值最低,Entropy值较高,VLRT和BLRT虽无统计学意义,但结合躯体衰弱轨迹的理论背景、模型的类别概率及结果的可解释性,最终认为保留4 个潜类别自由估计的模型最优(C1、C2、C3、C4),每个类别归属于该类别的平均概率为79.8%~100.0%,表明分类结果可信,具体拟合指标见表3。C1 类计34 例(16.5%),其初始MSAS 得分高,T0 到T1 明显下降,T1 到T2 稍有上升但总体呈下降趋势,命名为“高下降组”。C2 类计26 例(12.5%),其初始MSAS 得分低,从T0 到T2 整体呈上升趋势,但T0 到T1 的上升幅度较T1 到T2 的上升幅度高,命名为“低上升组”。C3 类计136(66.0%),其T0 到T3 的MSAS 得分差异不大,命名为“中维持组”。C4 类计10 例(5.0%),其T0 到T3 的MSAS 得分明显上升,命名为“高上升组”。4 个组的变化轨迹见图1。
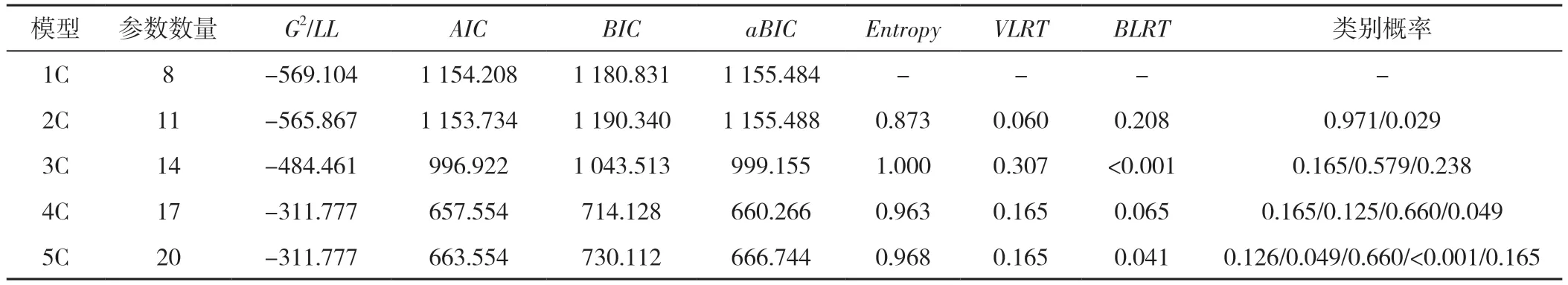
表3 养老机构衰弱老年人躯体衰弱症状群变化轨迹的LGMM 拟合指标Table 3 Fitting indices of the latent growth mixture model for analyzing the somatic symptom cluster trajectories in frail elderly people in nursing homes in nursing homes
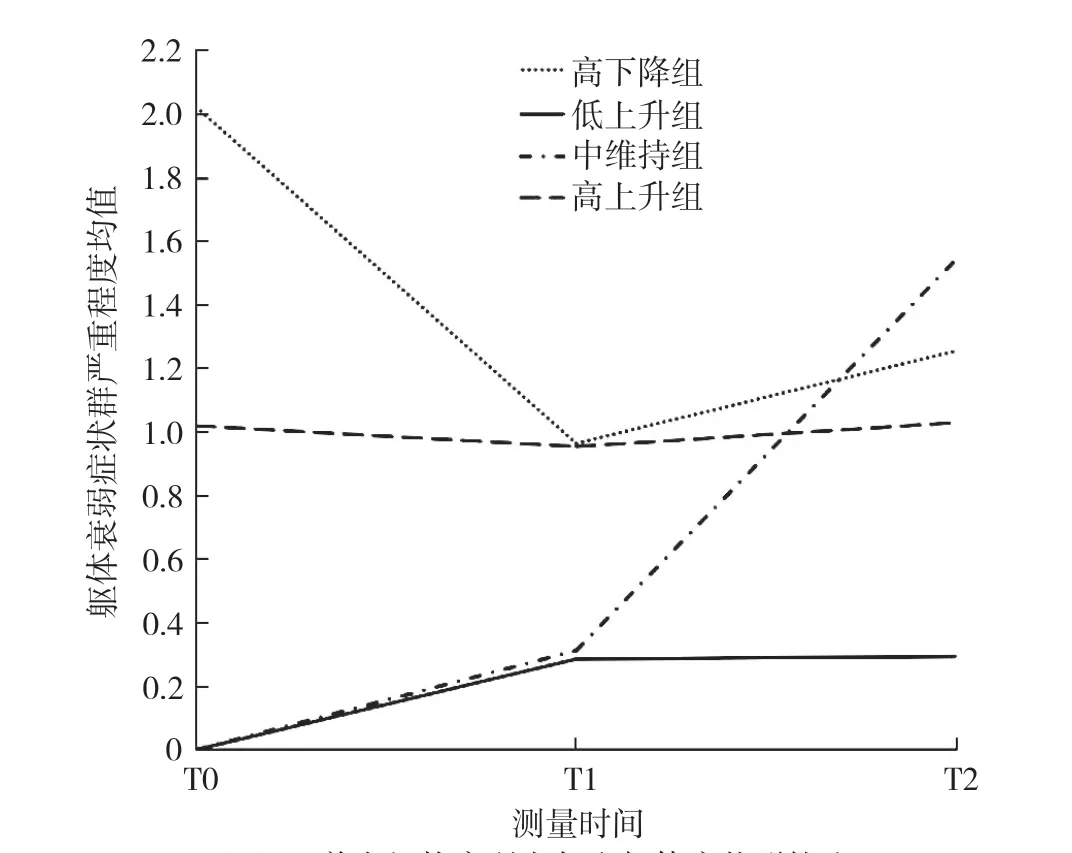
图1 养老机构衰弱老年人躯体症状群轨迹Figure 1 Trajectories of somatic symptom clusters in frail elderly people in nursing homes
2.4 不同躯体症状群轨迹养老机构衰弱老年人的一般资料比较 不同躯体症状群轨迹养老机构衰弱老年人主要经济来源、慢性病数量、服药种类、过去1年应激史、自评健康状况比较,差异有统计学意义(P<0.05),见表4。

表4 不同躯体症状群轨迹养老机构衰弱老年人的一般资料比较〔n(%)〕Table 4 Comparison of general data in frail elderly people in nursing homes with different trajectories of somatic symptom clusters
2.5 养老机构衰弱老年人躯体衰弱症状群轨迹影响因素的多因素Logistic 回归分析 以轨迹类别为因变量,以单因素分析中有统计学意义的变量为自变量,进行多因素Logistic 回归分析。结果显示慢性病数量、服药种类是养老机构衰弱老年人躯体衰弱症状群严重程度的影响因素(P<0.05),见表5。
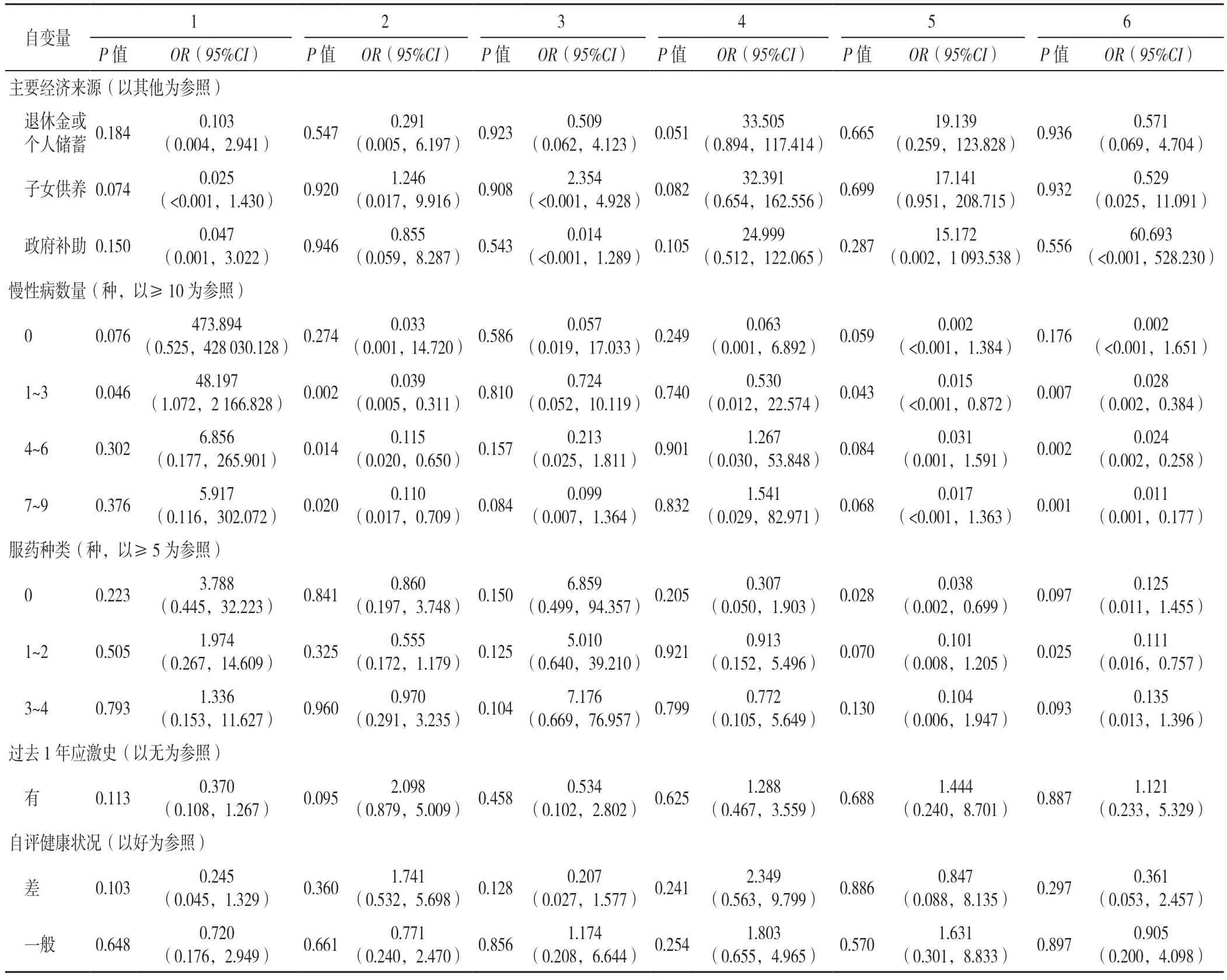
表5 养老机构衰弱老年人躯体衰弱症状群轨迹影响因素的多因素Logistic 回归分析Table 5 Multivariate Logistic regression analysis of possible factors influencing somatic symptom cluster trajectories in frail elderly people in nursing homes
3 讨论
3.1 养老机构衰弱老年人躯体症状群存在不同变化轨迹 本研究发现3 个时间点的躯体衰弱症状群内症状的组成和个数存在变化,其中神经系统症状群、能量不足症状群、呼吸道症状群、消化道症状群在3 个时间点持续存在,而衰老相关症状群存在于T0 和T1,T2 时新出现其他症状群;同时,通过LGMM 识别出4 条潜在轨迹,证明养老机构衰弱老年人躯体症状群存在差异,这与HOWREY 等[19]和HSU 等[20]的研究相似。“高下降”轨迹者占16.5%,该组老年人在T0 时经历的症状最多,也最严重,初次调查6 个月后,躯体衰弱症状数量及程度明显减轻,在T1 至T2 时又呈缓慢上升趋势;值得注意的是,该组老年人的躯体衰弱症状虽然呈高下降趋势,但其在3 个时间点中的症状最低程度仍高于其余三组。“低上升”轨迹者占12.5%,该组老年人的躯体症状严重程度较轻,在T0 至T1 时轨迹呈缓慢上升趋势,T1 至T2 时躯体衰弱症状保持相对稳定。66.0%受访者的症状轨迹呈“中维持”,表现为3 个时间点的躯体衰弱症状群严重程度均持续处于中高水平,且变化幅度较小。“高上升”轨迹占比最少(5.0%),表现为躯体衰弱症状群严重程度均值呈持续上升趋势,且T1 至T2 时上升幅度较大。
上述结果表明,在养老机构中,绝大多数衰弱老年人的躯体衰弱症状严重程度持续处于中高水平,且个别老年人还可能出现短时间内的骤然上升。因此,养老机构医护人员应尽早评估老年人的神经系统、能量不足、呼吸道、消化道及衰老相关等躯体症状群,根据不同的躯体症状轨迹及相关症状的严重程度筛查人群,并在早期给予针对性的干预措施。
3.2 养老机构衰弱老年人躯体症状群轨迹的影响因素分析
3.2.1 慢性病 本研究结果显示,养老机构衰弱老年人慢性病数量多是“高下降”和“高上升”轨迹人群的独立预测因素,即慢性病多是衰弱老年人躯体衰弱症状严重程度的危险因素,这与周巧学等[21]的研究相似。养老机构中的老年人多合并慢性病,如尹雨晴[22]所调查的养老机构中有85.3%的老年人罹患慢性病,以高血压、糖尿病多见;在本研究中,69.4%的被调查者患有4~6种慢性病。MA 等[23]的研究结果显示,老年人所患慢性病数量与衰弱的发生率呈正比,患≥5 种慢性病者的衰弱发生率是无慢性病者的50 倍。另有多项研究表明,多种慢性病共存是衰弱发生的重要因素[24-25],如心脑血管疾病、慢性阻塞性肺疾病、糖尿病等均可导致衰弱发生的风险增加[26]。各种慢性病往往伴随躯体活动能力减弱[27]、疼痛[28]、认知功能障碍[4]等躯体症状,随时间推移,各疾病症状间相互作用、相互促进,使疾病及症状进一步加重。此外,患慢性病数量越多则需服用的药物可能越多,各药物间相互作用或药物的不良反应常造成皮肤瘙痒、腹胀、眩晕、注意力不集中等症状出现。故在本研究中,大部分老年人的躯体衰弱症状群严重程度呈“中等维持”轨迹[29]。综上,应定期对养老机构中的衰弱老年人进行慢性病调查,在了解其现存疾病的种类、数量的基础上,给予针对性的治疗和护理,从而延缓躯体衰弱症状的发生、发展。本研究中有一小部分老年人躯体衰弱症状呈“高下降”轨迹,即随着时间推移其症状严重程度逐渐减轻,原因可能为T0 时其慢性病处于相对严重阶段,进入养老机构后得到了更好的照护,躯体症状减少或者减轻。
3.2.2 服药种类 服药种类多是“高上升”轨迹的独立预测因素,服药种类多的老年人躯体衰弱症状严重程度呈持续上升趋势,且上升幅度逐渐增大。已有多项研究表明,用药种类数与衰弱的发生率呈正相关[30-33],衰弱老年人服用多种药的概率是非衰弱老年人的6 倍[34],而养老机构中大多数老年人都存在服用多种药物的情况[35]。在本研究中,仅有19.8%的被调查者没有服用药物,有20.4%的被调查者服药种类≥5 种,尤其以降压药、降糖药、调脂类药物居多。多重用药后,患者常出现头晕、头痛、干咳、胃肠道不适等症状;用药种类过多、用药时间过长或药物使用不当等还可引起多器官或系统损害[36];也可能增加老年人发生跌倒、功能障碍等不良结局的风险[37]。随增龄,机体对药物的转化及代谢率下降,药物不良反应增强。因此,在养老机构中的高龄老年人,更可能因为多重用药导致更多躯体症状的出现或现存症状的加重,造成躯体衰弱严重程度呈“高上升”轨迹。综上,机构医务人员应对入住老年人的用药情况有全面且具体的了解,合理制定用药方案,保障用药安全的同时,降低其经历的躯体衰弱症状群,提高其生命及生活质量。
综上,养老机构衰弱老年人同时经历多种躯体症状,不同症状组合成症状群,不同时间点养老机构衰弱老年人躯体症状群内症状个数和组成不同,各症状的严重程度也不同,呈现“高下降”“低上升”“中维持”“高上升”4 种轨迹;慢性病多是“高下降”组和“高上升”组轨迹的影响因素,服药种类多是“高上升”组轨迹的影响因素。养老机构医护人员可根据判断躯体严重程度的轨迹,针对衰弱老年人的具体情况,采取针对性的干预措施,以预防或者延缓躯体衰弱的发生、发展。本研究也存在一定局限性:(1)样本量较小、研究对象均为成都市养老机构的老年人,样本的代表性受到一定影响;(2)在随访过程中存在失访(包括死亡),无法判断失访对象的躯体症状群走向,从而可能影响研究结果;(3)研究仅关注了人口社会学因素对衰弱老年人躯体症状的影响,未探讨养老机构照护质量与衰弱老年人躯体症状群的关系,未来相关领域研究可从此处着手。
作者贡献:吴晨曦进行文章的构思与设计、论文的撰写;高静负责研究的可行性分析、论文修订,对文章整体负责、监督管理;廖琴负责研究的实施、数据处理、论文的撰写;何佳丽进行数据整理、论文撰写。
本文无利益冲突。
