伴抗中性粒细胞胞质抗体阳性的抗肾小球基膜肾炎患者临床病理特征及预后
2022-07-08朱梦月王晶晶乐伟波焦晨峰章海涛
朱梦月 王晶晶 乐伟波 金 英 焦晨峰 章海涛
抗肾小球基膜(GBM)肾炎是导致急进性肾小球肾炎和(或)肺出血的常见自身免疫性疾病,发生率低,约占肾活检患者0.96%[1],血清抗GBM抗体通常阳性,肾活检表现为免疫球蛋白G(IgG)沿GBM呈线性沉积的新月体性肾炎。该病临床预后差,据统计1年的肾脏存活率约20%[2]。少数抗GBM肾炎患者同时合并血清抗中性粒细胞胞质抗体(ANCA)阳性,国外研究报道伴此类患者可同时具备ANCA相关性血管炎(AAV)和抗GBM肾炎的临床特征[3],如起病年龄较高、多系统受累,容易复发,与AAV的临床特点相似;同时也表现抗GBM肾炎的特征,肾脏病变快速进展,预后不佳,需要早期诊断、积极治疗。2012 年国际Chapel Hill会议共识修订的《血管炎命名法》,将抗GBM肾炎和AAV均被归类为血管炎[4],都能引起新月体性肾小球肾炎。目前国内外对这类“双阳性”抗体的病例均有报道[3,5-11],国内研究较少,多为小样本研究或者个案报道。本文回顾性分析了国家肾脏疾病临床医学研究中心确诊的33例合并ANCA阳性的抗GBM肾炎患者,分析其临床表现、病理特征及预后,并与同时期ANCA阴性的抗GBM肾炎患者进行比较。
对象和方法
研究对象及分组选取国家肾脏疾病临床医学研究中心2004年1月至2020年12月期间住院治疗的抗GBM肾炎患者,诊断标准:肾活检表现为IgG沿GBM呈线性沉积的新月体性肾炎,和(或)血清抗GBM抗体阳性的急进性肾小球肾炎。排除合并IgA肾病、膜性肾病等其他基础肾病及资料不全的患者,根据是否合并ANCA,分为ANCA阳性组和ANCA阴性组。
本研究经东部战区总医院伦理委员会批准(批号:2022DZKY-033-01)。
临床资料收集患者住院期间资料:性别、年龄、病程、临床表现(发热、少尿、咯血等)及实验室资料;肾脏替代治疗(RRT)情况;住院及随访治疗情况[血浆置换或免疫吸附、甲泼尼龙(MP)静脉冲击、环磷酰胺(CTX)治疗]等;观察第3个月、12个月肾功能状态,随访终点截止2021-06-30或到达观察终点[死亡或发生终末期肾病(ESRD)]。
实验室资料收集24 h尿蛋白定量、尿沉渣红细胞计数;血红蛋白、血清白蛋白;血清肌酐(SCr)、估算的肾小球滤过率(eGFR);抗GBM抗体和ANCA滴度。
病理资料部分患者行肾穿刺活检术,常规行光镜、免疫荧光及电镜检查。收集并记录肾活检病理资料:新月体比例、球性废弃/硬化比例、袢坏死、肾小管萎缩、肾小管间质损伤和间质纤维化程度。根据肾小管病变的严重程度分为无、轻度、中度或重度,并用0~3分进行半定量评分[12]。
抗GBM抗体和ANCA检测血清抗GBM抗体采用间接免疫荧光法(IIF)或酶联免疫吸附法(ELISA)检测,IIF法抗体滴度的检测范围为1∶10~1∶320,ELISA试剂盒检测抗体水平以2 RU/mL、20 RU/mL、200 RU/mL的标准品做标准曲线计算出抗体水平,结果>20 RU/mL为阳性。ANCA采用ELISA检测,包括髓过氧化物酶(MPO)ANCA和蛋白酶3(PR3)ANCA,试剂盒来自欧蒙生物技术有限公司。
相关定义少尿:24 h尿量<400 ml;无尿:24 h尿量<100 ml。高血压定义为在未使用降压药物的情况下,收缩压≥140 mmHg和(或)舒张压≥90 mmHg[13]。ESRD指eGFR<15 mL/(min·1.73 m2),或RRT(血液透析或腹膜透析)持续3月以上。eGFR采用CKD-EPI公式计算[14]。随访结束时间以最近一次的随访时间作为终点。
统计学方法使用《SPSS 26.0》统计学软件和《GraphPad Prism 8.4》作图软件。正态分布计量资料采用均数±标准差表示,两组间比较采用t检验;非正态分布计量资料以中位数(四分位间距)表示,两组间比较采用Mann-Whitney U检验。计数资料以例数(百分比)表示,两组间比较采用Fisher精确概率检验。使用Kaplan Meier估计生存分布,计算患者生存曲线和肾脏生存曲线,组间累积生存率的比较采用Log-rank检验。所有检验均为双侧检验,P<0.05为差异有统计学意义。
结 果
基线资料共纳入192例抗GBM肾炎患者,平均年龄44.4±15.0岁,女性占51%,55%患者出现少尿/无尿,90%患者需要行RRT。42例起病初伴有发热,中位体温在38.3℃(38.0℃~38.7℃)。33例患者伴血清ANCA阳性,均为MPO-ANCA,平均滴度113.1(54.0,184.0)RU/mL,其中2例同时合并PR3-ANCA阳性。与ANCA阴性组相比,ANCA阳性组患者年龄偏大,女性占比多,尿蛋白定量较少,血清白蛋白水平较高,抗GBM抗体滴度较低(表1)。
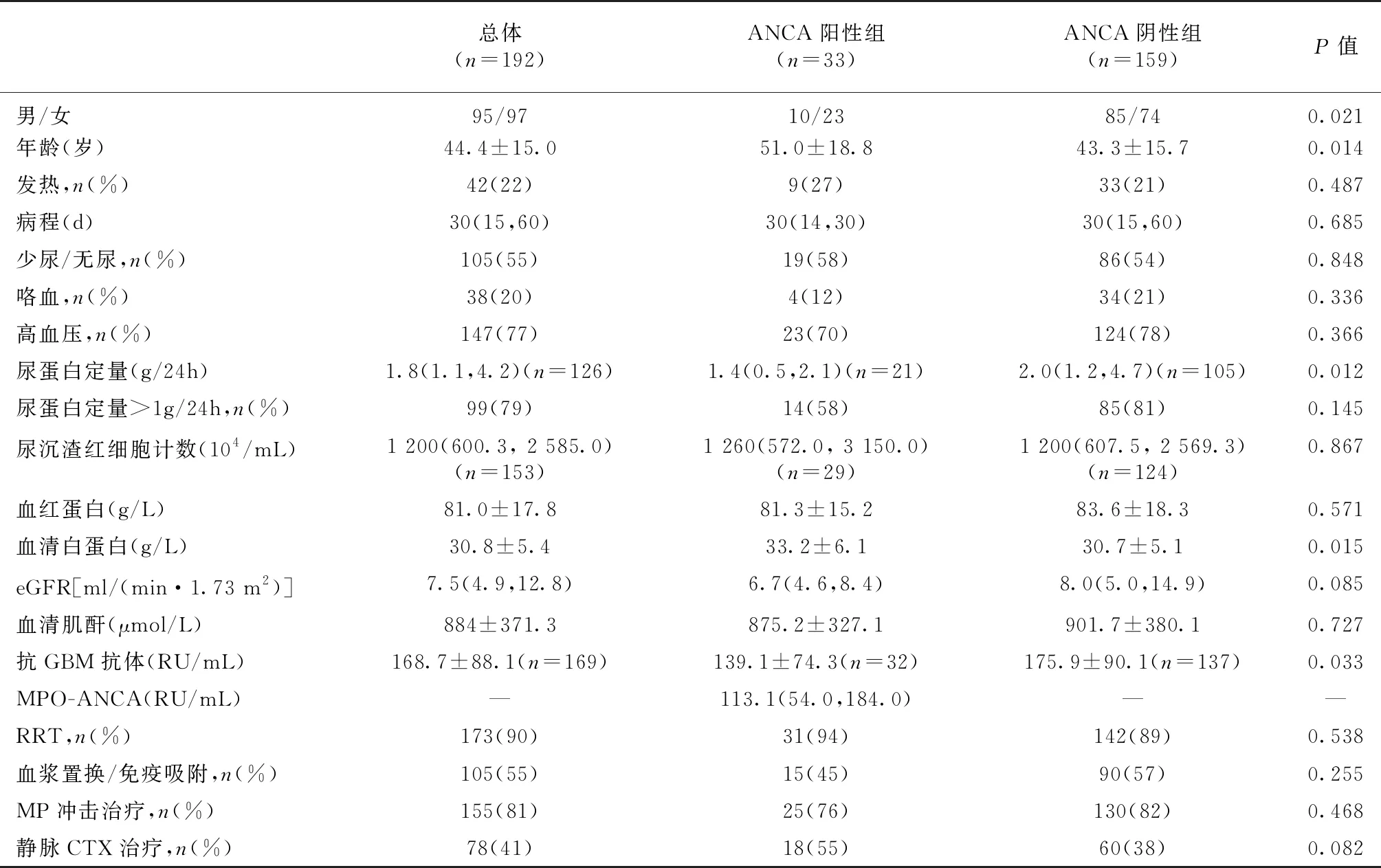
表1 两组患者的基线临床特征
病理特点102例患者接受肾活检(本院肾活检89例,外院13例),肾小球新月体比例和球性废弃/硬化比例分别为71.8%和23.6%,48%患者存在袢坏死。ANCA阳性组在新月体比例、球性废弃比例、毛细血管袢坏死与ANCA阴性组无统计学差异,除肾小管间质急性病变较轻(P=0.027),两组在小管间质慢性病变、小管萎缩及间质纤维化上亦无统计学差异(表2)。
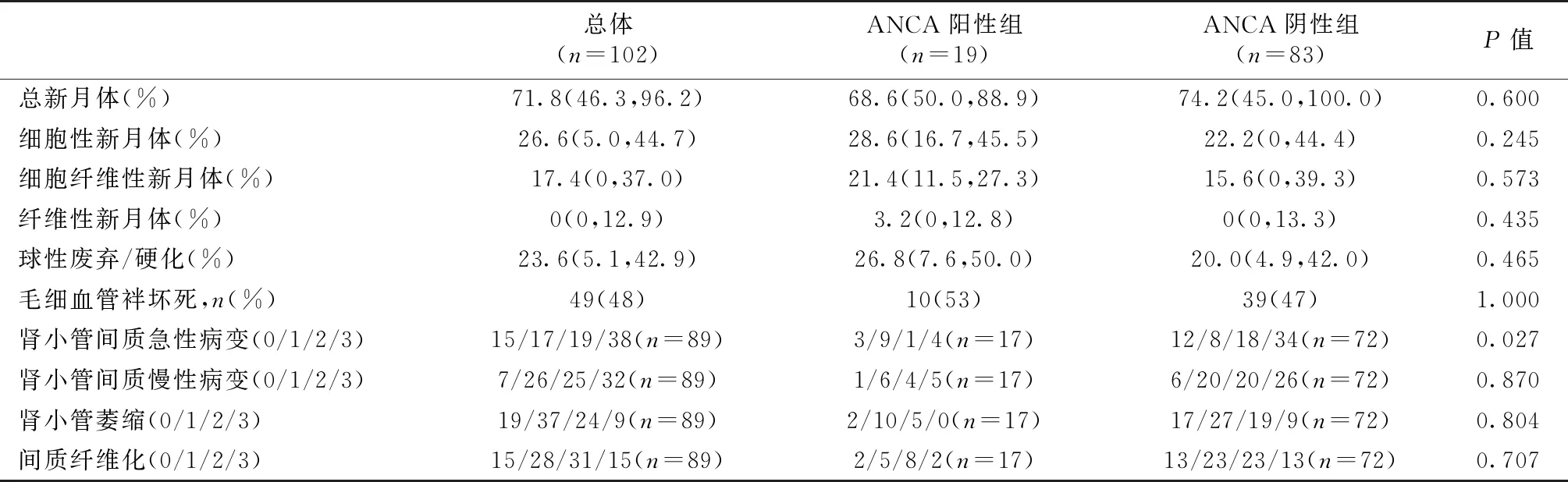
表2 两组患者的病理特点
治疗及预后90%抗GBM肾炎患者在起病后接受RRT,并采用积极治疗措施,包括血浆置换或免疫吸附(55%)、MP冲击治疗(81%)和静脉CTX治疗(41%)。ANCA阳性组中有15例(45%)接受血浆置换或免疫吸附治疗,25例(76%)行MP冲击,18例(55%)采用CTX治疗(表1)。
治疗3月和12月,两组的人、肾存活率无统计学差异(表3)。ANCA阳性组2例在1年内摆脱透析,ANCA阴性组有11例。摆脱透析的中位时间是1.2(0.7,2.0)月。
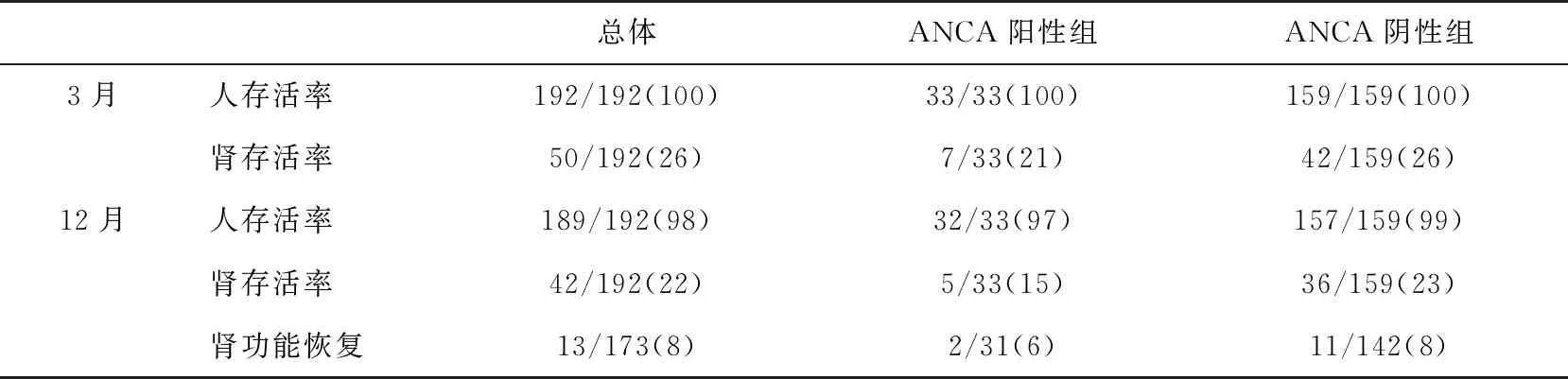
表3 治疗3月和12月的人肾存活率[n(%)]
平均随访7.0(2.0,42.1)月,ANCA阳性组患者肾存活低于对照组,但两组间无统计学差异(P=0.839)(图1A)。两组人存活率亦无统计学差异(P=0.693)(图1B)。ANCA阳性组有1例(3%)因透析并发症死亡,ANCA阴性组有5例(3%)患者死亡(2例死因不清,1例心血管事件,1例透析并发症和1例感染)。
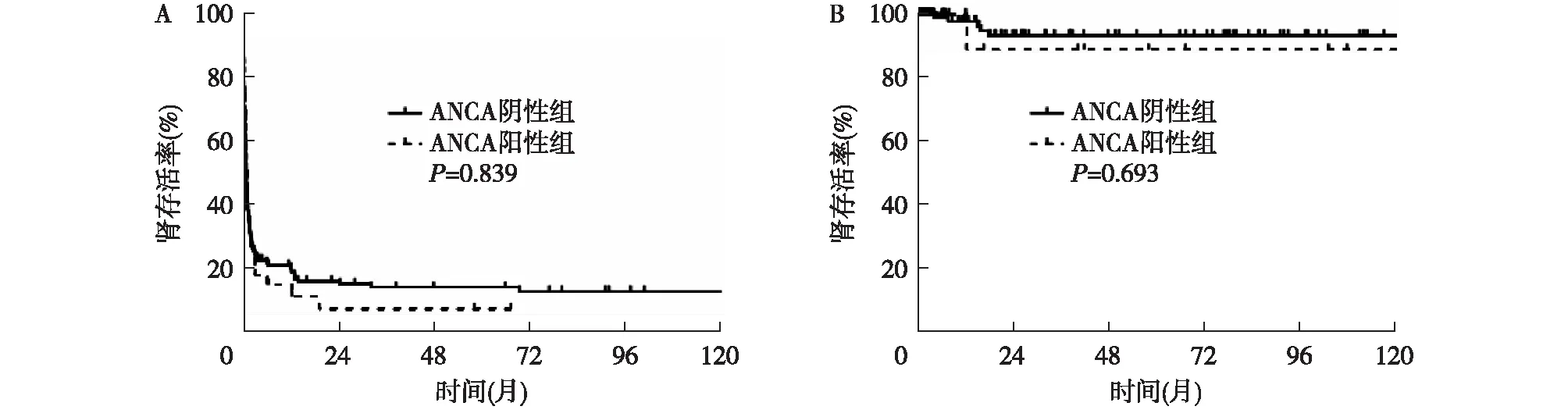
图1 两组患者肾脏存活率(A)及人存活率(B)
复发ANCA阳性组1例患者出现复发,该例患者治疗后MPO-ANCA和抗GBM抗体转阴2月后停药,尿蛋白和SCr相对稳定,4年后出现MPO-ANCA升高77.0 RU/mL,尿蛋白、血尿加重、SCr升高,MPO-ANCA进一步升至213.0 RU/mL,抗GBM抗体持续阴性,最终进入ESRD。ANCA阴性组有2例出现复发。其中1例患者经过治疗,抗GBM抗体转阴,SCr维持在176.8~265.2 μmol/L,1年后再次出现少尿、SCr升高伴发热,抗GBM抗体升至142.3 RU/mL,再次给予积极免疫抑制剂及抗感染治疗,27月后因感染导致多器官功能衰竭,进入ESRD。另1例抗GBM肾炎患者病初合并肺部咯血,治疗后咯血好转,抗体降至37.6 RU/mL,未摆脱透析。小剂量泼尼松维持治疗半年后,抗GBM抗体再次升高至151.7 RU/mL,无肺出血。
讨 论
抗GBM肾炎是临床少见病,伴ANCA阳性的患者报道较少。本研究报道了33例伴ANCA阳性的抗GBM肾炎患者,起病年龄偏大,女性占比多,尿蛋白较低,血清白蛋白较高,急性肾小管间质病变较轻,与不伴ANCA阳性的抗GBM肾炎的临床特征略有差异,但两组患者的预后无明显差异。
33例ANCA阳性组患者,平均年龄高于ANCA阴性组,69%患者>50岁,与既往国内研究报道的年龄相似[6],但是低于国外的报道[3]。ANCA阴性组患者平均年龄43岁,未见典型抗GBM肾炎的双峰年龄表现。本研究发现ANCA阳性组肾小管间质急性病变较ANCA阴性组轻,可能与对照组表现为典型的抗GBM肾炎有关,肾脏损伤呈爆发性,急性病变较重。本文中MPO-ANCA阳性为主(占94%),MPO-ANCA合并PR3-ANCA阳性者占6%。一项体外研究观察到超过60%的抗GBM肾炎患者的自身抗体针对MPO的线性表位具有反应性,而通过传统检测方法只有24%的患者伴有MPO-ANCA阳性[15]。有人认为抗GBM抗体和ANCA具有一些同源微小初级序列,可能会触发交叉T细胞反应,目前这两种抗体共存的机制尚不清楚,对于这类患者的致病机制有待进一步研究。
文献报道的伴ANCA阳性抗GBM肾炎的研究多为小样本或个案报道,因此对这类患者的流行病学、临床特征和预后研究相对有限,并且结论不一。抗GBM肾炎和AAV的发病率分别是1.64例/(百万·年)[16]和46~184例/(百万·年)[17-18],ANCA阳性的抗GBM肾炎的发病率更低,预计约0.6例/(百万·年)[3]。自1989年首次报道ANCA和抗GBM抗体“双阳性”抗体患者,中国、美国、欧洲等对这类疾病患者进行了系列的回顾性研究(表4),有人认为伴ANCA阳性的抗GBM肾炎患者预后优于ANCA阴性患者[3];也有人认为ANCA阳性的患者,肾脏受累程度及预后与ANCA阴性者相当,甚至更差[6-7]。国家肾脏疾病临床医学研究中心在2003年曾报道11例伴ANCA阳性的抗GBM肾炎,并与12例ANCA阴性患者比较,在临床、病理及预后上无差异[10]。本项研究的病例数较前增加近2倍,并与同期ANCA阴性的抗GBM肾炎比较,发现两组患者基线资料相近,人、肾存活率也无显著差异。值得注意的是,与既往研究相比,本研究纳入的33例ANCA阳性抗GBM肾炎患者,初始肾脏受累更严重,94%需要RRT,入院时SCr均值为875.2 μmol/L,远高于文献报道的SCr值。这一点也解释了本研究肾脏预后与McAdoo等[3]报道的肾脏预后存在差异,该项研究中仅57%患者在诊断时需要RRT。
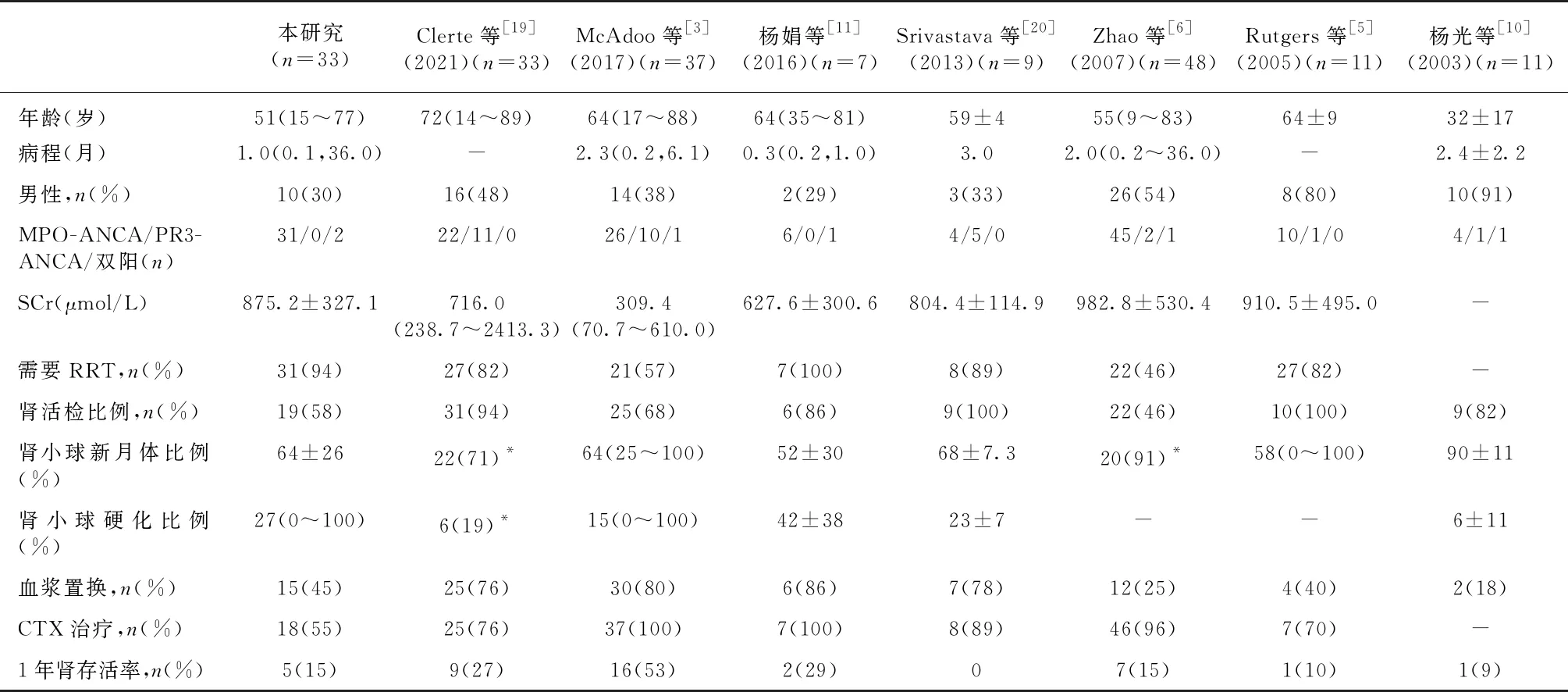
表4 本研究与既往发表研究队列的临床表现和预后比较
本研究中,1例ANCA阳性的抗GBM肾炎患者出现死亡,与ANCA阴性组死亡率相近,并且有1例患者出现复发。既往文献认为ANCA阳性的抗GBM肾炎患者复发风险高于单纯抗GBM肾炎患者,因为抗GBM肾炎很少出现复发。本研究中ANCA阴性组有2例患者出现复发。1例是在治疗缓解后出现发热、肾损害加重伴抗GBM抗体阳性,最终进入ESRD;另1例患者未摆脱透析,在维持治疗时抗GBM抗体滴度再次上升。本文复发的ANCA阳性患者,在停药后再次出现ANCA阳性,肾脏病变进展,说明这类疾病需要长期药物治疗维持免疫抑制以防疾病复发。
然而,本研究为回顾性观察,样本量较少;部分患者起病即接受RRT,存在失访率较高及资料不全。关于这类疾病仍需要多中心大样本量的研究。
小结:伴ANCA阳性的抗GBM肾炎患者,起病年龄偏大,其临床表现与ANCA阴性的抗GBM肾炎相似,主要表现为快速进行性肾小球肾炎,病理以新月体为主,其预后与ANCA阴性的患者相似。无论是否合并ANCA,均需要早期诊断和治疗。
