观察改良急诊护理流程对脑梗死患者抢救效果与睡眠障碍的影响
2022-07-05徐萌萌
徐萌萌
(蚌埠市第三人民医院,蚌埠,233000)
脑梗死又称缺血性卒中,中医称之为卒中或中风。本病系由各种原因所致的局部脑组织区域血液供应障碍,导致脑组织缺血缺氧性病变坏死,进而产生临床上对应的神经功能缺失表现[1]。脑梗死发生后需及时进行抢救,最快速度恢复脑组织血流循环,才能改善患者的脑组织状态,逆转神经功能,促使患者恢复正常[2-3]。临床有调查数据指出,脑梗死患者的抢救效果和抢救时机存在密切关系。若能在发病后立刻实施救治,不仅可迅速疏通脑动脉,恢复脑血流循环,还可提高患者的存活率,降低患者偏瘫、语言障碍等后遗症的发生率[4-5]。有研究发现,临床护理对脑梗死急救具有一定的影响,本研究选取蚌埠市第三人民医院收治的脑梗死患者100例作为研究对象,观察改良急诊护理流程对脑梗死患者抢救效果与睡眠障碍的影响,现将结果报道如下。
1 资料与方法
1.1 一般资料 选取2019年11月至2020年11月蚌埠市第三人民医院收治的脑梗死患者100例作为研究对象,按照随机数字表法分为观察组和对照组,每组50例。观察组中男28例,女22例,年龄53~78岁,平均年龄(65.77±5.13)岁,发病至入院时间0.5~4.5 h,平均时间(2.57±1.32)h,大面积梗死7例、中等面积梗死30例、小面积梗死13例,颈内动脉21例、椎基底动脉19例、大脑中动脉10例。对照组中男29例,女21例,年龄54~78岁,平均年龄(65.99±5.19)岁,发病至入院时间0.5~4.0 h,平均时间(2.30±1.29)h,大面积梗死5例、中等面积梗死32例、小面积梗死13例,颈内动脉23例、椎基底动脉18例、大脑中动脉9例。一般资料经统计学分析,差异无统计学意义(P>0.05),具有可比性。本研究经过我院伦理委员会批准并经患者及其家属知情同意。
1.2 纳入标准 1)患者均经螺旋 CT等影像学确诊脑梗死,满足《中国高龄脑卒中患者康复治疗技术专家共识》与《急性缺血性脑卒中急诊急救中国专家共识2018版(上)》中的脑梗死诊断标准[6-7];2)患者病情相对稳定,且具备清醒神志,可配合临床急救与护理;3)患者的神经功能缺损评分在5~25分;患者家属均对研究知情同意,患者可配合完成研究。
1.3 排除标准 1)排除未入院已经死亡患者;2)排除有既往脑梗死病史者;3)排除合并颅脑肿瘤者;4)排除合并凝血功能障碍患者;5)排除合并语言、智力以及精神障碍患者。
1.4 干预方法
1.4.1 对照组给予急诊常规护理干预 接到患者亲属的求救电话后,立刻安排医护人员及时将患者转入医院,并通知急诊科医生待命。在患者入院后,第一时间为患者进行详细检查,及时确定患者疾病,并通知专科医师立刻为患者实施专业救治,其余护理人员辅助专科医师完成患者的救治工作。
1.4.2 观察组给予改良急诊护理流程干预 1)成立急救小组:针对脑梗死这一类疾病,急诊部医师、护士组成急救小组,在参与研究前进行系统、规范的培训,不断提升对脑梗死知识的掌握度,不断锻炼、提升脑梗死的急救处理能力,保障小组在确定疑似病例后能够准确应对突发情况。2)院外急救:在接到求救电话后,医护人员立刻通知急救小组待命,急救小组需提前准备好急救箱,确定箱内物品、药品完善,可应对脑梗死患者的常规症状。出车后,护士积极和现场人员沟通,了解患者的相关情况,临床症状,嘱咐现场人员不要随便移动患者,禁止晃动患者头部,及时松开患者的领口与袖口,并指导现场人员为患者实施基础救治。在到达现场后,需立刻进行现场抢救,平稳迅速地转移患者,及时将患者送入医院。护士还需稳定患者家属情绪,及时进行心理疏导,促使家属冷静,全面配合医护人员。3)开放绿色通道:院内医护人员还需迅速开放绿色通道,让患者通过绿色通道进入急诊室,完成全身检查与诊断。确定患者为脑梗死后,及时评估患者是否存在溶栓禁忌证,确定患者可进行溶栓治疗后,立刻通知相关人员准备溶栓治疗,还需准备抢救物品。期间急诊科、检验科、手术室必须积极沟通,实现无缝对接,最大程度地提升患者的抢救有效率。
1.5 观察指标 1)脑梗死抢救结果:抢救成功率(抢救后存活率)、死亡率(院内死亡率)、致残率(抢救后发生偏瘫等影响日常生活能力的后遗症);2)脑梗死抢救时间:抢救时间、病情诊断时间、待手术时间与住院时间;3)脑梗死睡眠质量评分,在护理干预后采用匹兹堡睡眠质量指数(Pittsburgh Sleep Quality Index,PSQI)评估[8-9],量表中囊括24个条目、7个因子,本研究主要统计7个因子与1个总分,总分在0~21分,分数越高患者的睡眠质量越差;4)脑梗死神经功能评分:在入院即刻、入院6 h、入院12 h、入院24 h、入院7 d应用美国国立卫生研究院卒中量表(National Institute of Health Stroke Scale,NIHSS)评估[10-11],总分是42分,评分越高代表患者的神经功能缺损现象越严重;5)脑梗死预后情况:在患者护理3个月后随访获取患者的相关情况,包含排尿困难、运动障碍、负面情绪、颅内水肿以及颅内出血5项。
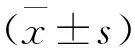
2 结果
2.1 2组患者脑梗死抢救结果比较 干预后,观察组的抢救成功率显著高于对照组,死亡率、致残率显著低于对照组,2组比较差异有统计学意义(均P<0.05)。见表1。

表1 2组患者脑梗死抢救结果比较[例(%)]
2.2 2组患者脑梗死抢救时间比较 干预后,观察组的抢救时间、病情诊断时间、待手术时间与住院时间均短于对照组,2组比较差异有统计学意义(均P<0.05)。见表2。

表2 2组患者脑梗死抢救时间比较
2.3 2组患者PSQI评分比较 干预后,观察组PSQI评分显著低于对照组,2组比较差异有统计学意义(P<0.05)。见表3。
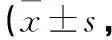
表3 2组患者PSQI评分比较分)
2.4 2组患者神经功能评分比较 干预后,观察组入院各个时间段的评分均显著低于对照组,2组比较差异有统计学意义(均P<0.05)。见表4。

表4 2组患者神经功能评分比较分)
2.5 2组患者预后情况比较 干预后,观察组并发症发生率显著低于对照组,2组比较差异有统计学意义(均P<0.05)。见表5。

表5 2组患者预后情况比较[例(%)]
3 讨论
脑梗死是临床常见的脑血管疾病,若不及时进行抢救治疗,会威胁患者的生命安全。若未在黄金时间抢救患者,会影响患者的整体抢救效果,导致患者即便抢救成功,顺利存活,也会有严重后遗症残留,严重影响患者的生命质量[12]。脑梗死患者多数是老年人,体质较弱,动脉脆性较高,多合并基础疾病,所以发生脑梗死后,脑组织坏死现象严重,脑组织损伤严重,这是导致患者致残率高与死亡率高的主要原因。临床研究指出,50岁以上人群是脑梗死的高发群体,临床多通过静脉溶栓、机械取栓等方法救治患者[13]。也有研究指出,除理想的救治方法,临床护理干预方案也是影响脑梗死患者救治成功率、并发症发生率的主要原因[14]。
近年来有临床研究指出,若能在救治脑梗死患者时及时实施改良急诊护理流程,不仅可提升临床抢救成功率,还可缩短患者的住院时间,改善患者的预后,全面提升患者生命质量与日常生活能力[15]。因脑梗死是一种急性病,对抢救时间有严格的要求,患者家属发现患者患病后拨打急救电话的时间均属于不可控因素,而医院急诊护理则是可控因素。因此,在为脑梗死患者实施救治期间,创建并实施一套快速安全、疗效确切的护理流程,缩短患者的发病至抢救的时间,提升医护人员的护理效率,是非常有必要的。此外,应积极结合疾病流行病学,积极组织急诊科医护人员进行脑梗死知识与技能培训,不断提升急诊部医护人员的专业技能,及时有效地为患者提供护理干预。实施改良急诊护理流程,不仅可提升急诊部的护理质量,还可兼顾到患者家属的情绪状态,进一步提升患者家属的配合度,有助于充分了解患者,为临床迅速确诊、迅速治疗提供针对性参考。
本研究结果显示,观察组的抢救成功率显著高于对照组,死亡率、致残率显著低于对照组,观察组患者的抢救时间显著短于对照组,观察组NIHSS评分、PSQI评分显著低于对照组,观察组入院各时间段不良反应发生率显著低于对照组,2组比较差异均有统计学意义(均P<0.05)。原因分析如下,改良急诊护理流程可以简化不必要的操作流程与护理环节,节省操作时间,医护人员可迅速为患者提供高效抢救,所以患者的整体急救时间显著缩短;脑梗死是一种对救治时间有很高要求的疾病,经改良急诊护理流程干预,患者可在黄金时间段进行救治,所以抢救效果、神经功能以及预后情况更好,疾病救治效果提升,患者的睡眠障碍发生率降低。
综上所述,改良急诊护理流程可有效改善脑梗死患者的抢救效果、睡眠质量、急救时间、神经功能和预后情况,值得临床推广使用。
