后路经皮内窥镜下颈椎椎间盘切除术治疗双节段神经根型颈椎病的中远期疗效
2022-07-05薛敏涛石长贵余将明叶晓健许国华
薛敏涛,刘 毅,石长贵,余将明,叶晓健,许国华
1.海军军医大学长征医院骨科,上海 200003 2.上海交通大学医学院附属同仁医院骨科,上海 200336
颈椎病的发生率全世界为13.1%[1],中国为13.76%[2],神经根型颈椎病(CSR)是颈椎病的常见类型之一,其典型表现为神经根因神经根管狭窄而受卡压引起的根性疼痛及麻木等症状[3]。经非手术治疗无效的CSR须手术治疗,Smith等[4]于1958年首次报道颈椎前路融合内固定术,并取得了较好的临床疗效,被称为CSR手术治疗的“金标准”[5]。然而,对于2个及以上节段的颈椎病,颈椎前路减压融合术后易发生吞咽困难、喉上神经/喉返神经损伤等并发症[6]。近年来,随着脊柱微创技术的不断发展,后路经皮内窥镜下颈椎椎间盘切除术(PECD)逐渐成为治疗CSR的一种有效手术方式[7]。2015年1月—2017年1月,海军军医大学长征医院采用PECD治疗双节段CSR患者38例并获得5年以上随访,现报告如下。
1 资料与方法
1.1 一般资料
纳入标准:①年龄30 ~ 80岁;②非手术治疗>3个月症状无改善;③影像学检查证实为双节段颈椎椎间盘突出;④有明确的上肢神经根性疼痛症状;⑤手术节段既往无手术史。排除标准:①合并脊髓型颈椎病;②影像学提示颈椎明显不稳;③颈椎肿瘤及感染;④精神异常;⑤凝血功能异常。根据以上标准,纳入CSR患者38例,其中男26例、女12例,年龄为(63.6±10.4)岁,病程中位数为13.5个月。病变节段:C5/C6/C730例,C5/C6、C7/T1节段8例。术前针对内科疾病进行相应对症治疗,麻醉科会诊后明确无明显麻醉禁忌证后择期手术。
1.2 手术方法
患者全身麻醉成功后俯卧于石膏床上,保护面部、双侧眼睛,常规术野皮肤消毒、铺巾。C形臂X线机透视定位至责任节段,于责任节段后正中旁0.8 cm做一1.0 cm切口,依次置入穿刺针、逐级皮肤扩张套管、工作通道,再次透视确认工作通道位置良好(位于责任节段椎板外侧及关节突关节)。连接光源及影像系统,置入内窥镜,使用等离子射频刀清除附着在椎板及关节突关节的肌肉及软组织,暴露椎板间隙及外侧缘(解剖标志“V”点),使用镜下枪钳及镜下高速磨钻扩大椎板间隙,磨除部分下关节突及上关节突直至椎弓根。使用髓核钳去除部分黄韧带及硬膜外脂肪组织,显露脊髓及神经根,使用神经剥离子小心挡开神经根,暴露突出的椎间盘,用髓核钳摘除突出的髓核组织,神经根松解良好后用等离子射频电凝行纤维环成形,同法处理其他病变节段。手术结束前使用射频电凝仔细探查止血,取出内窥镜、工作通道,切口缝合1针,无菌敷料包扎,术毕。术后24 h可在颈托保护下离床活动,并持续佩戴颈托4周。
1.3 疗效评价
记录手术时间、术中出血量、住院时间及并发症发生情况。测量患者术前及随访时颈椎Cobb角、手术节段椎间隙高度、手术节段椎间水平位移和角位移。术前及随访时采用疼痛视觉模拟量表(VAS)评分[8]评估患者颈肩痛和上肢神经根性疼痛程度;采用日本骨科学会(JOA)评分[9]评价颈椎功能;采用改良MacNab标准[10]评估手术疗效。
1.4 统计学处理
采用SPSS 23.0软件对数据进行统计分析。符合正态分布的计量资料以±s表示,手术前后数据比较采用配对样本t检验;不符合正态分布的计量资料以中位数(上四分位数,下四分位数)表示,采用Mann-WhitneyU检验;以P<0.05为差异有统计学意义。
2 结果
所有手术顺利完成,手术时间为(70±15)min,术中出血量为(30±5)mL,住院时间为(3±1)d。所有患者随访(55.0±12.4)个月,术后切口均一期愈合。术后各随访时间点颈椎Cobb角、手术节段椎间隙高度、手术节段椎间水平位移和角位移与术前相比,差异均无统计学意义(P>0.05,表1)。术后各随访时间点,患者颈肩痛和上肢神经根性疼痛VAS评分及JOA评分较术前改善,差异均有统计学意义(P<0.05,表1)。末次随访时,按照改良MacNab标准评定疗效优良率为89.5%(31/38)。末次随访时无颈椎不稳或滑脱、手术或邻近节段椎间盘再突出发生。典型病例影像学资料见图1。
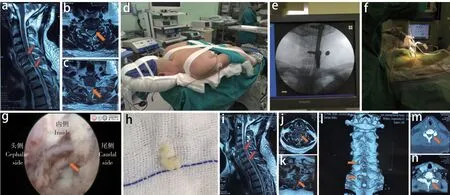
图1 典型病例影像学资料Fig. 1 Imaging data of a typical casea ~ c:术前MRI示C5/C6、C7/T1椎间盘突出 d:术前石膏床固定及体位摆放 e:术前工作通道定位及放置 f:术中操作 g:术中内窥镜下探查可见摘除椎间盘后脊神经减压彻底,四周无致压物 h:摘除的椎间盘 i ~ k:术后即刻MRI示压迫解除 l ~ n:术后即刻三维CT示椎板部分缺如,整体结构稳定a - c:Preoperative MRIs show C5/C6,C7/T1 disc herniation d:Preoperative plaster bed fixation and position placement e:Preoperative positioning and placement of working channel f:Intraoperative operation g:Intraoperative endoscopic exploration shows that after removal of intervertebral disc,spinal nerve is decompressed completely,and there is no substance causing pressure around h:Removed disc i - k:MRIs at immediate post-operation show that compression is relieved l - n:3D-CTs at immediate post-operation show that part of lamina is absent,and overall structure is stable

表1 随访指标Tab. 1 Indexes during follow-up period N=38
3 讨论
CSR的后路微创治疗源于颈椎后路椎间孔切开术,由Spurling等[11]首次描述。PECD治疗CSR是由Ruettent等[12]首次报道,其与传统的前路开放手术相比避免了重要血管及神经的损伤风险[13]。PECD能明显缓解疼痛,严重并发症发生率低,大多数患者对此技术感到满意[14]。
本研究组总结了先前采用PECD治疗单节段CSR的相关经验,在此基础上开展了双节段CSR的治疗。本组38例患者术后症状均明显缓解,可以早期下床活动,具有创伤小、出血量少、恢复快等优点。并且整个手术过程中对颈椎的骨性结构破坏较少,有效保护了颈椎的稳定性。需要注意的是,PECD穿刺定位前须明确病变椎间盘的突出方向、突出类型、突出位置,进而确定切口位置。本研究组术前使用九号长针头定位,可以进一步减少软组织损伤,降低出血量。对于同侧的双节段椎间盘突出可采用单切口,分次调整通道位置行椎间盘的摘除,对于跳跃节段的突出可采用上下2个小切口完成手术。另外,颈椎椎管相较于腰椎椎管更狭小,故器械误伤重要神经血管的风险更大,在使用镜下磨钻磨除关节突关节内侧缘、上椎板下缘和下椎板上缘时,磨除深度以保留深面骨皮质为宜,随着磨除深度的增加,可采用镜下咬骨钳小心咬除皮质进一步显露黄韧带。内窥镜是在水介质环境中工作,水压不宜过大,持续卡压易引起椎管内压增高、静脉回流障碍,导致减压过程中误伤静脉引发出血的风险增加[15]。出血导致视野模糊时应立即停止相关操作耐心止血,避免髓核钳盲抓。
关于PECD治疗CSR的并发症,有文献[16]报道因术中脊髓刺激而引起对侧下肢神经功能障碍,还有文献[17]报道术后发生硬膜撕裂和热损伤导致的暂时性感觉障碍,也有文献[18]报道术后因引流管放置太深导致同侧上臂疼痛,拔除引流管后疼痛消失。PECD术后并发症主要包括感染、神经根炎、硬膜撕裂、硬膜外血肿、神经损伤、持续性颈部及根性疼痛、短暂性感觉障碍,但发生率均较低,且均可通过对症治疗后恢复[19]。本研究还关注了患者手术前后颈椎Cobb角及手术节段椎间隙高度、手术节段椎间水平位移和角位移等影像学指标,发现术后5年内与术前相比无显著改变,进一步证明PECD术后发生邻椎病的概率较低,手术中远期效果可靠。
但PECD手术视野有限,学习曲线陡峭[20],要求术者有较好的三维解剖空间概念和熟练的内窥镜下操作技巧,且PECD术中使用的特殊仪器和设备,如镜下磨钻、超声骨刀等,对术者的操作技术要求较高,建议术者在积累一定腰椎后路内窥镜手术操作经验基础上,在有丰富PECD操作经验的医师指导下开展;且应严格把握手术适应证,确认患者体征与影像学表现相符,排除诊断不明确等因素干扰。
综上所述,PECD治疗双节段CSR中远期疗效满意,具有创伤小、术后恢复快等优点,值得临床推广。但本研究样本量有限,其远期疗效还需多中心、大样本的随机对照研究来进一步验证。
