多排螺旋CT诊断腹内疝的临床有效性分析
2022-06-30黄继平
黄继平
430301 武汉市黄陂区横店街道中心卫生院,湖北武汉
临床上腹内疝相对罕见,一般为人体腹腔内相关脏器通过腹内异常缝隙或正常孔道从原本位置发生位移,向腹内疝腔隙以及肠管等部位转移。如产生腹内疝会导致患者产生绞窄性肠梗阻,患者疾病病死率提升>50%。早诊断、早治疗能帮助腹内疝患者挽救生命,临床诊断中一般利用钡餐检查及腹部平扫,但诊断的误诊及漏诊率相对较高,具备较强的耐受性。本次将腹内疝患者作为观察对象,对于多排螺旋CT 腹内疝诊断价值进行分析,现报告如下。
资料与方法
选取2018年3月-2021年10月黄陂区横店街道中心卫生院收治的32例疑似腹内疝患者作为研究对象,男20例,女12例;年龄20~74岁,平均(57.84±0.06)岁;病程1~6 个月,平均(3.12±0.11)个月;学历水平:高中文化22例,本科及以上10例。
纳入标准:①患者均存在呕吐、恶心及阵发性腹部疼痛;②临床一般资料完整;③同意参与本次研究;④无检查禁忌证。
排除标准:①患者具备严重精神障碍;②存在对比剂过敏史;③语言沟通障碍者;④中途退出研究者。
方法:对于本次入组患者入院后均采取联影40排多层螺旋CT 检查,患者实施检查前12 h 禁食、禁水。螺旋CT 参数设置:应用120 kV 电压,并采用自动mAs,调整间隔为1 mm,调整层厚1 mm,参数矩阵设置512 mm×512 mm。观察范围应从膈顶至盆腔,均采用平扫模式进行主体观察,增强扫描应利用80~100mL对比剂(生产厂家:Bayer Schering Pharma AG;批准文号:国药准字HJ20100030),为患者实施高压注射器静脉团注,并设置静注速度2~3 mL/s,优维显进行静脉注射后用阈值触发法动脉期扫描、60 s为患者实施静脉期扫描、120 s 采取延迟期扫描。结束后应将获取的影像资料实施多平面、曲面重建,并进行容积再现,由2名经验丰富的影像学医师实施一同阅片,并针对病变、四周结构关系进行分析。超声检查应用彩色多普勒超声诊断仪(PHILIPS IU22)为患者实施超声检查,设置探头频率1~5 MHz,并实施腹部分区体表投影及实施结肠走行移动对于小肠进行扫描,针对患者小肠、腹腔情况进行全面观察,同时应针对肠管扩张伴积气积液情况进行检查,检测壁层结构、肠壁厚度,并对于肠黏膜皱襞的变化情况进行观察。动态扫描肠蠕动情况、肠系膜增厚情况,同时,应针对肠壁、腹壁是否存在粘连进行观察,判断是否存在粘连包块。并利用高频探头对于产生肠壁异常改变的区域肠管进行重点扫查,如存在异常扩张的肠管、肠袢变窄区域,并针对腹腔积液的性状、量进行观察。
观察指标:对比分析诊断准确率、特异度及灵敏度。特异度=P/(B+P)×100%;准确率=K+P/(K+B+U+P)×100%;灵敏度=K/(K+U)×100%,K 为真阳性,B为假阳性,U为假阴性,P为真阴性。
统计学方法:采用SPSS 22.0 统计学分析系统展开数据处理;计数资料用[n(%)]表示,采用χ2检验;以P<0.05为差异有统计学意义。
结 果
腹内疝检查结果分析:经病理、螺旋CT、超声对患者进行腹内疝的检查结果见表1。

表1 腹内疝检查结果分析[n(%)]
超声诊断、螺旋CT 诊断准确率、特异性及灵敏度比较:螺旋CT 诊断准确率、特异性及灵敏度均优于超声检查,差异均有统计学意义(P<0.05),见表2。
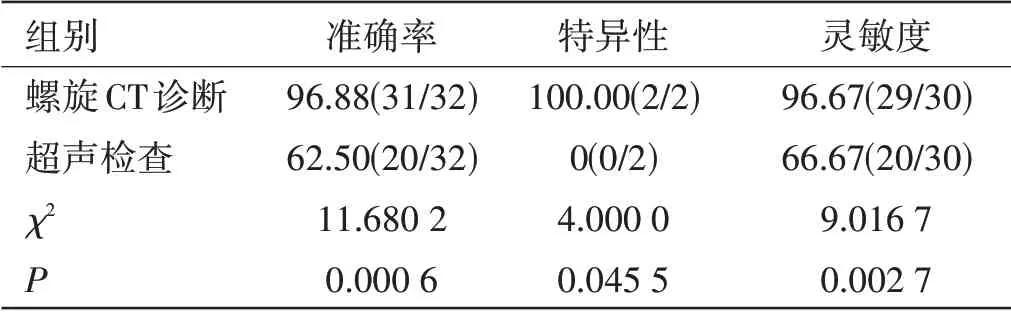
表2 超声诊断、螺旋CT诊断准确率、特异性及灵敏度比较[n(%)]
疾病分型符合率结果比较:病理诊断结果体现肠系膜裂孔膜疝10 例,术后粘连束带疝10 例,十二指肠旁疝5例,吻合口瘘疝7例。多排螺旋CT诊断肠系膜裂孔膜疝、术后粘连束带疝与超声检查比较,差异有统计学意义(P<0.05);多排螺旋CT 诊断十二指肠旁疝、吻合口瘘疝与超声检查比较,差异无统计学意义(P>0.05),见表3。

表3 疾病分型符合率结果比较[n(%)]
讨 论
腹内疝的发生一般由于腹内容物或肠管通过腹内孔从原本的位置移动到另一位置,如疝口较大以及腔隙较浅,其疝内容物具备一定自由性,近处不会受到任何限制及阻碍,如肠管多次疝入、疝出具备一定的自动复位状况。引发患者产生反复肠梗阻、长期间歇性腹痛等相关表现。现阶段,临床对于反复肠梗阻尚未明确,患者会产生长期间歇性腹痛表现,如患者疝口较小,其疝囊部位具备较深的腔隙会导致疝入引发的肠管数量提升,无法积极实施自动复位,导致疝内容物产生嵌顿,进而对于肠壁静脉回流产生阻碍,逐步实施肠腔扩大、肠壁水肿症状会全面加重,引发患者出现腹腔感染及肠壁绞窄性坏死、肠穿孔,病情严重者会引发患者出现全身中毒。
以往临床对于腹内疝诊断一般应用胃肠道钡餐腹内疝检查以及腹部平片、超声等,但诊断效能不佳。腹内疝一般为腹腔内的组织脏器与正常解剖结构分离,通过后天或先天产生的薄弱点,孔隙缺损逐步转移到另一部位,腹部疝又分为腹内疝、腹外疝,属于普外科相对常见的疾病。此疾病病种较多,主要包含造口旁疝、直疝、股疝、腹壁切口疝、腹内疝、腹股沟斜疝、脐疝、腹白线疝及闭孔疝等,腹内疝临床上较少见,其主要产生的位置为盲肠周围疝、十二指肠旁疝、乙状结肠周围疝及经肠系膜疝等,同时极少病例会产生膀胱上疝、经网膜疝[1]。
腹腔脏器经过闭孔逐步向股三角区突出的腹外疝临床上称作闭孔疝,一般为左侧的乙状结肠,右侧闭孔疝通常相比左侧闭孔疝更高,在临床老年体弱、消瘦的女性患者中存在,患者一般会产生不明原因肠梗阻症状,部分患者存在间歇性腹痛,将患者腹股沟疝排除后需要针对嵌顿性闭孔出现的可能性进行考量[2]。腹部切口疝为腹部术后腹壁中的支撑组织,肌腱膜层未产生良好愈合会导致出现愈合不良的情况,并表现出腹部疝。腹部切口疝引发的原因相对较多,如患者产生切口感染、裂开及术后剧烈咳嗽等均会引发其产生腹内压提升,使患者产生腹壁切口疝,患者一般临床表现为手术部位产生腹壁包块,并出现腹内压加大的情况。大部分情况下患者实施平卧后存在回纳消失的情况以及疝内容物、疝囊环粘连不能回纳等[3]。急性嵌顿容易引发患者产生持续疼痛,大部分患者会合并肠梗阻等,绞窄属于临床当中腹壁切口疝中相对严重的并发症[4]。腹内疝影像学会产生肠管改变,肠系膜一般为异常位置固定扩张肠袢逐步聚集,会存在较多被膜结构,疝入的肠袢完全梗阻表现为肠管扩张,并具备大量积液,发生绞窄缺血肠袢一般显示出肠袢水肿性增厚,强化程度逐步减弱,引发其产生肠性膜积液及腹水。腹内疝诊断过使城中发现,患者存在肠系膜血管明显异常走向,并具备肠袢聚集异常现象,其在腹膜腔内会存在肠梗阻管,这些征象均可实施临床影像诊断[5]。
疝囊经过脐环突出的疝称作脐疝,脐部存在脂肪组织少的特点,同时其腹壁最外层筋膜皮肤一般会与腹膜紧密相连,并具备相对薄弱的部位,腹腔内容物会在此部位产生脐疝,临床根据患者的发病年龄一般可进行分类,主要分成成人脐疝、婴儿脐疝,婴儿脐疝一般为先天性疾病,为临床新生儿期高发的疾病,新生儿脐带产生脱落,脐带瘢痕区需要从胎儿脐带腹壁部位穿过,由于婴儿期的两侧腹肌未完全发育,具备缺损情况,如新生儿剧烈哭闹、咳嗽及腹泻等会引发腹内压增高,引发患者出现腹腔内容物[6]。成人脐疝发病率较低,一般会与单环瘢痕组织变弱相关。本文研究显示,经手术诊断病理阳性为30 例,占比为93.75%,多排螺旋CT 诊断特异度、准确率及灵敏度均优于超声检查,分析其原因,主要由于CT 检查能够在未产生嵌顿时看到其存在闭孔肌、耻骨肌低密度影,对侧产生较为明显的含气密度、肠管扩张嵌顿,其中存在肠管影,通常会从闭口内侧向闭孔进入,闭孔肠影上肠管会产生较为严重的梗阻现象,能够作为临床闭孔疝的重要诊断依据。因此,提升整体诊断的准确率、灵敏度及特异度,多排螺旋CT 诊断肠系膜裂孔膜疝、术后粘连束带疝与超声检查比较,差异有统计学意义;其余分型比较,差异无统计学意义。通过多层螺旋CT 诊断扫描可实现静脉期、动脉期及延迟期扫描,对于患者疾病情况进行全方位观察,可实现腹内疝的不同类型辨别,因此,提升了肠系膜裂孔膜疝、术后粘连束带疝检出率。
综上所述,多排螺旋CT 可实施动态增强扫描,其扫描速度相对较快、具备较高的分辨率,可进行多平面重建,属于临床腹内疝的重要诊断方法,因此,多排螺旋CT在腹内疝诊断中应用价值较高。
