新型冠状病毒肺炎医案一例
2022-06-27阮清水
阮清水
1 越南成都大学。
1 初诊(2022 年2 月28 日):
患者黄XX,女,31 岁,越南人(网诊)。
主诉:发热5 日。
现病史:患者于2022 年2 月23 日自觉发热(体温39.2°C)、恶寒、身痛、腹中冷痛、便溏3~4 次,自行新冠病毒核酸检测(+)。2 月26 日开始咽痛烧灼感、咳嗽无痰,进行性加重。现症见:发热,体温波动 36.8°C,咳嗽、痰黄量少,口苦及咽痛重,无胸闷、胸痛,无呼吸困难,纳寐可,小便可,近2 日未排便(平素便秘,大便4~6 日/行),月经正常。舌淡红,芒刺鲜红、苔白、根厚腻,脉象不详(网诊)。

图1 患者初诊舌象
诊断:
西医诊断:新型冠状病毒肺炎(COVID-19)
中医诊断:太阴肺湿热瘟病。
六经辨证:太阳少阳阳明太阴合病。
治法:清解三阳,固护中焦。
处方:


2 付,日3 次,温服。
方解:处方应用吴雄志教授的太阴肺湿热温病(冠状病毒性肺炎)防治指南[1]中的中期治疗处方:银柴消毒丹加减。
备注:药房无佩兰、石上柏:故去佩兰、以鱼腥草代替石上柏。因患者口苦、咽痛甚,近2 日未排便,故虽未出现舌质变红、舌苔变黄等表现,仍判为太阳之邪已传入少阳阳明两经、湿郁化热。若不及时截断,湿热疫毒必迅速内陷少阴、入营血分[2]。故加大青叶清少阳肝火、生石膏清阳明胃火、知母清泻阳明又滋润少阴。
随访(2022 年3 月1 日):
患者因疫情期间交通不便,未及时服药。现症见舌苔稍变黄、厚腻、较前满布,咽喉疼痛剧烈难忍,吞咽时剧痛,烧灼感扩散到下颌及耳后。今日未大便。嘱患者自备鲜桑叶40g 煮水喝,日3次。
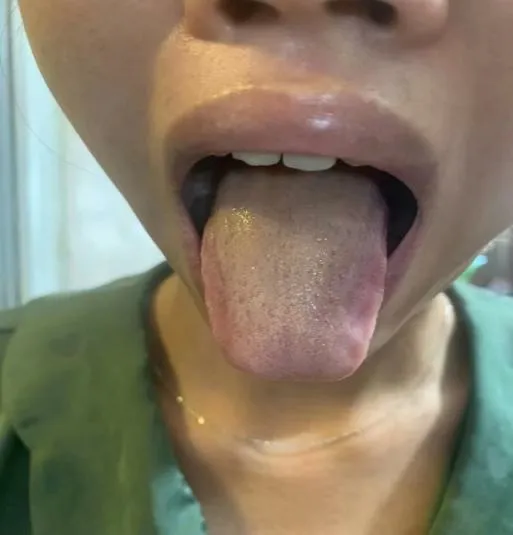
图2 患者2022 年3 月1 日舌象
随访(2022 年3 月2 日):
服用鲜桑叶水后咽喉、下颌、耳后烧灼感明显好转。现咳嗽加重,轻度胸闷、憋气,舌苔转白,仍厚腻,视为热稍减而湿未祛,但湿郁酿热,热像仍将再盛。当日下午13 时,患者收到中药,继续口服中药治疗。
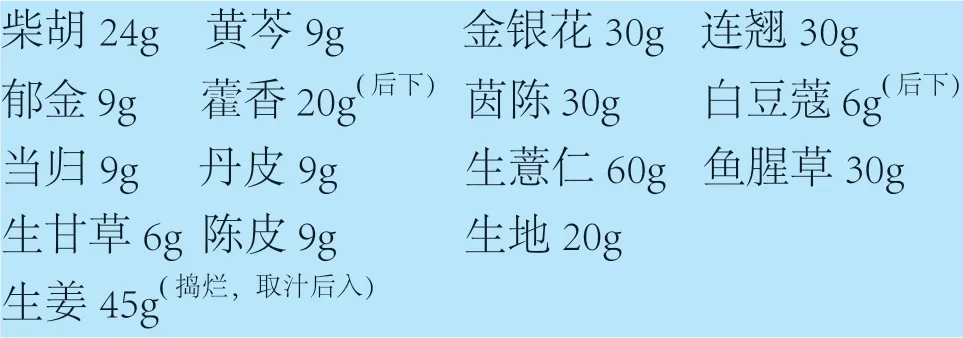
2 二诊(2022 年3 月3 日):
患者自诉咳嗽减轻,咽痛明显改善,无发热,平卧时憋闷明显,运动后出现呼吸困难,口苦、口渴,3 日未排便。舌苔转黄。
处方:

1 付,日3 次,温服。
方解:在一诊处方基础上,调整用药,因患者舌苔由白再次转黄,且近3 日未排便,藿香由9g 改为20g,薏苡仁由60g 改为80g,生石膏由20g 改为30g,当归由9g 改为30g,加大黄、生地、玄参:取宣白承气汤与四妙勇安汤之意,祛湿、泻热通腑,抗病毒、抑制炎症。加姜汁固护中焦。

图3 患者2022 年3 月2 日舌象
3 三诊(2022 年3 月4 日):
患者自诉咳嗽已明显减轻,夜间已不咳,咽痛减轻,憋闷及呼吸困难未加重。口苦及口渴改善。昨日患者大便4 次(前3 次成型,后1 次稀便)。齿痕稍较前明显。
处方:
1 付,日3 次,温服。
方解:在二诊方基础上:因大便已解,故减量当归、薏苡仁,且去石膏、知母、玄参、大黄等苦寒泻下之品。咽痛减轻,故去桑叶。

图4 患者2022 年3 月4 日舌象
4 四诊(2022 年3 月5 日):
夜间不咳、白天仍咳,咽痒,少痰,深呼吸时自觉胸闷、憋气明显,呼吸困难开始加重,咽痛消失。昨日大便2 次,质软。
处方:

3 付,日3 次,温服。
方解:在三诊方基础上:加麻黄、太子参、玄参。麻黄碱为拟肾上腺素药,可直接激动肾上腺素受体,兴奋交感神经,松弛支气管平滑肌[3],与中医宣肺平喘功效相同。太子参补气,现代研究表明具有抗疲劳、耐缺氧状态[4],能提高血氧饱和度。二药同用,一宣一充,针对患者低血氧饱和度导致的胸闷憋气、呼吸困难。咽痒加玄参。

图5 患者2022 年3 月5 日舌象
随访(2022 年3 月06 日)
患者自诉呼吸困难明显好转,憋闷感缓解,即使平卧时,呼吸困难也较前有所减轻。自行新冠病毒核酸检测(-),嘱患者继续服药。
