螺钉结合弹性垫片固定治疗下胫腓联合分离的疗效
2022-06-24李生旺刘凯恒张慧森高洋洋李丹丹
陈 雷,李生旺,刘凯恒,张慧森,冯 巍,高洋洋,李丹丹
下胫腓联合是维持踝关节结构完整和功能稳定的重要结构,踝关节骨折很多伴有下胫腓联合损伤[1]。下胫腓联合损伤会导致踝关节稳定性下降,如治疗不当或漏诊会导致疼痛、关节活动受限、创伤性关节炎等问题,严重的甚至导致踝关节功能丧失[2]。传统的螺钉固定虽可提供坚强的内固定促进骨折愈合,但存在限制下胫腓联合微动、早期负重后螺钉断裂等问题,并且需要早期手术取出螺钉[3]。2014年1月~2019年12月,我科采用螺钉结合弹性垫片固定治疗20例踝关节骨折伴下胫腓联合分离患者,疗效满意,报道如下。
1 材料与方法
1.1 病例资料纳入标准:① 确诊为踝关节骨折;② 经术前或术中诊断符合下胫腓联合分离标准。排除标准:① 受伤前存在肌力改变、感觉异常、踝关节活动受限;② 有踝关节炎史;③ 有精神疾病。本研究纳入40例,按照随机数字表法将患者分为对照组(采用皮质骨螺钉刚性固定,20例)和观察组(采用皮质骨螺钉结合弹性垫片固定,20例)。① 对照组:男12例,女8例,年龄22~60(43.25±8.03)岁。左侧7例,右侧13例。有饮酒史7例,有吸烟史7例。合并症:脑梗死4例,冠心病6例,高血压病9例,糖尿病3例。伤后至手术时间1~8(5.33±1.04)d。② 观察组:男9例,女11例,年龄22~60(45.36±8.97)岁。左侧8例,右侧12例。有饮酒史8例,有吸烟史6例。合并症:脑梗死3例,冠心病4例,高血压病7例,糖尿病2例。伤后至手术时间1~8(5.12±0.91)d。两组术前一般资料比较差异无统计学意义(P>0.05)。本研究经医院伦理委员会批准,患者均签署知情同意书。手术均由同一医师团队操作完成。
1.2 手术方法腰硬联合麻醉。患者健侧卧位,垫高患肢,在大腿中上段扎止血带。踝关节骨折复位及内固定顺序为后踝→外踝→内踝。于腓骨后缘小腿外侧做长10~12 cm的切口,少量分离骨折端软组织和骨膜,显露腓骨骨折处,清除机化的血肿及骨折端嵌插的软组织,直视下复位骨折。后踝骨折小骨块可不做特殊处理;后踝骨折大骨块先通过外踝切口显露后复位,用克氏针临时固定,然后由后向前置入ø 4.5 mm加压螺钉或松质骨螺钉固定。再以解剖钢板固定外踝。于内踝前缘做长5~7 cm的内侧弧形切口,分离骨膜及软组织,暴露骨折断端,清除淤血块及软组织,直视下复位骨折后用张力带或螺钉固定。C臂机透视确认复位固定效果满意,若踝关节面上1 cm处的下胫腓间隙>6 mm,或胫腓重叠<腓骨宽度的42%,或踝关节面下1 cm处的内侧间隙>4 mm,或Hook试验显示腓骨移位>2 mm,则提示存在下胫腓联合分离。① 观察组:胫腓联合复位后采用皮质骨螺钉结合弹性垫片固定。将踝关节固定在5°背伸位,在胫腓骨切迹的顶端,用 1~2枚ø 3.5~4.5 mm的全螺纹或半螺纹皮质骨螺钉由后向前倾斜25°~30°行3层骨皮质固定。置入前于螺杆外放置弹性垫片,拧入位置以维持下胫腓联合良好复位且稳定即可。将撕裂的关节囊和韧带加强缝合。注意尽量减少骨膜剥离,保护腓肠神经、腓浅神经。骨折完成固定缝合后检测踝关节的活动情况,确认满意后放置1根引流管,逐层缝合。② 对照组:胫腓联合复位后采用全螺纹或半螺纹皮质骨螺钉固定。固定方向及位置、放置引流管、缝合切口等操作均同观察组。
1.3 术后处理两组均石膏功能位固定患足2周。常规预防性应用抗生素,必要时给予非甾体类抗炎药缓解疼痛。术后24 h拔除引流管后,两组均可主动行患肢足趾屈伸活动及小腿肌肉的主动收缩直至拆线,注意限制踝关节的负重。术后2周拆除石膏后,根据骨折愈合情况在医师指导下进行主动及被动功能锻炼直至完全负重。对照组:取出下胫腓联合螺钉之前,患者可行踝关节屈伸功能锻炼,但应避免负重行走,防止螺钉断裂,术后8~12周行二次手术取出下胫腓联合螺钉,术后12~18个月确认骨折愈合后取出所有内固定。观察组:术后2周开始患肢部分负重,术后6~11周开始完全负重,术后根据骨折愈合情况早期取出下胫腓联合内固定物或待12~18个月确认骨折愈合后取出所有内固定。
1.4 观察指标及疗效评价① 手术时间,术中出血量,住院时间,开始完全负重时间。② 疼痛VAS评分,AOFAS踝-后足评分。③ 末次随访时采用AOFAS踝-后足评分标准评价治疗优良率。④ 末次随访时踝关节活动度(主动跖屈、主动背伸、被动背伸)。
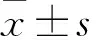
2 结果
患者均获得随访,时间6个月~2年。
2.1 两组手术情况比较见表1。手术时间、术中出血量、住院时间两组比较差异均无统计学意义(P>0.05);开始完全负重时间观察组明显短于对照组(P<0.05)。

表1 两组手术情况比较
2.2 两组疼痛VAS评分及AOFAS踝-后足评分比较见表2。① 疼痛VAS评分:两组术后各时间点均明显低于术前(P<0.05),且具有明显的降低趋势(P<0.05);术后3 个月观察组明显低于对照组(P=0.001)。② AOFAS踝-后足评分:两组术后各时间点均明显高于术前(P<0.05),且具有明显的升高趋势(P<0.05);术后3 个月观察组明显高于对照组(P=0.022)。

表2 两组疼痛VAS评分及AOFAS踝-后足评分比较[n=20,分,
2.3 两组治疗优良率比较末次随访时采用AOFAS踝-后足评分标准评价治疗情况:对照组优16例,良4例,优良率20/20;观察组优18例,良2例,优良率20/20;治疗优良率两组比较差异无统计学意义(P>0.05)。
2.4 两组踝关节活动度比较见表3。末次随访时踝关节活动度两组比较差异均无统计学意义(P>0.05)。

表3 末次随访时两组踝关节活动度比较
2.5 两组典型病例见图1~8。

图1 患者,女,22岁,右侧外踝及后踝骨折(术中诊断为下胫腓联合分离),采用全螺纹皮质骨螺钉刚性固定 A.术前X线片,显示右侧外踝及后踝骨折;B.术后X线片,显示下胫腓螺钉固定;C.术后3个月X线片,显示下胫腓螺钉取出,下胫腓联合略分离;D.术后14个月X线片,显示内固定已取出,骨折已愈合,下胫腓联合略分离 图2 患者,女,26岁,右侧三踝骨折(术中诊断为下胫腓联合分离),采用全螺纹皮质骨螺钉刚性固定 A.术前X线片,显示右侧三踝骨折;B.术后X线片,显示下胫腓螺钉固定;C.术后14个月X线片,显示内固定已取出,下胫腓联合无分离 图3 患者,男,51岁,右侧三踝骨折(术中诊断为下胫腓联合分离),采用半螺纹皮质骨螺钉刚性固定 A.术前X线片,显示右侧三踝骨折;B.术后X线片,显示下胫腓螺钉固定;C.术后3个月X线片,显示下胫腓螺钉已取出,下胫腓联合无分离 图4 患者,男,55岁,右侧三踝骨折(术中诊断为下胫腓联合分离),采用全螺纹皮质骨螺钉刚性固定 A.术前X线片,显示右侧三踝骨折;B.术后X线片,显示下胫腓螺钉固定;C.术后4个月X线片,显示下胫腓螺钉已取出,下胫腓联合融合

图5 患者,女,22岁,左侧三踝骨折,下胫腓联合分离,采用全螺纹皮质骨螺钉结合弹性垫片固定 A.术前X线片,显示左侧三踝骨折,下胫腓联合分离;B.术后X线片,显示全螺纹皮质骨螺钉结合弹性垫片固定牢固;C.术后12个月X线片,显示下胫腓联合内固定已取出,下胫腓联合无分离 图6 患者,女,47岁,右侧三踝骨折,下胫腓联合分离,采用全螺纹皮质骨螺钉结合弹性垫片固定 A.术前X线片,显示右侧三踝骨折,下胫腓联合分离;B.术后X线片,显示全螺纹皮质骨螺钉结合弹性垫片固定牢固;C.术后12个月X线片,显示下胫腓联合内固定已取出,下胫腓联合无分离 图7 患者,女,59岁,右侧三踝骨折(术中诊断为下胫腓联合分离),采用半螺纹皮质骨螺钉结合弹性垫片固定 A.术前X线片,显示右侧三踝骨折;B.术后X线片,显示半螺纹皮质骨螺钉结合弹性垫片固定下胫腓联合,后踝未固定;C.术后14个月X线片,显示下胫腓联合内固定已取出,下胫腓联合无分离 图8 患者,女,43岁,右侧踝关节粉碎性骨折伴距骨后脱位骨折(术中诊断为下胫腓联合分离),采用全螺纹皮质骨螺钉结合弹性垫片固定 A.术前X线片,显示右侧后踝关节粉碎性骨折伴距骨后脱位;B.术后X线片,显示全螺纹皮质骨螺钉结合弹性垫片固定牢固;C.术后12个月X线片,显示内固定已取出,骨折已愈合,下胫腓联合无分离
3 讨论
3.1 下胫腓联合分离的治疗下胫腓联合又称下胫腓关节,主要作用是牵拉及分散重力,对维持踝关节功能的稳定至关重要[5],若治疗不及时或不恰当将会导致踝关节慢性不稳定及创伤性关节炎,严重影响患者踝关节功能的恢复和生活质量[6]。目前,下胫腓联合损伤的手术治疗方式主要是刚性内固定和弹性内固定[7]。刚性内固定可保证下胫腓联合不再分离[8],但限制了胫腓联合微动生物力学环境,延迟了患者负重时间,且断钉发生率较高,容易发生二次创伤并影响踝关节功能恢复[9]。另外,内固定材料价格昂贵,还需进行早期手术拆除下胫腓联合螺钉,这也增加了患者的心理压力和经济负担。弹性内固定虽然保留了胫腓联合微动生物力学环境[10],理论上可提早患者负重时间,对下胫腓联合损伤具有良好的治疗效果。但由于此种固定方式需要编织线、翻袢或者加压打结等步骤,增加了操作的难度[11]。本研究采用皮质骨螺钉结合弹性垫片固定下胫腓联合分离,具有保持下胫腓联合微动、患者可早期负重、避免早期取出下胫腓联合内固定物、价格低廉等优点。
3.2 本研究结果分析手术时间、术中出血量、住院时间两组比较差异均无统计学意义(P>0.05);开始完全负重时间观察组明显短于对照组(P<0.05)。考虑原因是弹性垫片有一定的弹力,当螺纹钉结合弹性垫片固定下胫腓联合时,下胫腓联合仍有轻微的活动空间,保留了下胫腓联合的微动,更符合下胫腓联合的生物力学特点[12],有利于下胫腓联合的负重支持和患者早期活动。传统螺钉刚性固定保证了下胫腓关节稳定, 但使其丧失了微动特点,如果部分负重过早,容易造成螺钉断裂或松动[13]。疼痛VAS评分是用于评定患者骨折恢复过程中慢性疼痛的一个重要指标;AOFAS踝-后足评分是用于评定下肢骨折后恢复情况的量表,可反映患者的日常生活能力和活动程度。疼痛VAS评分、AOFAS踝-后足评分两组术后各时间点均明显优于术前(P<0.05);末次随访时采用AOFAS踝-后足评分评价的治疗优良率以及踝关节活动度两组比较差异均无统计学意义(P>0.05)。说明两种术式均能有效治疗踝关节骨折合并下胫腓联合分离,使患者恢复健康生活。术后3个月,疼痛VAS评分观察组明显低于对照组(P=0.001),AOFAS踝-后足评分观察组明显高于对照组(P=0.022)。考虑其原因是对照组需在术后8~12周行二次手术取出下胫腓联合螺钉,造成了患者的二次损伤,另外也会延缓切口愈合,延长开始完全负重时间。
综上所述,采用螺钉结合弹性垫片固定治疗下胫腓联合分离临床疗效较好,更利于患者早期完全负重,同时能有效减轻患者术后疼痛,促进踝关节功能的早期恢复。本研究局限性:纳入例数较少,还需更多数据进一步验证结论。
