血液透析动静脉内瘘狭窄的介入围术期护理
2022-06-21陈珠妹郑木苹王亮
陈珠妹,郑木苹,王亮
三明市第二医院(三明市永安总医院)血管外科,福建三明 366000
动静脉内瘘成形属于常见外科手术之一, 动静脉内瘘是维护血液透析患者最常用的血管通路,可以为血液透析治疗供应充足血液, 进而保障透析充分性。血管狭窄属于动静脉内瘘患者常见并发症,当动静脉内瘘血管发生狭窄时,会降低血液流速,进而增加血栓形成风险,若未能及时采取有效措施治疗,则会使内瘘出现闭塞或是彻底丧失功能, 降低血液透析治疗效果,对患者生活质量水平产生不利影响[1]。既往临床对动静脉内瘘狭窄多采用手术重建方式进行治疗,虽然能够发挥一定干预效果,但是对患者机体损伤较大,因此其满意度不高。伴随腔内介入治疗和相应医疗器械水平的进步, 临床在动静脉内瘘狭窄治疗中开展腔内介入方式进行干预, 进而使动静脉内瘘狭窄部位恢复通畅[2]。临床有研究发现,开展血液透析治疗的动静脉内瘘狭窄患者介入手术治疗效果及疾病预后同围术期护理水平存在一定关联性[3]。 但由于目前临床在该方面研究较少,还未能形成规范结论,因此仍需继续开展深入研究。 为此,该文分析2019 年3 月—2020 年3 月于该院开展血液透析动静脉内瘘狭窄治疗的82 例患者的临床资料,探究围术期护理的应用价值,现报道如下。
1 资料与方法
1.1 一般资料
该研究经医院伦理委员会审核通过, 方便选择在该院开展血液透析动静脉内瘘狭窄治疗的82 例患者为研究对象, 依据随机投掷骰子单双数字法将其分成常规组(41 例)及研究组(41 例)。常规组中男24 例、女17 例;年龄47~55 岁,平均(50.06±1.23)岁;多发狭窄7 例、单发狭窄34 例。 研究组中男25例、女16 例;年龄46~58 岁,平均(50.13±1.30)岁;多发狭窄6 例、单发狭窄35 例。两组一般资料比较,差异无统计学意义(P>0.05),具有可比性。
纳入标准: ①全部患者在实施临床检查后均被诊断为慢性肾衰竭[4];②患者意识清晰,对该次研究知情,同意自愿签署医疗文件。
排除标准:①伴有严重心脑血管疾病者;②采用人工血管通路开展血液透析治疗者[5];③患者有严重精神功能异常情况存在,正常言语无法顺利交流者;④依从性差,不愿意配合研究者。
1.2 方法
1.2.1 介入治疗措施 全部患者均开展球囊扩张介入治疗, 麻醉方式选择局部浸润麻醉, 进针点选择时,从动脉端入路为肘窝上方两横指处,从静脉端入路为超过穿刺鞘易于穿刺的部位, 在穿刺时要求穿刺针朝向狭窄部位,直接穿刺进入内瘘血管中,放置导丝,沿导丝放置鞘管。 经瘘管向机体内注射肝素,药物使用剂量是60.25 U/kg,直到全身达到肝素化。利用放射监测,将精细导丝超过狭窄部位,再沿导丝置入扩张球囊,并到达狭窄部位。依据造影情况由小球囊开始序贯扩张,每次达到工作压,保留至少3 min,之后更换大一号球囊,以达到要求。
1.2.2 护理措施 予以常规组患者基础护理,护理人员需密切监测患者各项生命体征指标, 观察其是否出现心悸以及胸闷等临床表现; 观察内瘘血管是否通畅,听有无血管杂音,触及有无震颤;观察手术侧指端血管充盈情况,是否出现疼痛、发冷及麻木情况等。予以研究组患者围术期护理干预,措施有:(1)手术前护理。①动静脉内瘘管干预:嘱患者维持局部清洁干燥,防止内瘘口出现感染情况,尽可能选择宽松衣物,要求内瘘侧衣袖不可过紧,避免造成压迫;内瘘侧手臂避免频繁活动,严禁提取重物;教授患者内瘘强化训练方式, 通过多次挤压握力球或是重复进行握拳、 松拳动作, 促使头静脉扩张,5~8 次/d,10~20 min/次,起始力量可较小,并逐渐增大,同时也需逐渐增加次数以及强度。定期测量上臂围,同时做好记录。观察内瘘侧肢体皮肤温度以及颜色,并做好记录。 ②饮食干预:嘱患者进食热量丰富、优质低蛋白、富含维生素C、B 及叶酸等食物,慎食含钾高的食物;对伴有高血压以及水肿情况者,需严格控制其每日钠盐摄入量; 患者在血液透析治疗过程中极易出现血磷水平升高以及血钙水平降低等情况,进而出现骨质疏松, 故而需要指导其增加含钙食物摄入量,尽可能减少食用含磷食品。 ③心理干预:由于血液透析治疗时间较长, 当出现动静脉内瘘狭窄情况时会导致其产生焦虑以及烦躁等不良情绪, 降低治疗依从性。护理人员需主动安慰并鼓励患者,告知其开展介入手术治疗的重要性, 并为其介绍治疗成功案例,增强自信心,改善不良情绪。 (2)手术后护理。①病情观察:护理人员需严密监测患者各项生命体征指标,并定期进行体质量测量,查看患者每日尿量并予以准确记录。 协助患者定期进行肝肾功能和血常规检查, 对于出现电解质紊乱以及贫血等情况者需遵医嘱及时采取有效措施纠正。②抗凝干预:手术后患者需使用低分子肝素开展抗凝治疗, 因此护理人员需密切观察患者神志, 查看注射区域是否出现瘀斑以及有无皮下出血、 牙龈出血等出血情况发生。定期监测患者凝血功能,若发现异常情况需及时告知医师,并协助医师开展相应处理。 ③肢体干预:对穿刺点进行适当加压包扎,并维持敷料清洁干燥,严禁在手术侧肢体进行血压测量以及采血等操作。④手术后需强化内瘘训练方式。 ⑤对穿刺部位是否出血进行密切观察,使用适当力度压迫穿刺点,同时控制好绷带松紧度,避免过影响患肢血运,防止过松导致局部血肿。 手术后嘱患者卧床4 h,手术侧肢体弯曲≤30°,适当抬高手术侧肢体,促进静脉血液回流。 观察患者有无出血倾向或是内瘘穿刺部位有无血肿、渗血等情况。若发现异常情况需及时向医师报告并采取相应处理措施。对于无渗血情况者,可在包扎5~6 h 后解除加压绷带。 对于发生血肿者,可在24 h 内进行冷敷,在24 h 后实施湿热敷,促进血肿消散和吸收。 使用喜疗妥乳膏对血肿部位进行按摩,1 周后血肿能够自行消失。 ⑥强化巡视:观测患者内瘘杂音以及震颤情况, 教授患者触摸以及听诊内瘘的方式, 发现震颤减弱或杂音情况需与主治医师及时联系。⑦内瘘血栓形成、闭塞同低血压存在一定相关性:在透析期间需定期测量患者血压水平,当患者出现便意、出汗等征兆时,需高度警惕低血压,需在测量血压的同时停超滤、补液,避免低血压形成血栓造成不良事件。 强化内瘘护理,由具有丰富穿刺经验的护理人员为初次进行内瘘穿刺的患者进行穿刺,保障一次性成功,严格控制流量,依据由远至近顺序穿刺,避免尚未修复的扩张后内膜出现血管痉挛情况。
1.3 观察指标
①对比护理前后两组患者血管内径及透析血流量情况。在进行血液透析治疗时,动静脉内瘘内实际血流量判断依据[6]:血流量不足(<150 mL/min)、血流量欠充足(150~200mL/min)、血流量充足(>200mL/min)。血管内径狭窄判断依据[7]:狭窄部位内径不超过周围正常管径50%或者最大流速在400 cm/s 以上。 在护理前后使用彩色多普勒超声进行血管内径测量,测量时要求从近侧壁内膜至表面至远侧壁表面的垂直距离。②对比护理前后两组患者生活质量得分情况,采用生活质量评定量表(QOL)[8]开展判断,最终得分同患者生活质量呈正比。 ③对比两组患者并发症出现情况,包括血栓形成、血管破裂、穿刺点血肿、低血压以及内瘘感染。 ④对比两组患者护理总满意度情况。以该院自制的满意度调查问卷开展研究,该调查问卷满分是100 分, 依据最终得分情况将其分成满意度低(<70 分)、满意度中等(70~90 分)及满意度高(>90 分)。 总满意度=(满意度高例数+满意度中等例数)/总例数×100.00%。
1.4 统计方法
采用SPSS 22.0 统计学软件进行数据分析,符合正态分布的计量资料以(x±s)表示,组间差异比较采用t检验;计数资料以[n(%)]表示,组间差异比较采用χ2检验。P<0.05 为差异有统计学意义。
2 结果
2.1 护理前后两组患者血管内径以及透析血流量情况对比
护理前后两组患者血管内径以及透析血流量对比,差异无统计学意义(P>0.05);但同组组内护理前血管内径以及透析血流量均低于护理后, 差异有统计学意义(P<0.05)。 见表1。
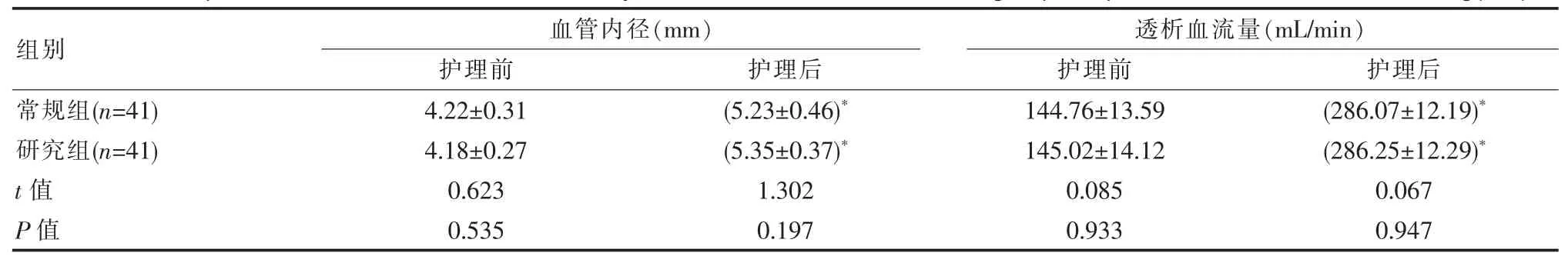
表1 护理前后两组患者血管内径以及透析血流量对比(x±s)Table 1 Comparison of vascular diameter and dialysis blood flow between the two groups of patients before and after nursing(x±s)
2.2 护理前后两组患者生活质量得分情况对比
护理前两组患者生活质量得分对比, 差异无统计学意义(P>0.05);护理后常规组生活质量得分低于研究组, 并且同组组内护理前生活质量得分均低于护理后,差异有统计学意义(P<0.05)。 见表2。
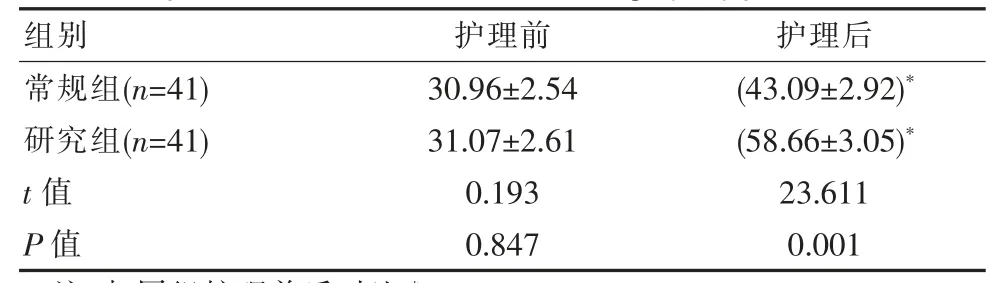
表2 护理前后两组患者生活质量得分对比[(x±s),分]Table 2 Comparison of quality of life scores of two groups of patients before and after nursing [(x±s),points]
2.3 两组患者并发症出现情况对比
常规组患者并发症发生率高于研究组, 差异有统计学意义(P<0.05)。 见表3。

表3 两组患者并发症出现情况比较[n(%)]Table 3 Comparison of complications in the two groups of patients[n(%)]
2.4 两组患者护理总满意度情况对比
常规组患者护理总满意度低于研究组, 差异有统计学意义(P<0.05)。 见表4。
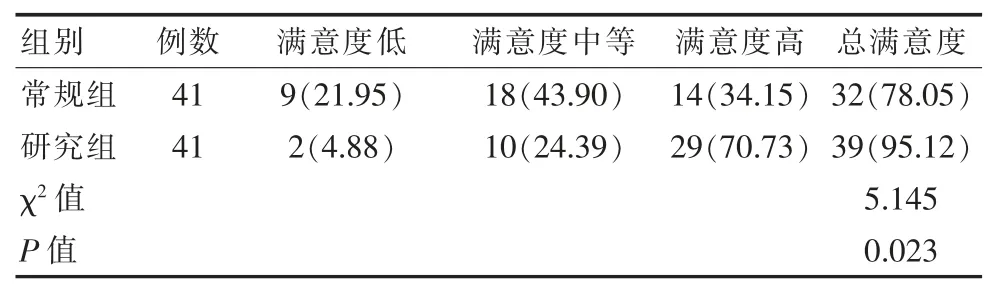
表4 两组患者护理总满意度情况比较[n(%)]Table 4 Comparison of total nursing satisfaction of two groups of patients [n(%)]
3 讨论
动静脉内瘘是开展血液透析治疗的重要基础,若动静脉内瘘发生狭窄,则会引起血流量不足,进而导致内瘘被完全堵塞, 患者无法顺利开展血液透析治疗,对其生命安全产生一定威胁。导致动静脉内瘘出现狭窄的因素有:(1)建立初期。①全身因素:机体高凝状态以及低血压,由于透析使机体大量脱水,使其血容量下降;②局部原因:包扎过紧、内瘘受到压迫及局部血肿压迫等;③技术因素:在手术过程中对血管内膜造成损伤以及吻合时动静脉未能有效对位等;④自身血管条件:反复穿刺、高龄、机体营养状况不佳等会使血管发生硬化,进而增加狭窄风险[9]。(2)使用部分时间后。①静脉内膜增生:受到血流动力学因素影响, 在吻合口附近静脉因血流冲击而发生内膜损伤,使得管腔内壁有大量纤维素和血小板沉积,发生内膜增生以及狭窄;②局部感染:出现浅表静脉血栓性静脉炎;③使用不当:在相同部位进行频繁穿刺,使得静脉壁出现损伤,血液透析治疗后未能正确压迫止血等[10]。 介入手术是当前临床治疗动静脉内瘘狭窄的重要方式, 其中经皮穿刺腔内血管成形术较常使用, 其是将能够充气扩张的球囊放置于血管腔狭窄部位,通过给球囊充气,利用膨胀力量将狭窄部位血管扩开,进而达到纠正狭窄的目的[11]。 但是在开展手术治疗的同时实施何种护理干预措施临床尚未得出统一结论, 为此将探寻何种安全有效的护理措施作为研究关键。
围术期护理主要是指患者由入院开始在手术不同阶段所开展的护理干预方式。该次研究中,在血管内径以及透析血流量方面, 每组护理后均高于护理前(P<0.05)。 分析结果可发现,在开展介入手术治疗后,患者血管狭窄情况得到有效改善,同时透析血流量也有明显增加。 在并发症方面,研究组4.88%,相较于常规组的19.51%显著降低(P<0.05)。 在手术后需使用肝素预防凝血,通过对患者开展围术期护理,在手术后对患者进行肝素用药指导, 告知其使用肝素的重要性以及必要性, 同时在用药后密切观察患者是否发生出血,以便及时对药物进行合理调整,减少不良情况出现,故而显著提升患者用药依从性,显著减少并发症[12]。 在手术前通过对内瘘进行有效干预,利用内瘘强化训练适当扩张静脉,进而降低介入治疗难度,避免在手术过程中对血管造成较大损伤,能够一定程度上减少并发症。 密切监测患者各项生命体征指标,避免低发生血压,指导其在透析前合理使用降压药物,避免透析时过多饮食,可有效预防低血压的发生。 在王梅[13]的研究中,其对开展血液透析治疗的动静脉内瘘狭窄患者实施围术期护理, 结果发现并发症发生率3.60%,满意度100.00%。 因此其认为对患者开展围术期护理能够减少并发症, 提升满意度。护理后在生活质量水平方面,研究组相较于常规组明显提升; 在护理满意度方面, 研究组95.12%,相较于常规组的78.05%显著提高(P<0.05)。分析研究结果可发现,对患者实施心理干预,护理人员为患者全面介绍开展介入治疗的优势, 并为其讲述治疗成功案例,增强患者治疗信心,提升其对医护人员的信任感,同时还可提升其认知水平,改善不良情绪,避免因心理应激而增加手术风险[14-15]。 在手术后,密切观察穿刺部位情况,并选择适宜力度压迫穿刺点,可防止因压迫力量过大而出现血运异常情况,也可避免因过松而发生血肿[16]。 密切观察患者病情,有利于及时发现异常情况,以便早发现、早干预[17-18]。在手术后尤其重视对抗凝药物使用后出血情况的观察,因此能够减少并发症。 开展围术期护理,通过在手术不同时期实施相应干预措施, 能够获得良好干预效果,进而提升患者生活质量水平,因此其满意度较高[19]。
综上所述, 对于开展血液透析治疗的动静脉内瘘狭窄患者实施介入围术期护理干预, 可扩张血管内径,增加透析血流量,降低并发症,提升患者护理满意度和生活质量,具有重要意义。
