全身麻醉复合硬膜外麻醉对腹腔镜全子宫切除术患者应激反应与纤溶功能的影响
2022-06-21孟宪雷
孟宪雷
丰县中医医院麻醉科,江苏丰县 221700
腹腔镜全子宫切除术是针对女性子宫肌瘤、附件病变及子宫出血等病症的主要治疗术式[1];该术式具有手术创伤小、术后恢复快等优势,在女性全子宫切除中具有较高的应用价值[2]。而在行腹腔镜下全子宫切除术过程中,由于手术操作的影响,仍会产生大量的牵拉反射及疼痛刺激, 易导致患者出现一定的应激反应及纤溶亢进, 因而为了保障患者治疗有效性及安全性,就需合理选择适宜的麻醉方案,以降低伤害性刺激对患者身心造成不利影响[3-4]。 全麻与全麻复合硬膜外麻醉均是临床上较为常见的麻醉形式, 而不同的麻醉方案在实际麻醉中的应用效果也有所不同[5]。 对此,为进一步分析可用于腹腔镜全子宫切除术中的有效麻醉方案, 该次研究方便选取该院2017 年10 月—2021 年9 月收治的67 例妇科患者为研究对象, 分析在其手术治疗中予以全身麻醉复合硬膜外麻醉的临床效果及安全性。现报道如下。
1 资料与方法
1.1 一般资料
方便选择在该院接受腹腔镜全子宫切除术治疗的妇科患者67 例为研究对象,采取随机数表法分为两组。 对照组30 例,年龄43~68 岁,平均(53.25±6.77)岁;疾病类型:19 例子宫肌瘤、5 例子宫恶性肿瘤、6 例功能性子宫出血; 美国麻醉医师协会(ASA)分级为Ⅰ级、Ⅱ级分别18 例、12 例。 观察组37 例,年龄43~68 岁,平均(53.25±6.77)岁;疾病类型:24例子宫肌瘤、5 例子宫恶性肿瘤、8 例功能性子宫出血;ASA 分级为Ⅰ级、Ⅱ级分别24 例、13 例。 两组一般资料差异无统计学意义(P>0.05),可比。 研究项目经该院医学伦理委员会审核通过。
纳入标准: ①符合腹腔镜全子宫切除术治疗指征,ASA 分级为Ⅰ~Ⅱ级;②参与患者与家属知晓研究内容。
排除标准: ①内分泌疾病者; ②肝肾功能障碍者;③凝血障碍者。
1.2 方法
两组患者入院后均实施腹腔镜全子宫切除术治疗,观察组予以全麻+硬膜外麻醉:①常规开放静脉通路,指导患者取侧卧位,连接监护仪,在患者L1~2间隙硬膜外进行穿刺置管,予以2%的盐酸利多卡因注射液(国药准字H20013390;规格:1.8 mL:36 mg)静脉注射3 mL,观察5 min 无异常后,注射0.4%的盐酸罗哌卡因注射液(国药准字H20103553;规格:10 mL:75 mg)6 mL,控制麻醉阻滞面为T7~L3。 ②静脉滴注枸橼酸舒芬太尼注射液(国药准字H20054171;规格:1 mL:50 μg)0.5 μg/kg+丙泊酚乳状注射液(国药准字H19990282; 规格:20 mL:0.2 g)2.0 mg/kg+咪达唑仑注射液(国药准字H10980025;规格2:mL:10 mg)0.06 mg/kg+注射用苯磺顺阿曲库铵 (国药准字H20060869; 规格:10 mg)0.2 mg/kg 进行诱导麻醉;术中间断性予以阿曲库铵、 丙泊酚及舒芬太尼维持麻醉。 对照组则予以单纯全麻,予以全麻诱导、气管插管,使用麻醉药品及用药方式同观察组。
1.3 观察指标
①应激反应[6]:对比两组麻醉前(t1)、麻醉后10 min(t2)、拔管后(t3)及术后24 h(t4)的心率及血压。②纤溶功能[7]:t1、t2、t3、t4 时刻分别抽取患者3 mL静脉血,以酶联免疫法对其D-二聚体(D-D)、纤维蛋白降解产物(FDP)水平进行测定。 各指标常规参考值:D-D<1.0 μg/mL,FDP<5.0 μg/mL。 ③不良反应指标:恶心呕吐、躁动、谵妄。
1.4 统计方法
采用SPSS 25.0 统计学软件进行数据分析,符合正态分布的计量资料以(x±s)表示,组间差异比较采用t检验;计数资料以[n(%)]表示,组间差异比较采用χ2检验。P<0.05 为差异有统计学意义。
2 结果
2.1 两组患者应激反应对比
t1、t2 时刻两组心率及血压水平比较差异无统计学意义(P>0.05);t3、t4 时刻,观察组各指标水平则均优于对照组(P<0.05)。 见表1。
表1 两组患者应激指标水平对比(±s)Table 1 Comparison of stress index levels between the two groups of patients (±s)

表1 两组患者应激指标水平对比(±s)Table 1 Comparison of stress index levels between the two groups of patients (±s)
?
2.2 两组患者纤溶功能对比
t1、t2 时刻两组D-D、FDP 水平比较差异无统计学意义(P>0.05);t3、t4 时刻,观察组D-D、FDP 水平均低于对照组,差异有统计学意义(P<0.05)。见表2。
表2 两组患者纤溶功能指标对比[(±s),μg/mL]Table 2 Comparison of fibrinolytic function indexes between the two groups of patients [(±s),μg/mL]
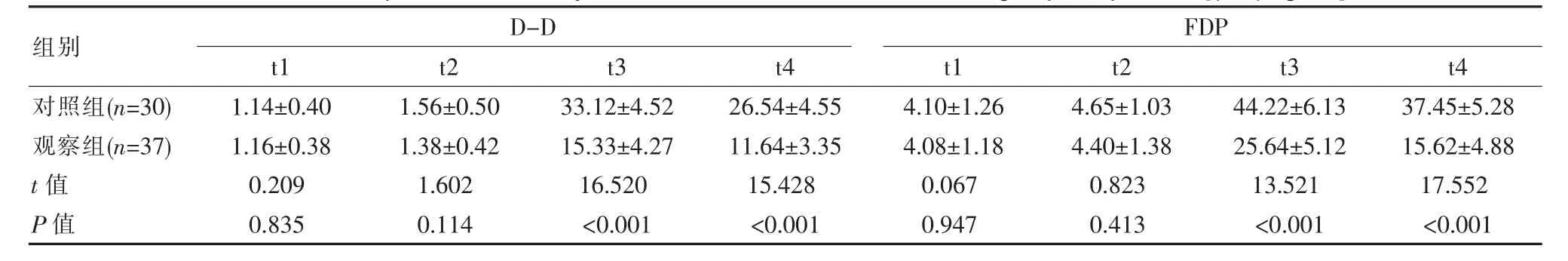
表2 两组患者纤溶功能指标对比[(±s),μg/mL]Table 2 Comparison of fibrinolytic function indexes between the two groups of patients [(±s),μg/mL]
?

续表1Continued talbe 1
2.3 两组患者不良反应发生率对比
观察组不良反应发生率为2.70%, 低于对照组的23.33%,差异有统计学意义(P<0.05),见表3。

表3 两组患者不良反应发生率对比[n(%)]Table 3 Comparison of the incidence of adverse reactions between the two groups of patients [n(%)]
3 讨论
腹腔镜手术是现阶段临床应用较为普遍的微创术式之一,由于其具有美观、微创等优势而在子宫切除患者中具有较为广泛的应用[8]。尽管该手术方案为微创术式,具有术中损伤小、术后恢复快等优势,但其仍属于有创术式, 对患者身心健康均可造成一定影响[9]。 在手术作用下,可因术中创伤刺激及组织损伤而引发全身性应激反应, 继而导致患者血浆凝血因子水平升高,减少其内源性凝血抑制物质,提高血小板活性,导致患者处于高凝状态[10-11]。同时,受到围术期高凝状态及应激影响, 还会进一步诱发机体纤溶系统亢进,促使患者凝血功能全面紊乱,大大增加其发生出血、血栓等相关并发症的风险[12]。 因而采取合理的麻醉方式以改善患者机体应激反应, 抑制其纤溶系统亢进状态对于确保手术顺利进行及改善预后有重要意义。
全麻及全麻复合硬膜外麻醉均为现阶段临床常见的麻醉方式, 不同的麻醉方式在临床上的应用效果及安全性有一定差异性[13]。 女性子宫中含有大量的纤溶酶原激活物,在手术中由于组织受损,则可导致纤溶酶原激活物被释放并进入血液循环, 从而促使一系列促凝活性物质被释放, 导致患者纤溶功能被激活[14-15]。 其中,D-D 属于纤溶过程标记物之一,其水平可在内皮受损下显著升高, 能够在一定程度上反应纤溶亢进程度[16]。 该次研究显示,观察组拔管后及术后24 h 心率、 舒张压及收缩压指标水平为(79.25±4.77)次/min、(83.42±4.51)次/min、(77.56±4.59)mmHg、(84.87±3.26)mmHg、(122.05±8.75)mmHg、(127.55±7.68)mmHg,均优于对照组的(85.44±5.64)次/min、(91.55±5.03)次/min、(71.54±7.84)mmHg、(80.32±5.74)mmHg、(132.25±10.45)mmHg、(136.47±10.68)mmHg (P<0.05), 观察组不良反应发生率为2.70%,低于对照组的23.33%(P<0.05)。 孙士全[17]研究中显示,观察组(全麻复合硬膜外麻醉)不良反应发生率为11.54%,低于对照组(全麻)的26.92%(P<0.05),与该次研究结果相一致。 可见,在腹腔镜全子宫切除术中实施全麻复合硬膜外麻醉具有良好效果,可减轻患者的机体应激反应,减少不良反应。 硬膜外麻醉能够有效阻滞脊神经, 从而抑制伤害性刺激传入,以达到减轻围术期应激反应的效果。 同时,全麻则能够有效抑制大脑中枢交感神经系统,阻断术中操作刺激的传导,以维持机体处于循环稳定状态[18]。
综上所述, 腹腔镜全子宫切除术中配合全麻复合硬膜外麻醉效果显著,促进患者预后恢复,减少不良反应的发生,安全性高。
