绝经后妇女子宫内膜病变的临床分析
2022-06-16胡文峰
胡文峰
厦门市厦门大学附属中山医院妇产科,福建厦门 361000
子宫内膜病变作为临床一种常见的妇科疾病[1]。女性激素水平一旦发生变化,随之子宫内膜也会发生病理性和生理性变化[2-3]。围绝经期的女性卵巢功能逐渐衰退,月经量明显减少,子宫内膜厚度也变薄,处于这个阶段的部分女性可能发生不规则的阴道出血症状,需要及时的就医检查,早期对症治疗有利于改善其预后。现阶段,临床诊断阴道不规则流血多采用经腹部或经阴道超声检查,与经腹彩超检查相比,经阴道彩超检查分辨率较高,应用范围更广[3-4]。因此,需对绝经后妇女子宫内膜病变特征进行充分了解,该研究方便选取2016年1月—2021年1月在该院实行健康体检发现绝经后子宫内膜病变患者400例,分析高危因素,以对该病实行防治,现报道如下。
1 资料与方法
1.1 一般资料
方便选取该院实行健康体检发现绝经后子宫内膜病变患者400例,年龄46~72岁,平均(57.50±10.36)岁;绝经时间1~14年,平均(8.05±2.15)年。154例(38.50%)无症状,246例(61.50%)有症状,分别纳入对照组和观察组。对照组年龄48~68岁,平均(58.18±9.40)岁;绝经时间5~11年,平均(8.15±2.20)年。观察组年龄49~68岁,平均(58.30±9.35)岁;绝经时间4~12年,平均(8.18±2.25)年。两组一般资料对比,差异无统计学意义(P>0.05),具有可比性。所有患者和家属均对该次研究的目的、意义知情,自愿参与研究,医院伦理委员会对该次研究批准。纳入标准:①临床症状为阴道不适、排液、流血等,均为绝经后女性;②确诊为子宫内膜病变者;③沟通和认知均正常者。排除标准:①精神疾病者;②临床资料不完整者;③心、肝、肾等严重疾病者;④配合度差,退出研究者。
1.2 方法
400例患者均实行妇科检查时发现子宫内膜病变,将阴道和宫颈病变排除,所有患者均接受阴道彩超检查,重点查看患者宫腔的形态,观察患者子宫内膜厚度、回声、宫壁间关系、是否发生病变、病灶的位置与边界情况等。阴道彩超的判断标准:子宫内膜不连续或厚度≥5 mm,宫腔中血流改变和异常回声占位等。
1.3 观察指标
①对比两组病理结果;②以子宫内膜厚4 mm为分界线,对厚度不同病理特征情况进行对比;③Logistic回归性分析,包括单因素分析和多因素分析,分析高危因素。
1.4 统计方法
采用SPSS 23.0统计学软件分析数据,计数资料以[n(%)]表示,组间差异比较采用χ2检验。P<0.05为差异有统计学意义。采用Logistic回归模型进行影响因素分析。
2 结果
2.1 两组患者病理检查结果对比
观察组子宫内膜癌发生率高于对照组,对照组子宫内膜息肉,发生率高于观察组,差异有统计学意义(P<0.05)。见表1。
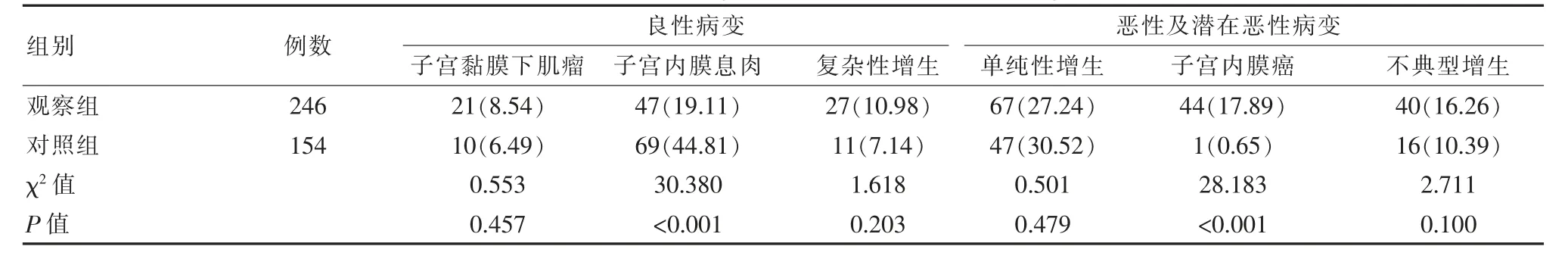
表1 两组患者病理结果对比[n(%)]Table 1 Comparison of pathologicalresults between the two groups[n(%)]
2.2 子宫内膜厚度不同病理结果对比
子宫内膜厚度<4 mm和≥4 mm者病理结果对比,差异有统计学意义(P<0.05);不典型增生对比,差异无统计学意义(P>0.05)。见表2。

表2 子宫内膜厚度不同病理结果对比[n(%)]Table 2 Comparison of different pathologicalresults of endometrialthickness[n(%)]
2.3 单因素分析结果
单因素分析显示,两组恶性肿瘤家族史、BMI≥25 kg/m2、年龄≥60岁、产次、孕次、高血压、糖尿病对比,差异有统计学意义(P<0.05)。见表3。

表3 单因素分析结果Table 3 Results of single factor analysis
2.4 多因素分析结果
实行多因素分析,发现独立高危因素为恶性肿瘤家族史、BMI≥25 kg/m2、年龄≥60岁、产次、孕次。见表4。
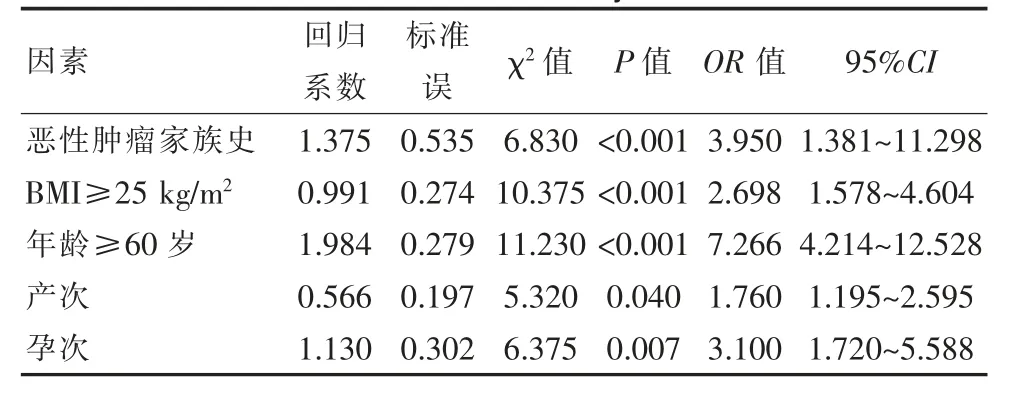
表4 多因素分析结果Table 4 Multivariate analysis results
3 讨论
阴道炎、盆腔炎、子宫内膜病变、宫颈癌等疾病可导致女性发生阴道不规则出血现象,特别是处于围绝经期的女性如果发生阴道不规则出血可能与子宫内膜病变有关系[5-6]。所以,若患者正处在围绝经期且有阴道流血症状时应及时就医检查明确出血原因并进行对症治疗。现阶段,临床检查该疾病多采取经阴道彩超检查,该项检查技术操作简便,分辨率较高,能够准确地观察到宫腔内的变化情况,可查看到是否存在异常的回声、边界清晰或模糊、是否有血管形成等,通过对宫腔内形态的观察判断患者是否存在子宫内膜病变,若存在病变可判断具体的疾病类型,且该种检查方式不会对患者机体造成损伤,检查安全性较高[7]。对于老年女性来说,若出现阴道不规则出血症状需要警惕是否发生子宫内膜癌变,据临床统计约有90%的老年女性存在子宫出血的症状,而仅有10%的患者为子宫内膜癌,约有80%的绝经后老年女性患者经检查确诊为良性的子宫内膜病变。相关研究表明,随着患者年龄的不断增长以及绝经年限的延长,患者发生子宫内膜癌的风险就越大。因此,若女性在绝经后出现子宫出血症状则需要提高警惕,特别是绝经时间10年以上的女性,更需要引起重视,及时就医检查,早诊断早治疗。相关研究病理分析子宫内膜病变患者,结果表明,常见的子宫内膜病变病类型包括子宫内膜炎、子宫内膜息肉、子宫内膜增生以及子宫内膜癌等,其中发病率最高的病理类型为子宫内膜增生症[8]。其中不典型增生极易向子宫内膜癌进展。相关研究显示,病理类型中,不典型增生为癌前病变[9]。绝经期女性因雌孕激素的变化,极易发生子宫内膜病变。与普通人相比,存在子宫内膜癌家族史、未婚未产、糖尿病、高血压、肥胖女性更易患有子宫内膜病变[10-11]。该次研究结果表明,无症状和有症状者子宫内膜癌和子宫内膜息肉发生率对比差异有统计学意义(P<0.05);子宫内膜厚度<4 mm和≥4 mm者病理结果对比差异有统计学意义(P<0.05)。单因素分析显示,两组恶性肿瘤家族史、BMI≥25 kg/m2、年龄≥60岁、产次、孕次、高血压、糖尿病对比,差异有统计学意义(p<0.05);多因素分析显示,发现独立高危因素为恶性肿瘤家族史、BMI≥25 kg/m2、年龄≥60岁、产次、孕次。因此,需警惕以上危险因素。尹聪等[12]研究中选取523例绝经后子宫内膜病变患者,分析癌变的风险因素,结果表明,绝经后子宫内膜癌以BMI≥25 kg/m2为危险因素,与该次研究结果基本一致。对前来就诊的子宫出血患者需要为其建立个人健康档案,特别是在阴道B超检查中发现子宫内膜厚度不足4 mm的患者,应提醒患者定期来院复查[13-15]。若患者属于子宫内膜厚度进行性增厚,需尽早采取诊刮并进行病理检查,如果患者伴有高血压、糖尿病等慢性疾病、肥胖症患者以及不规则服用雌激素类药物的患者若其发生子宫出血则考虑是否患有子宫内膜癌,告知患者尽早诊刮进行病理检查以便及时做出明确诊断[16-17]。
目前鉴别内膜病变良恶性的金标准仍然是组织病理学检查,临床上在筛查子宫内膜疾病时主要依靠二维超声技术,但这种方式在进行子宫内膜增生和内膜癌的鉴别时,观察子宫内膜厚度是有较多的重叠。最佳的子宫内膜厚度应在15 mm以上,阳性预测率为54.4%,标准的敏感性为83.3%,特异性为88.2%。而判定子宫内膜癌的标准是子宫内膜体积超过13 cm3,阳性预测率为91.7%,敏感性为100%,特异性为98%,上述3项指标均显著高于最佳的子宫内膜厚度,可作为子宫内膜癌的诊断标准。
综上所述,妇女绝经后子宫内膜和子宫会发生萎缩性变化,尽早筛查子宫内膜病变高危人群,对疾病防治具有重要意义。
