低分子肝素钠联合地屈孕酮对高龄孕妇早期先兆流产的临床效果
2022-06-15高莉
高莉
莆田市中医医院妇产科,福建莆田 351100
早期先兆流产是指孕妇在妊娠13 周前出现腰腹部疼痛、阴道流血等现象,属于妊娠早期常见的并发症之一,好发于高龄孕妇[1]。若不予以重视,随着病情的加重可发展为难免流产或者完全流产, 危害母婴生命安全。对于早期先兆流产的高龄孕妇,应及时予以保胎处理,提升其孕酮水平等,保证胎儿顺利分娩[2]。 临床多采用地屈孕酮药物治疗早期先兆流产,其结构与内源性孕激素相似, 能提升孕妇体内的孕激素水平,避免胎儿流产。但高龄孕妇的卵巢功能减退,容易伴随诸多妊娠危险因素,单一药物治疗疗效局限,无法达到预期效果。低分子肝素钠属于一种抗凝药物,能改善胎盘的血流阻力,调节孕妇的血液黏稠度, 改善子宫环境, 为胎儿生长发育奠定良好基础,对母婴预后有积极意义[3]。基于此,该研究回顾性收集2019年1月—2020年1月莆田市中医医院妇产科收治的202 例早期先兆流产的高龄孕妇的临床资料,采用不同用药方案进行治疗,现报道如下。
1 资料与方法
1.1 一般资料
回顾性收集莆田市中医医院妇产科收治的202例早期先兆流产的高龄孕妇的临床资料, 根据用药方案的不同将其分为单一组(101 例)和联合组(101例)。 纳入标准:①经B 超、血清指标等检查确诊为早期先兆流产,伴有阴道流血、腰腹部疼痛等临床症状的孕妇;②孕龄≤13 周孕妇;③年龄>35 岁孕妇;④临床资料完整, 对该次研究所使用药物无过敏现象的孕妇。 排除标准:①伴有习惯性流产的孕妇;②异位妊娠或者葡萄胎孕妇;③有精神病史孕妇;④能坚持随访的孕妇。 单一组:年龄35~44 岁, 平均(39.56±1.02)岁;孕龄8~13 周,平均(11.20±1.03)周;初产妇23 例,经产妇78 例。联合组:年龄36~44 岁,平均(39.71±1.08)岁;孕龄7~13 周,平均(11.04±1.00)周;初产妇27 例,经产妇74 例。 两组患者一般资料比较,差异无统计学意义(P>0.05),具有可比性。 研究经该院医学伦理委员会审批。
1.2 方法
单一组采用地屈孕酮片(批准文号H20170221,规格:10 mg×20 s)治疗,首次剂量为40 mg,第二次开始剂量减至10 mg,2 次/d,连续服用1 个月。
联合组在上述基础上加入低分子肝素钠治疗,为患者使用0.5 万U 的低分子肝素钠注射液(国药准字H19990036,规格:0.5 mL∶5 000 IU/支)皮下注射,2 次/d,治疗1 个月后评价疗效,另根据血凝、子宫动脉血流阻力、血小板,彩超提示的出血情况等,来决定低分子肝素钠使用时间。
1.3 观察指标
比较两组治疗前、 治疗1 个月后的hs-CRP、血小板计数、孕激素、FIB、HCG、D-D 水平;各指标检测方法如下,hs-CRP:化学发光免疫荧光法检测;血小板计数:血小板分析仪检测;孕激素:免疫组化法检测;FIB:PT-der 法检测;HCG:免疫荧光法检测;DD:免疫比浊法检测。
比较两组阴道流血消失时间、孕酮值恢复时间、腰腹痛消失时间、保胎成功率、足月妊娠率、母婴结局(产后出血、剖宫产、胎儿窘迫、新生儿窒息)。
1.4 统计方法
采用SPSS 22.0 统计学软件处理数据, 符合正态分布的计量资料用(±s)表示,采用t 检验;计数资料用[n(%)]表示,采用χ2检验,P<0.05 为差异有统计学意义。
2 结果
2.1 两组hs-CRP、血小板计数、孕激素水平比较
治疗前两组hs-CRP、血小板计数、孕激素水平相比,差异无统计学意义(P>0.05)。 治疗后,联合组hs-CRP、血小板计数均低于单一组,孕激素水平高于单一组, 差异有统计学意义 (t=16.642、8.052、12.688,P<0.05)。 见表1。
表1 两组hs-CRP、血小板计数、孕激素水平比较(±s)Table 1 Comparison of hs-CRP, platelet count, and progesterone levels between the two groups (±s)

表1 两组hs-CRP、血小板计数、孕激素水平比较(±s)Table 1 Comparison of hs-CRP, platelet count, and progesterone levels between the two groups (±s)
组别单一祖(n=101)联合组(n=101)t 值P 值hs-CRP(ng/mL)治疗前 治疗后血小板计数(×109/L)治疗前 治疗后孕激素(ng/mL)治疗前 治疗后94.35±10.47 95.47±10.24 0.769 0.443 68.56±8.67 49.62±7.46 16.642<0.001 251.63±22.58 250.81±23.13 0.255 0.799 237.63±21.69 212.16±23.24 8.052<0.001 27.85±3.20 27.14±3.17 1.584 0.115 32.58±4.17 39.56±3.63 12.688<0.001
2.2 两组FIB、HCG、D-D 水平比较
治疗前两组FIB、HCG、D-D 水平相比, 差异无统计学意义(P>0.05)。 治疗后,联合组FIB、D-D 水平低于单一组,HCG 水平高于单一组, 差异有统计学意义(t=9.114、10.395、22.198,P<0.05)。 见表2。
表2 两组FIB、HCG、D-D 水平比较(±s)Table 2 Comparison of the FIB, HCG and D-D levels between the two groups (±s)

表2 两组FIB、HCG、D-D 水平比较(±s)Table 2 Comparison of the FIB, HCG and D-D levels between the two groups (±s)
组别单一祖(n=101)联合组(n=101)t 值P 值FIB(g/L)治疗前 治疗后HCG(U/mL)治疗前 治疗后D-D(μg/L)治疗前 治疗后2.04±0.11 2.02±0.14 1.129 0.260 1.80±0.13 1.62±0.15 9.114<0.001 4 722.63±484.62 4 735.69±479.14 0.193 0.848 5 923.59±612.48 8 025.63±728.39 22.198<0.001 4.52±0.31 4.55±0.34 0.655 0.513 3.89±0.28 3.54±0.19 10.395<0.001
2.3 两组症状消失时间比较
联合组阴道流血消失时间(5.61±1.05)d、孕酮值恢复时间(3.68±1.84)d、腰腹痛消失时间(5.20±1.46)d均短于单一组,差异有统计学意义(t=13.790、11.108、13.825,P<0.05)。 见表3。
表3 两组症状消失时间比较[(±s),d]Table 3 Comparison of symptom disappearance time between the two groups [(±s),d]
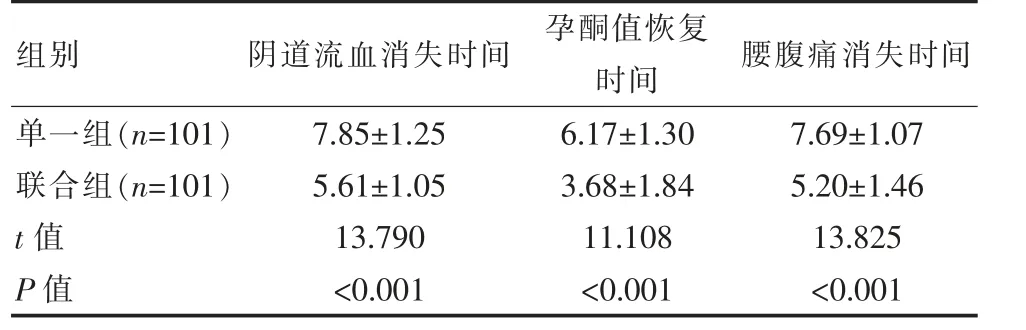
表3 两组症状消失时间比较[(±s),d]Table 3 Comparison of symptom disappearance time between the two groups [(±s),d]
组别 阴道流血消失时间 孕酮值恢复时间 腰腹痛消失时间单一组(n=101)联合组(n=101)t 值P 值7.85±1.25 5.61±1.05 13.790<0.001 6.17±1.30 3.68±1.84 11.108<0.001 7.69±1.07 5.20±1.46 13.825<0.001
2.4 两组保胎成功率、足月妊娠率、母婴结局比较
联合组的保胎成功率95.05%(96/101)、 足月妊娠率90.10%(91/101) 显著高于单一组的83.17%(84/101)、74.26%(75/101),差异有统计学意义(χ2=7.346、8.653,P<0.05)。 联合组产后出血、剖宫产、胎儿窘迫、新生儿窒息发生率均低于单一组,差异有统计学意义(P<0.05)。 见表4。
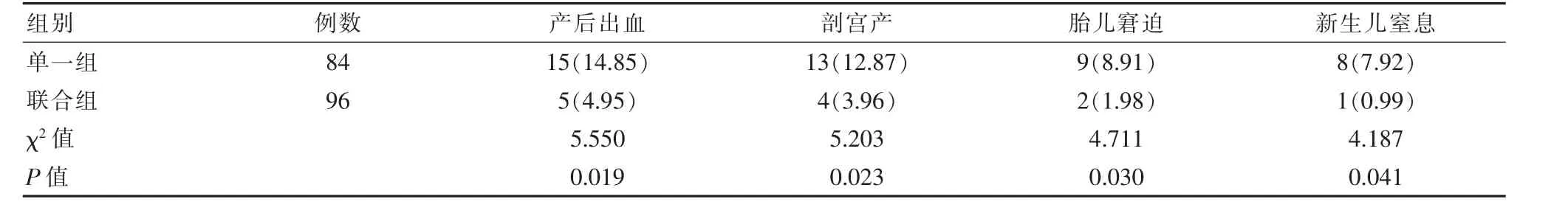
表4 两组母婴结局比较[n(%)]Table 4 Comparison of the success rate of miscarriage protection, term pregnancy rate, and maternal and infant outcomes between the two groups [n(%)]
3 讨论
高龄孕妇早期先兆流产的发病机制较为复杂,多与年龄、卵巢功能减退、肾功能降低、气血生化功能低下等有密切联系[4]。 有学者还指出,当机体中的凝血活性物异常,引起凝血时,会激发血小板活性,促使其不断聚积,形成血栓,加上血管内皮细胞功能改变, 便会导致孕妇全身血管痉挛缺血以及胎盘缺血,阻碍胎盘血运,最终引起早期先兆流产[5-6]。因此,临床在治疗高龄孕妇早期先兆流产应以抗血小板聚集、抗凝、改善机体血液循环、提高卵巢功能等为主。
地屈孕酮属于一种口服孕酮激素, 其生物结构与内源性孕激素一致,通过口服可提升生物利用率,直接帮助孕妇补充孕激素,改善卵巢、子宫功能[7]。同时, 该药物能够刺激淋巴细胞不断生成孕酮因子相关封闭因子,将胎儿抗原成分完全封闭起来,达到保胎目的[8-9]。但该药无法改善孕妇血小板聚集现象,也难以发挥抗凝血的功效,单一药物治疗效果不佳。低分子肝素钠能提升孕妇机体中的抗凝血酶Ⅲ的生物活性,改善血液黏稠度,降低胎盘血流运行阻力,阻断FIB 的转化途径, 防止纤维蛋白产生并积聚于胎盘血管基底膜,从而改善胎盘与机体的血流灌注,进而调节子宫内环境,保证胎儿顺利生长[10-11]。 地屈孕酮联合低分子肝素钠治疗可以起到相互协同、 取长补短的功效,降低炎症反应,防止血小板聚集和纤维蛋白沉积,快速提升孕妇体内的孕激素、HCG 水平,为胚胎发育提供良好的生长环境[12]。 该次研究结果提示,经过联合治疗,患者的hs-CRP、血小板计数、FIB、D-D 水平显著降低, 而孕激素、HCG 水平显著升高(P<0.05),这也进一步提示地屈孕酮联合低分子肝素钠治疗的疗效显著。
该次研究结果指出, 联合组阴道流血消失时间(5.61±1.05)d、孕酮值恢复时间(3.68±1.84)d、腰腹痛消失时间(5.20±1.46)d 均短于单一组(P<0.05),这说明联合用药可以快速改善早期先兆流产高龄孕妇的临床症状。低分子肝素钠进入人体后,可以快速缓解孕妇的血液高凝状态,解除胎盘缺氧、缺血现象,促使绒毛膜血肿吸收以及消化, 有利于阴道出血症状的消失[13-14]。 地屈孕酮可以补充孕妇体内的孕激素,抑制子宫内膜前列腺素的合成及释放,提升卵巢功能,促使孕妇的孕酮水平快速提升,改善腰腹部疼痛等症状[15-16]。 两种药物联合使用,优势还在于其能恢复血管内皮细胞的生物功能, 快速提升机体激素水平,促使各激素之间保持平衡,减少花生四烯酸的大量释放,改善血管痉挛和缺血现象,促使胎盘正常运行,为胎儿补充足够的氧气和养分,最终能提升保胎效果,改善母婴预后[17]。 故该次联合组保胎成功率95.05%、 足月妊娠率90.10%显著高于单一组 (P<0.05);联合组产后出血、剖宫产、胎儿窘迫、新生儿窒息发生率均低于单一组(P<0.05),同时说明联合用药方案治疗早期先兆流产高龄孕妇能提升保胎成功率,减少母婴不良反应的发生。 在刘丽丽[18]关于联合低分子肝素钠与地屈孕酮治疗先兆流产研究中,其保胎成功率95.74%, 高于单一用药76.60%(P<0.05),与该研究结果一致。
综上所述, 为早期先兆流产高龄孕妇进行低分子肝素钠联合地屈孕酮治疗, 能快速改善阴道流血等临床症状,稳定其孕激素、HCG 等水平,提高保胎成功率,改善母婴结局。
