选择性入肝血流阻断在左半肝切除术中的作用研究
2022-06-15陈培静
陈培静
广西百色市田阳区人民医院外一科,广西百色 533600
原发性肝癌(primary hepatic carcinoma,PHC)在我国恶性肿瘤发病率中排第4 位、 肿瘤致死病因中位列第三, 其主要指人体肝内胆管上皮细胞或肝细胞发生的癌变,该病临床特点为发病率高、病程进展快、侵袭性强、生存率低等,严重危害我国居民身心健康[1-2]。目前随着相关技术和仪器设备的不断成熟,腹腔镜肝切除手术已经经历了从不规则切除、 规则性肝叶切除,到“精准肝切除”的发展阶段[3]。 腹腔镜左半肝切除已经在临床上被广泛应用于对肝脏良恶性肿瘤及肝胆管结石等相关疾病的治疗过程中[4]。肝血流阻断法是控制肝切除术中出血的有效方法,近年来在临床得到广泛应用, 但不同血流阻断方法之间的效果存在差异[5-6]。 全肝血流阻断可以减少术中出血量,但是容易造成肝细胞缺血、缺氧,而影响肝功能的恢复;选择性入肝血流阻断直接阻断患侧肝脏血流而健侧血流保持通畅[7]。 该研究随机选取2016年2月—2020年2月所收治的100 例PHC 患者, 比较全肝血流阻断术和选择性半肝血流阻断术在肝切除术中的应用效果,现报道如下。
1 资料与方法
1.1 一般资料
研究经过该院伦理委员会批准[批号:2020年审(22) 号]。 研究内容均经患者同意, 自该院收治的PHC 患者中随机抽取100 例作为研究样本,并以随机抽样法为分组依据,分为研究1 组与研究2 组,各50 例。 两组一般资料比较,差异无统计学意义(P>0.05),具有可比性。 见表1。
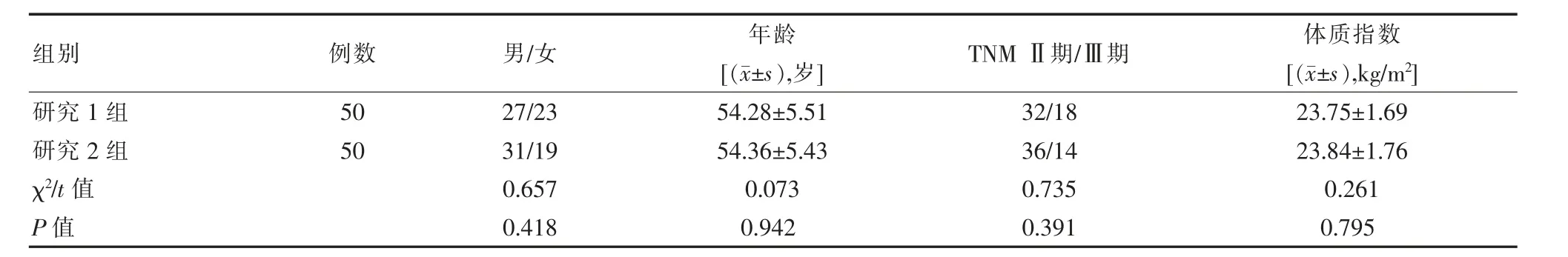
表1 两组一般资料对比Table 1 Comparison of general date between the two groups
纳入标准:神志清晰,无意识障碍;病历资料完整,中途未退出;经病理学检查或B 超、CT、MRI 和数字减影血管造影(DSA)等2 种以上的影像检查结合血清甲胎蛋白(AFP)确诊的肝癌。
排除标准: 伴有不同程度认知障碍者; 近期急性、慢性感染者;听力障碍或者无法交流者。
1.2 方法
所有患者在手术过程中均接受气管内麻醉,选择头高脚低平卧分腿位,建立二氧化碳气腹状态,气腹的压力水平控制在12~14 mmHg。 采用常规五孔法进行操作,在脐下做观察孔,其余各孔主要围绕病变部位,以扇形状态分布,解剖左Glisson's 鞘的操作孔应该位于左锁骨中线肋缘下的位置, 断肝操作孔应该位于剑突与脐连线中点右侧3 cm 左右的位置。在操作开始前需要利用增强CT 血管重建技术,对肝动脉或门静脉异常走形情况进行判断, 如右肝动脉或门脉右支的发源位置在左肝动脉、门脉左支,则在手术操作的过程中需要进一步解剖至分叉口以上的位置,从而实施血管阻断。根据实际情况决定是否需要对胆囊进行切除。 研究2 组操作过程中实施Pringle 入肝血流阻断, 使用乳胶管扎紧肝十二指肠韧带,然后阻断肝动脉及门静脉,不超过15 min/次;研究1 组操作过程中实施选择性入肝血流阻断,沿患侧肝门横沟上缘紧贴Glisson 鞘外用血管钳向下分离,血管钳由Glisson 鞘后方穿出带入阻断带以阻断患侧半肝入肝血流。
1.3 观察指标
①对比两组患者手术中血流阻断时间、 术中出血量、手术时间、输血量。
②在麻醉后肝血管阻断前和恢复肝血流后20 min均抽取患者2 mL 外周静脉血,离心取上清后检测免疫功能(CD4+、CD8+、CD4+/CD8+)、肝功能[谷草转氨酶(AST)、谷丙转氨酶(ALT)、碱性磷酸酶(ALP)]指标。
③对比两组患者腹腔或肺部感染、肝功能衰竭、腹腔出血、胸腹腔积液等并发症发生情况。
1.4 统计方法
选择SPSS 22.0 统计学软件分析数据, 符合正态分布的计量资料用(±s)表示,比较采用t 检验;计数资料采用频数或率(%)表示,比较采用χ2检验,P<0.05 为差异有统计学意义。
2 结果
2.1 两组手术指标情况对比
两组术中血流阻断时间、手术时间对比,差异无统计学意义(P>0.05),研究1 组的术中出血量、输血量均少于研究2 组,差异有统计学意义(P<0.05),见表2。
表2 两组患者手术指标情况对比(±s)Table 2 Comparison of surgical indicators between the two groups of patients(±s)

表2 两组患者手术指标情况对比(±s)Table 2 Comparison of surgical indicators between the two groups of patients(±s)
组别 术中血流阻断时间(min) 术中出血量(mL) 手术时间(min) 输血量(mL)研究1 组(n=50)研究2 组(n=50)t 值P 值10.63±1.63 11.01±1.58 1.184 0.239 356.77±35.89 752.08±75.44 33.459 0.001 178.23±17.61 183.67±18.28 1.515 0.133 183.24±18.44 596.77±59.05 47.268 0.001
2.2 两组免疫功能指标对比
肝血管阻断前两组免疫功能指标对比,差异无统计学意义(P>0.05);恢复肝血流后研究1 组的CD4+、CD4+/CD8+均高于研究2 组,但CD8+低于研究2 组,差异有统计学意义(P<0.05),见表3。
表3 两组患者免疫功能指标对比(±s)Table 3 Comparison of two groups of immune function indicators of patients(±s)
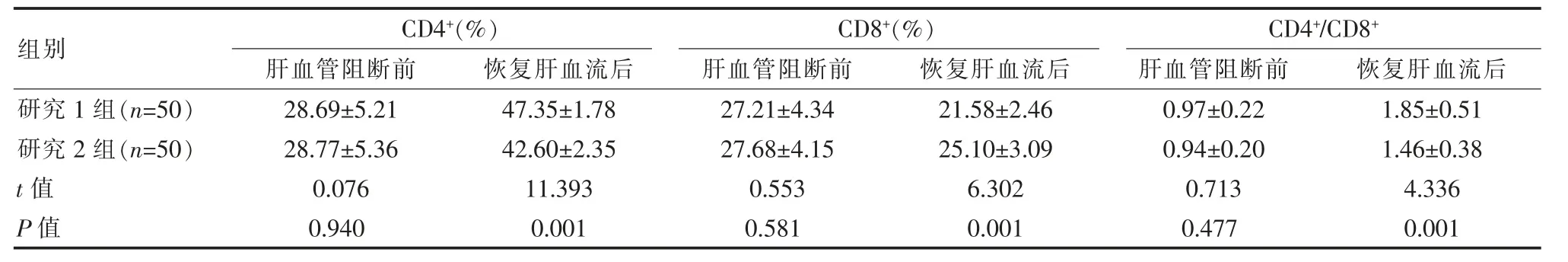
表3 两组患者免疫功能指标对比(±s)Table 3 Comparison of two groups of immune function indicators of patients(±s)
组别研究1 组(n=50)研究2 组(n=50)t 值P 值CD4+(%)肝血管阻断前 恢复肝血流后CD8+(%)肝血管阻断前 恢复肝血流后CD4+/CD8+肝血管阻断前 恢复肝血流后28.69±5.21 28.77±5.36 0.076 0.940 47.35±1.78 42.60±2.35 11.393 0.001 27.21±4.34 27.68±4.15 0.553 0.581 21.58±2.46 25.10±3.09 6.302 0.001 0.97±0.22 0.94±0.20 0.713 0.477 1.85±0.51 1.46±0.38 4.336 0.001
2.3 两组肝功能指标对比
肝血管阻断前,两组肝功能指标对比,差异无统计学意义(P>0.05);恢复肝血流后,研究1 组的AST、ALT、ALP 指标低于研究2 组, 差异有统计学意义(P<0.05),见表4。
表4 两组患者肝功能指标对比[(±s),IU/L]Table 4 Comparison of liver function indexes between the two groups of patients[(±s),IU/L]

表4 两组患者肝功能指标对比[(±s),IU/L]Table 4 Comparison of liver function indexes between the two groups of patients[(±s),IU/L]
组别研究1 组(n=50)研究2 组(n=50)t 值P 值AST肝血管阻断前 恢复肝血流后ALT肝血管阻断前 恢复肝血流后ALP肝血管阻断前 肝血管阻断前726.54±21.48 730.12±20.98 0.843 0.401 193.23±12.69 240.76±15.44 16.816 0.001 764.59±15.47 760.21±15.30 1.423 0.158 216.87±10.51 309.46±12.01 41.024 0.001 243.16±18.95 241.03±18.25 0.572 0.568 27.90±4.51 56.32±8.01 21.862 0.001
2.4 两组并发症对比
研究1 组并发症发生率为2.00%, 明显低于研究2 组的20.00%,差异有统计学意义(P<0.05),见表5。

表5 两组患者并发症对比Table 5 Comparison of complications between the two groups of patients
3 讨论
肝脏是人体重要的脏器,对缺血、缺氧的刺激极为敏感, 过量失血与长时间的缺氧会给肝脏带来无法逆转的伤害。因此,有效止血和减少出血是肝癌手术中的一个核心问题,如何减少手术过程中的出血一直贯穿于肝脏外科的发展进程之中[8]。肝切除术中大量出血是导致术后并发症及患者死亡的主要原因,阻断入肝血流能够有效减少切肝出血量,随着外科技术的不断发展,演变出多种肝血流阻断方法,在很大程度上提高了肝切除成功率,减少术后并发症[9-10]。但肝血流阻断也会在一定程度上影响患者的血流动力学变化, 引起正常肝组织遭受缺血-再灌注损伤,增加患者死亡风险。在肝切除手术中必须合理、灵活运用肝血流控制方法[11]。
目前临床肝切除术中常用的肝门血流阻断方法主要包括半肝血流阻断及全肝血流阻断。 传统的全肝血流阻断方法,即Pringle 法,因其阻断肝脏的全部血流,容易导致肝脏受损,甚至会出现肝衰竭、死亡等现象,若一次阻断血流不能完成手术,则需要暂停一段时间后进行再次血流阻断, 从而增加间歇期肝断面出血量[12-13]。 术中只是对入肝血流进行阻断,却没有阻断肝静脉的出肝血流, 阻断效果相对不彻底,在切肝过程中会出现较大的肝静脉回流出血。此外阻断肝门的时间一般较长,这也增加了感染、肝功能衰竭等的发生率[14]。 选择性入肝血流阻断在肝癌切除术中保持健侧肝脏的血供, 可以使肝门静脉血流畅通,避免肝脏的过度缺血缺氧,给手术提供更充分的时间,同时也减少术后并发症的发生,更有利于肝功能的恢复, 是一种更适合于原发性肝癌手术的血流阻断方法。选择性入肝血流阻断的实施,能够确保清晰对患者肝脏断面进行观察, 从而保证病损清除的彻底性; 对术中血流动力学的稳定可以做出保证,在获得显著治疗效果的同时,可以将患者缺血再灌注损伤显著减轻, 对于手术前表现出较差肝功能以及半肝内病灶患者选择此种方法进行治疗后可以获得显著效果。 周新红等[15]研究显示,对PHC 采取选择性入肝血流阻断治疗时,该术安全性较高,其术后并发症仅为5%左右。 该文研究显示,研究1 组并发症发生率明显低于研究2 组 (P<0.05), 仅为2.00%,这与上述研究结果相符,表明选择性入肝血流阻断治疗对患者创伤小, 安全性高。 该研究还发现,研究对象术中血流阻断时间、手术时间对比,差异无统计学意义(P>0.05),研究1 组的术中出血量、输血量均少于研究2 组(P<0.05),恢复肝血流后研究1 组的CD4+、CD4+/CD8+均高于研究2 组,但CD8+低于研究2 组(P<0.05),恢复肝血流后研究1 组的AST、ALT、ALP 指标低于研究2 组(P<0.05),分析原因: 采用选择性入肝血流阻断方法的手术患者术后肝功能恢复更快, 术后并发症较全肝性血流阻断患者少; 而两种血流阻断方法在术中所花费的时间无明显差异,但是选择性入肝血流阻断出血量较少[16]。这主要是由于解剖性肝脏区域血流阻断法具有明显优点,该方式可以将肝脏健侧正常的血供保留下来,不会引起健侧肝损害, 尤其是在肠系膜血流经健侧肝脏回流入体时,能够维持血液动力学稳定,减少细菌及内毒素移位,减轻肠黏膜损伤;术后对肝功能的损害较轻,造成的并发症较少,有利于患者术后早日恢复[17]。 选择性入肝血流阻断保留了剩余肝脏的血运,对肝脏的缺血再灌注损伤小,且对肠系膜血流回流的影响较全肝阻断法小, 因此术后患者的肝功能能得到极大程度改善[18]。 选择性入肝血流阻断尤其适用于对缺血再灌注损伤比较敏感的患者, 如脂肪肝、肝纤维化、肝硬化。 在腹腔镜肝切除手术过程中实施选择性入肝血流阻断技术, 可以使手术对患者机体所造成的创伤程度减轻, 对残肝功能所造成的损伤小,术后肝功能可以在短时间内迅速恢复,且基本不会出现任何并发症, 对于在手术前肝功能检查结果不是十分理想或合并肝硬化的患者, 该方法属于一种更为安全可靠的术式,与“精准肝切除”的理念完全相符合。
综上所述, 选择性入肝血流阻断可保障手术顺利完成,减轻肝缺血再灌注损伤,促进免疫功能及肝功能的恢复,减少术后并发症的发生,对临床患者具有重要的意义。
