改良式B- Lynch 缝合术联合卡前列素氨丁三醇治疗中央性前置胎盘患者产后出血的临床效果
2022-06-15王娇
王娇
徐州市妇幼保健院产科,江苏徐州 221000
中央性前置胎盘主要指产妇孕28 周后,胎盘与子宫下段附着,颈内口被下缘完全覆盖,发生机理尚无完全明确,多与产妇子宫瘢痕、前置胎盘病史、先天子宫畸形、产次过多、高龄等因素有关,具有发病急骤、出血量多、进展迅速及危险性高等特征,极易出现产后出血,且治疗不及时不仅会导致子宫切除,致使产妇丧失生育能力,还可危及其生命[1-2]。以往治疗中央性前置胎盘患者产后出血多选用缩宫素联合“8”字间断缝合术,可有效减少出血量,但缩宫素半衰期短,对子宫下段改善并不理想,且缝合过程中术野并不清晰,操作空间较为狭窄,不利于缝合精准性提升,止血效果欠佳,因此应选取更为有效的治疗方式[3-4]。 该研究方便选取2020年1月—2021年1月在该院住院治疗的82 例中央性前置胎盘患者为研究对象, 分析改良式B-Lynch 缝合术联合卡前列素氨丁三醇治疗中央性前置胎盘患者产后出血的临床效果,现报道如下。
1 资料与方法
1.1 一般资料
研究经该院伦理委员会批准,方便选取82 例中央性前置胎盘患者为研究对象,随机分为对照组(41例)与研究组(41 例)。 纳入标准:①经影像学检查后确诊为中央性前置胎盘妊娠者; ②分娩方式为剖宫产者;③孕周为28 周及以上者;④资料完整;⑤患者及家属对该研究的意义、目的及风险均有了解,并签署《知情同意书》者。 排除标准:①自然分娩者;②孕周未达到28 周者;③伴脏器功能不全;④有手术禁忌证;⑤伴精神病症;⑥对研究用药过敏。 对照组年龄24~36 岁,平均(30.08±2.16)岁;孕周30~38 周,平均(35.76±1.14)周;孕次2~4 次,平均(3.01±0.28)次;体质指数27~32 kg/m2,平均(29.14±0.83)kg/m2。研究组年龄24~37 岁,平均(30.16±2.23)岁;孕周30~38周,平均(35.82±1.17)周;孕次2~5 次,平均(3.12±0.30)次;体质指数27~33 kg/m2,平均(29.25±0.87)kg/m2。 两组一般资料对比,差异无统计学意义(P>0.05),具有可比性。
1.2 方法
1.2.1 对照组 缩宫素联合“8”字缝合法治疗,即:于胎儿娩出后宫体注射10 U 缩宫素注射液(国药准字H31020850,规格:1 mL∶10 U),胎盘剥离后子宫下侧剥离面出现活动性出血给予20 U 缩宫素注射液静脉输注,运用“8”字缝合法间断缝合胎盘剥离面。
1.2.2 研究组 改良B-Lynch 缝合术联合卡前列素氨丁三醇治疗,即:胎儿娩出,胎盘取出后,宫体注射1 mL 卡前列素氨丁三醇 (注册证号H20170146,规格:1 mL∶250 μg),随即采用改良B-Lynch 缝合术缝合。 首先采用“8”字形缝合法进行缝合,然后从腹部切口拖出子宫,双手对子宫进行压迫以达到止血效果。取1 号可吸收线从右侧开始进行缝合, 将膀胱下推,第一进针位置为子宫切口向下2 cm 处,方向由外向内,于切口对侧距离切口2 cm 穿出,经过左侧宫底绕至与左侧切口对侧水平位置的后壁处进针, 穿过宫腔后于第一进针点水平位置的后壁处出针, 沿着子宫后壁到达宫底,以“8”字路径绕至子宫左侧的切口上方2 cm 处进针, 然后于下方距离切口2 cm 处穿出。 缝合子宫下段切口,收紧缝合线并打结,缝合线缠绕两侧子宫动脉并穿过阔韧带无血管区域,于子宫后侧打结。 需要注意的是,在缝合过程中,要保持对子宫施加压力,判断是否存在活动性出血。在止血后,监测患者尿量、生命体征、子宫色泽等,若持续20~30 min 无异常发生,则将子宫切口按常规方式缝合,并于术后给予患者常规抗生素治疗以预防感染。
1.3 观察指标
对两组患者的凝血指标、围术期指标、总有效率及并发症发生情况进行比较。
①凝血指标: 分别于手术结束即刻、 术后24 h抽取患者的静脉血5 mL,进行离心处理,离心半径、转速分别为15 cm、3 000 r/min,离心10 min 后取血清,选取全自动血凝分析仪(型号:CS-5100)、免疫比浊法测定D-二聚体,凝固法测定纤维蛋白原。
②围术期指标: 详细记录患者的术中出血量、止血时间、术后24 h 出血量、下床活动时间、住院时间。
③总有效率:分为显效、有效、无效3 个等级,其中,术后患者的子宫收缩情况获得明显改善,阴道已经停止出血,血压、心率、呼吸频率等生命体征稳定,未发生严重影响患者手术效果的并发症, 则判断为显效;术后患者的子宫收缩有所改善,阴道出血量所有减少,出现并发症但经相关处理后均已改善,生命体征正常,则判断为有效;子宫收缩、阴道出血量无明显变化,生命体征不平稳,且出现严重并发症,则判断为无效。 总有效率为显效率与有效率之和。
④并发症:常见并发症有切口感染、发热、切口疼痛、宫腔粘连,统计两组的并发症发生率。
1.4 统计方法
采用SPSS 22.0 统计学软件分析数据。 符合正态分布的计量资料以(±s)来表示,采用t 检验;计数资料以[n(%)]表示,采用χ2检验,P<0.05 为差异有统计学意义。
2 结果
2.1 两组凝血指标水平比较
研究组手术结束即刻D-二聚体水平 (3.39±0.35)mg/L、纤维蛋白原水平(4.41±0.35)g/L,术后24 h D-二聚体水平 (1.19±0.18)mg/L、 纤维蛋白原水平(3.10±0.28)g/L 均低于对照组, 差异有统计学意义(P<0.05),见表1。
表1 两组手术结束即刻、术后24 h 凝血指标水平比较(±s)Table 1 Comparison of coagulation index levels at the end of surgery and 24 h after surgery between the two groups (±s)

表1 两组手术结束即刻、术后24 h 凝血指标水平比较(±s)Table 1 Comparison of coagulation index levels at the end of surgery and 24 h after surgery between the two groups (±s)
组别D-二聚体(mg/L)手术结束即刻 术后24 h纤维蛋白原(g/L)手术结束即刻 术后24 h研究组(n=41)对照组(n=41)t 值P 值3.39±0.35 4.37±0.42 11.478<0.001 1.19±0.18 2.18±0.22 22.301<0.001 4.41±0.35 5.77±0.39 16.618<0.001 3.10±0.28 4.17±0.34 15.555<0.001
2.2 两组围术期指标水平比较
研究组术中出血量(1 539.63±229.57)mL、术后24 h 出血量(199.04±21.36)mL 少于对照组,止血时间(8.03±0.98)min、下床活动时间(2.11±0.29)d 及住院时间(5.76±0.68)d 短于对照组,差异有统计学意义(P<0.05),见表2。
表2 两组围术期指标水平比较(±s)Table 2 Comparison of perioperative index levels between the two groups (±s)
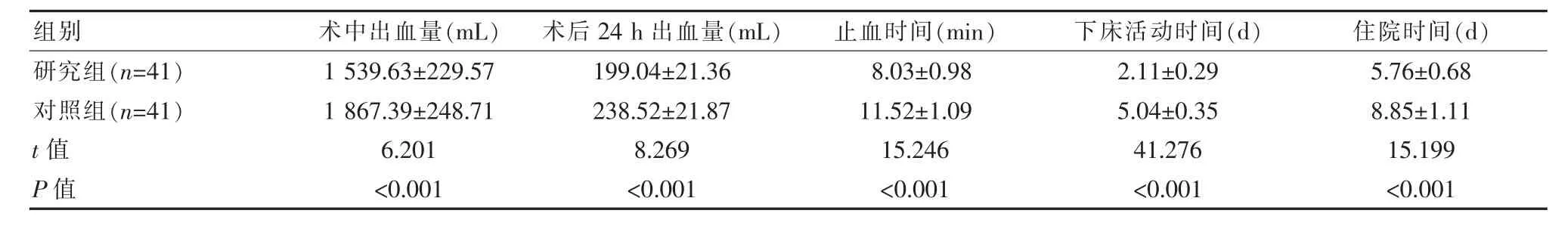
表2 两组围术期指标水平比较(±s)Table 2 Comparison of perioperative index levels between the two groups (±s)
组别研究组(n=41)对照组(n=41)t 值P 值术中出血量(mL)术后24 h 出血量(mL)止血时间(min)下床活动时间(d) 住院时间(d)1 539.63±229.57 1 867.39±248.71 6.201<0.001 199.04±21.36 238.52±21.87 8.269<0.001 8.03±0.98 11.52±1.09 15.246<0.001 2.11±0.29 5.04±0.35 41.276<0.001 5.76±0.68 8.85±1.11 15.199<0.001
2.3 两组术后总有效率比较
研究组术后总有效率97.56%高于对照组的78.05%,差异有统计学意义(P<0.05),见表3。

表3 两组术后总有效率比较[n(%)]Table 3 Comparison of the total effective rate between the two groups after surgery between the two groups[n(%)]
2.4 两组并发症情况比较
研究组的术后并发症总发生率较对照组低(2.44%<19.51%),差异有统计学意义(P<0.05),见表4。
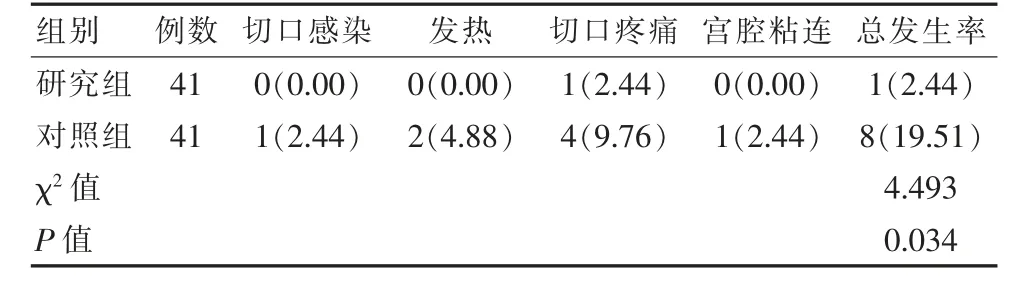
表4 两组术后并发症发生率比较[n(%)]Table 4 Comparison of postoperative complication rates between the two groups [n(%)]
3 讨论
中央性前置胎盘产后出血产妇短时间内可大量出血,会增大白细胞、血小板消耗量,造成机体凝血机制出现异常,引起凝血功能障碍,而前置胎盘位于子宫体下部,这一位置组织薄弱,宫体收缩力不足,子宫血窦闭合困难,即子宫收缩无力,是产后出血发生的主要机制[5-6]。 临床治疗中央性前置胎盘产后出血的难度较大,子宫切除风险较高,且产后出血一旦控制不及时,会导致产妇失血量持续性增加,极易导致休克,严重者甚至出现死亡[7-8]。以往治疗中央性前置胎盘产后出血产妇多选用缩宫素、“8”字缝合术联合治疗, 虽可抑制产后出血, 但缩宫素药效时间较短,对子宫收缩的促进作用不明显,而“8”字缝合术治疗过程中反复进行缝扎极易导致出血量增加,且会增大子宫切除风险[9]。在临床医学者的不断探讨下,目前对中央性前置胎盘产妇使用促进子宫收缩的药物和B-Lynch 缝合术, 在很大程度上减少了子宫切除的概率。
该研究中,研究组术后总有效率97.56%高于对照组78.05%(P<0.05), 提示改良式B-Lynch 缝合术、 卡前列素氨丁三醇联合方案可进一步提升止血效果。卡前列素氨丁三醇可促进子宫平滑肌收缩,而改良式B-Lynch 缝合术可延缓血液外流, 改善凝血功能,二者结合可增强止血效果。改良式B-Lynch 缝合术采用的是类似背带式缝合法,以束缚子宫,并对子宫壁间血管进行挤压,从而达到止血效果,在很大程度上可以为患者保留生育能力,满足其生育需求。改良式B-Lynch 缝合术是在原缝合术的基础上,降低进针点,并增大子宫前壁相邻的进针点间距增大,令子宫的前屈程度明显增加, 便可保障止血的有效性[10]。 在巫燕珊等[11]关于采用改良B-Lynch 缝合联合卡前列素氨丁三醇治疗产后出血的研究中, 联合组总有效率94.44%高于常规组72.22%(P=0.011),与该研究结果一致。
该研究中,研究组术中出血量(1 539.63±229.57)mL、术后24 h 出血量(199.04±21.36)mL 少于对照组,止血时间(8.03±0.98)min、下床活动时间(2.11±0.29)d 及住院时间(5.76±0.68)d 短于对照组(P<0.05),提示改良式B-Lynch 缝合术、卡前列素氨丁三醇联合方案可有效降低产妇出血量, 加速其康复进程, 主要在于卡前列素氨丁三醇可促使肌原纤维收缩与缝隙连接形成,进而增强子宫收缩,使子宫收缩时间得以延长[12-13]。 而改良式B-Lynch 缝合术不仅能够降低出血量, 还有利于子宫收缩之后血窦的关闭,并扩大子宫受压迫范围,促使子宫形成前屈状,二者结合可增强止血效果,促使术后恢复[14]。 改良式B-Lynch 缝合术的基本原理是通过对子宫平滑肌进行机械纵向挤压, 子宫壁的血管被压紧后就会大幅度降低血流速度,同时血管受到局部挤压,血管会形成暂时性血栓,从而发挥止血作用,此外,子宫体被缝线捆压后,子宫呈被动收缩状态,无法反弹到压力状态,最终实现快速止血,使出血量减少,并有利于其术后康复, 有助于患者尽快下床活动和尽早出院[15-16]。该研究中,研究组手术结束即刻D-二聚体水 平(3.39±0.35)mg/L、纤 维 蛋 白 原 水 平(4.41±0.35)g/L,术后24 h D-二聚体水平(1.19±0.18)mg/L、纤维蛋白原水平(3.10±0.28)g/L 均低于对照组(P<0.05),提示改良式B-Lynch 缝合术、卡前列素氨丁三醇联合方案可有效改善产妇凝血功能, 主要在于在药物治疗的基础上联合改良B-Lynch 缝合术对中央性前置胎盘患者的出血情况具有良好控制作用,从而改善机体的凝血功能。 研究组的术后并发症总发生率较对照组低(2.44%<19.51%)(P<0.05),提示该方案的并发症发生率低, 主要在于卡前列素氨丁三醇具备较高的生物活性,且半衰期长,合理控制用药量可有效减少药物不良反应, 且通过有效止血可防止术野模糊,提升缝合精准性[17]。 而改良式BLynch 缝合术不需要于产妇宫腔内留置填塞物,可避免宫腔粘连。 与B-Lynch 缝合术相比, 改良式BLynch 缝合术不需要再次拆除切口,减少了切口区域再次受损的风险,可保持子宫的完整性,并促进子宫张力恢复;原缝合术的缝线从子宫下段前壁绕过宫底直达子宫下段后壁,缝线在子宫表面游离,改良式B-Lynch 缝合术避免了缝线从子宫上滑脱,也避免了子宫复旧过程中缝线形成圈套入其他器官引起梗阻[18];此外,改良式B-Lynch 缝合术是对子宫左右两侧进行缝合并不经过子宫下段,不会令子宫下段、宫颈过于缩窄而出现子宫粘连、宫腔出血等并发症。
综上所述, 改良式B-Lynch 缝合术联合卡前列素氨丁三醇治疗中央性前置胎盘患者产后出血的临床效果显著,可有效改善患者凝血功能,减少出血量及并发症,促使其术后快速恢复。
