健脾祛痰通窍方治疗后循环缺血性眩晕的临床观察
2022-06-09杨明芳武紫晖
黎 辉 杨明芳△ 武紫晖
(1.重庆市北碚区中医院,重庆 400799;2.重庆医药高等专科学校,重庆 404120)
后循环缺血是指椎-基底动脉系统缺血供血不足导致的后循环脑梗死和短暂性脑缺血发作,由其引发的脑梗死约占缺血性脑卒中的20%[1]。后循环缺血性眩晕为中风之先兆,病情可迅速进展,严重者可危及患者生命,其严重影响了患者的生活质量、威胁人们的健康且加重了经济负担。后循环缺血性眩晕有着诸多的危险因素,西医治疗多以抗血小板聚集、稳定斑块等对症治疗措施为主,因其极易反复,需长期使用药物治疗,不仅存在副作用,且易导致患者的依从性不佳,影响药物的原有疗效。该病属于中医学的“眩晕”范畴,诸多研究证实中医药在该病的治疗中发挥着良好作用[2-3]。中医临证需要辨证论治,现有研究表明“痰瘀互结”证型后循环缺血性眩晕较为多见[4-5]。本研究通过对“痰瘀”辨证论治后循环缺血性眩晕的临床疗效及其对脑血流灌注的影响进行观察。现报告如下。
1 资料与方法
1.1 病例选择 诊断标准:西医诊断标准参照《中国后循环缺血的专家共识》[1]的诊断标准拟定;中医诊断标准参照《中医内科学》[6]和《中医内科常见病诊疗指南·中医病证部分》[7]中眩晕病和痰瘀阻窍证的相关内容拟定。纳入标准:同时符合该病的西医诊断标准和中医辨病辨证分型标准;年龄45~80岁;患者或家属知晓治疗方案,并签署知情同意书。排除标准:自纳入后,发现不符合纳入标准者;经头颅CT或MRI提示急性脑出血、小脑梗死、脑干梗死等急性严重的脑血管疾病者;符合纳入标准,但自身合并严重的肝肾功能不全、循环系统疾病等者;颅内占位、颈源性、耳源性等其他病因所致的眩晕者;自身为过敏体质或既往对多种中药成分过敏者;患者或家属依从性差者。剔除标准:研究期间,未按研究方案服用本试验药物及完成相关检查者;因研究资料不全或擅自服用可能对本试验药物造成干扰的治疗该病的药物而影响临床疗效判定者;因研究期间,发生严重不良事件不适宜继续本研究者;研究期间,自行要求退出本研究者。
1.2 临床资料 选取2019年8月至2021年2月于重庆市北碚区中医院脑病一科住院部收治的后循环缺血性眩晕的60例为研究对象,并将其按随机数字表法随机分为对照组与治疗组。对照组女性15例,男性为15例;年龄46~78岁,平均(65.67±8.67)岁;合并症为糖尿病18例,高血压病15例,冠心病3例,吸烟18例,饮酒22例。治疗组女性14例,男性16例;年龄48~79岁,平均(66.78±8.84)岁;合并症为糖尿病19例,高血压病17例,冠心病4例,吸烟18例,饮酒19例。两组临床资料差异无统计学意义(P>0.05)。
1.3 治疗方法 参照《中国后循环缺血的专家共识》[1]的治疗方法。两组患者均给予一般治疗措施,如戒烟戒酒、控制血压、控制血糖等。对照组给予:氟桂利嗪胶囊(北京优华药业,国药准字H20033098)5 mg,每晚1次;阿托伐他汀钙片(辉瑞制药,国药准字H20030120)20 mg,每晚1次;阿司匹林肠溶片(北京太洋药业,国药准字H11020838)0.1 g,每早1次。治疗组在对照组基础上,予以健脾祛痰通窍方:党参15 g,茯苓30 g,甘草10 g,麸炒白术30 g,陈皮15 g,法半夏10 g,当归15 g,红花15 g,川芎15 g,芍药10 g,三七6 g,石菖蒲20 g。该方由本院中药房煎药机进行煎煮,每日3次,每次100 mL,口服。7 d为1个疗程,两组均治疗2个疗程即14 d。
1.4 观察指标 1)两组患者评分量表得分的比较。记录治疗前、治疗第14日两组患者的加利福尼亚大学洛杉矶分校(UCLA)眩晕调查问卷和日常生活能力(ADL)评分量表的情况。眩晕对生活质量影响,取眩晕频率、眩晕症状程度、对日常活动的影响及生活质量的影响。单项计分为1~5分,评分越高表示眩晕症状对生活质量越严重。ADL评分量表测定患者的生活质量,总分为100分,得分越高,生活质量越高。2)中医证候积分的比较。测定和记录治疗前、治疗第14日两组患者的头晕目眩、呕吐痰涎、胸闷恶心、肢体麻木的积分进行分析和评估。采用0~6分计分法,得分越高,则中医证候越严重。3)血脂和血液流变学检测。(1)治疗前、治疗第14日取患者晨起的空腹血各5 mL,测定血脂[总胆固醇(TC)、极低密度脂蛋白(VLDL)、三酰甘油(TAG)]和血液流变学(全血高切黏度、全血低切黏度、血浆黏度、血细胞比容)指标。(2)同型半胱氨酸(Hcy)和超氧化物歧化酶(SOD):治疗前、治疗第14日取患者晨起的空腹血各5 mL,采用酶联免疫吸附法测定Hcy。采用黄嘌呤氧化酶法(按照试剂盒的说明书)进行测定SOD的含量。(3)TCD检测:两组受试者TCD的BA、LVA、RVA三者的平均血流速度和搏动指数的比较,测定方法:采用型号为CBS-IIX2PA的深圳理邦EDAN经颅多普勒血流分析系统进行测定。
1.5 疗效标准 按《中药新药临床研究指导原则》[8]进行评价,计算公式:积分减少=(治疗前积分-治疗后积分)÷治疗前积分×100%,以百分数表示。痊愈:临床症状、体征消失或接近消失,证候积分减少≥85%。显效:临床症状、体征改善显著,60%≤证候积分减少<85%。有效:临床症状、体征均有好转,30%≤证候积分减少<60%。无效:临床症状、体征无改善甚至加重,证候积分减少<30%。
1.6 统计学处理 应用SPSS21.0统计软件。计量资料以(±s)表示,采用t检验;计数资料用百分比表示,采用χ2检验。P<0.05为差异有统计学意义。
2 结果
2.1 两组临床疗效比较 见表1。治疗组总有效率高于对照组(P<0.05)。
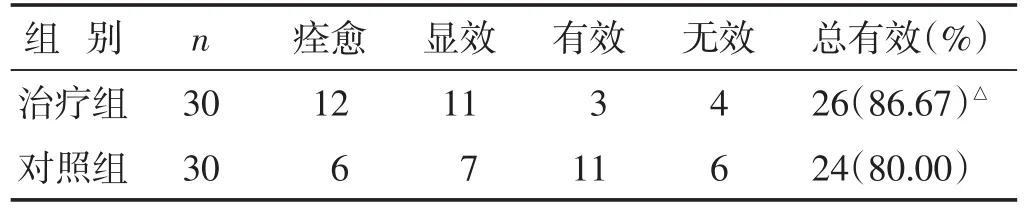
表1 两组临床疗效比较(n)
2.2 两组治疗前后UCLA和ADL评分比较 见表2。治疗后两组UCLA的评分均较治疗前下降(P<0.05),ADL的评分均较治疗前升高(P<0.05),且治疗组治疗后UCLA和ADL评分均优于对照组(P<0.05)。
表2 两组治疗前后UCLA和ADL评分比较(分,±s)

表2 两组治疗前后UCLA和ADL评分比较(分,±s)
注:与本组治疗前比较,∗P<0.05;与对照组治疗后比较,△P<0.05。下同。
组别治疗组(n=30)对照组(n=30)时间治疗前治疗后治疗前治疗后UCLA 14.49±1.69 9.36±2.77*△14.86±1.75 10.70±1.42*ADL 73.13±4.74 82.96±4.02*△74.70±3.86 80.46±4.19*
2.3 两组治疗前后中医证候积分的比较 见表3。治疗后两组在头晕目眩、呕吐痰涎、胸闷恶心、肢体麻木的积分较治疗前均下降(P<0.05),且治疗组均低于对照组(P<0.05)。
表3 两组治疗前后中医证候积分比较(分,±s)
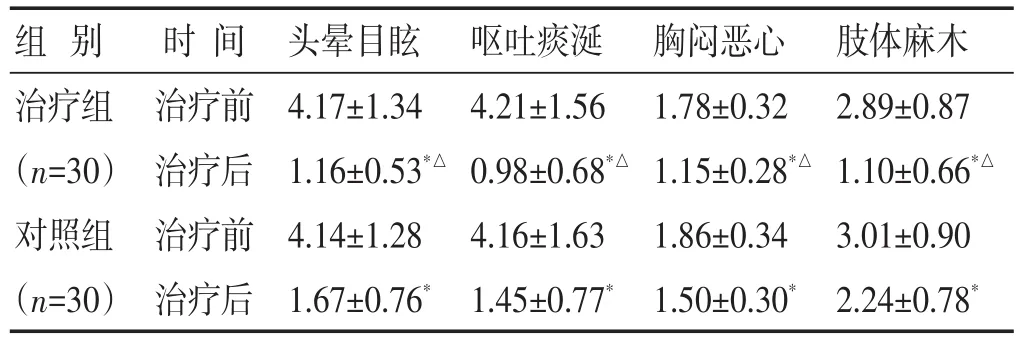
表3 两组治疗前后中医证候积分比较(分,±s)
组别治疗组(n=30)对照组(n=30)时间治疗前治疗后治疗前治疗后头晕目眩4.17±1.34 1.16±0.53*△4.14±1.28 1.67±0.76*呕吐痰涎4.21±1.56 0.98±0.68*△4.16±1.63 1.45±0.77*胸闷恶心1.78±0.32 1.15±0.28*△1.86±0.34 1.50±0.30*肢体麻木2.89±0.87 1.10±0.66*△3.01±0.90 2.24±0.78*
2.4 两组治疗前后血脂水平比较 见表4。治疗后两组TC、TAG、VLDL的水平较治疗前均下降(P<0.05),且治疗组均低于对照组(P<0.05)。
表4 两组治疗前后血脂水平比较(mmol/L,±s)
组别治疗组(n=30)对照组(n=30)时间治疗前治疗后治疗前治疗后TC 5.78±0.68 4.34±0.53*△5.84±0.74 4.92±0.67*TAG 3.45±1.04 2.61±0.87*△3.47±1.10 2.92±0.93*VLDL 2.93±0.37 2.36±0.31*△2.96±0.35 2.51±0.32*
2.5 两组治疗前后血液流变学指标比较 见表5。治疗后两组全血高切、全血低切、血浆黏度水平较治疗前均下降(P<0.05),且治疗组均低于对照组(P<0.05)。
表5 两组治疗前后血液流变学指标比较(±s)

表5 两组治疗前后血液流变学指标比较(±s)
组别治疗组(n=30)对照组(n=30)时间治疗前治疗后治疗前治疗后全血高切(mPa·s)3.87±0.38 3.09±0.26*△3.94±0.36 3.41±0.28*全血低切(mPa·s)17.45±1.56 13.34±1.27*△17.18±1.63 14.56±1.35*血浆黏度(mPa·s)1.78±0.32 1.15±0.28*△1.86±0.34 1.50±0.30*血细胞比容(%)0.60±0.13 0.53±0.13*0.58±0.15 0.54±0.11*
2.6 两组治疗前后Hcy和SOD水平比较 见表6。治疗后两组Hcy水平较治疗前下降(P<0.05),SOD的水平较治疗前升高(P<0.05),且治疗组治疗后Hcy和SOD水平均优于对照组(P<0.05)。
表6 两组治疗前后Hcy和SOD水平比较(±s)

表6 两组治疗前后Hcy和SOD水平比较(±s)
组别治疗组(n=30)对照组(n=30)时间治疗前治疗后治疗前治疗后Hcy(μmol/L)28.62±8.50 18.75±7.17*△29.02±6.84 22.05±6.62*SOD(kU/L)82.45±3.76 109.23±4.01*△83.56±4.53 94.56±4.21*
2.7 两组治疗前后脑血流平均血流速度和搏动指数的比较 见表7,表8。治疗后两组LVA、RVA、BA的平均血流速度较治疗前均升高(P<0.05),且治疗组均高于对照组(P<0.05)。两组LVA、RVA、BA的搏动指数较治疗前均下降(P<0.05),且治疗组均低于对照组(P<0.05)。
表7 两组治疗前后脑血流平均血流速度比较(cm/s,±s)

表7 两组治疗前后脑血流平均血流速度比较(cm/s,±s)
组别治疗组(n=30)对照组(n=30)时间治疗前治疗后治疗前治疗后LVA 35.50±2.65 41.07±2.54*△36.07±2.52 39.12±2.95*RVA 35.37±5.82 41.35±4.94*△34.30±4.01 38.72±6.47*BA 35.95±2.41 39.40±3.46*△35.47±5.87 37.67±4.04*
表8 两组治疗前后搏动指数比较(±s)
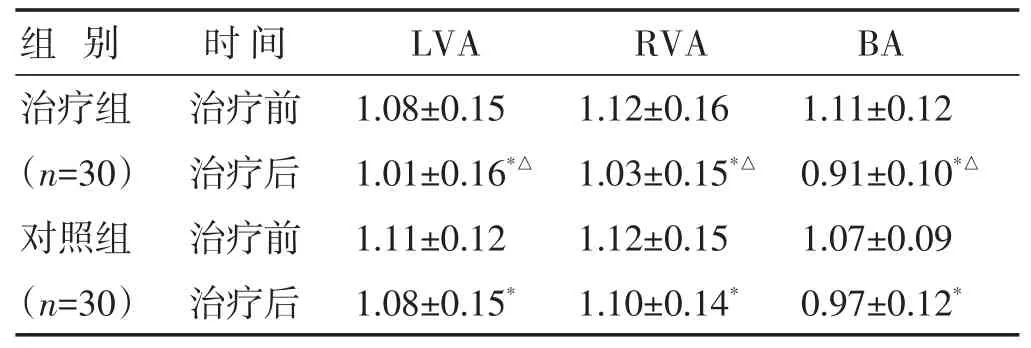
表8 两组治疗前后搏动指数比较(±s)
组别 时间LVA RVA BA治疗组(n=30)对照组(n=30)治疗前治疗后治疗前治疗后1.08±0.15 1.01±0.16*△1.11±0.12 1.08±0.15*1.12±0.16 1.03±0.15*△1.12±0.15 1.10±0.14*1.11±0.12 0.91±0.10*△1.07±0.09 0.97±0.12*
3 讨论
后循环缺血性眩晕是神经内科常见的疾病,西医主要以对症治疗和控制危险因素为主,其治疗周期长,且需要长期的监测,易损脏器的功能,致使患者的依从性更差,故其疗效有限。氟桂利嗪为治疗眩晕的常用的钙通道阻滞剂,可扩张血管,改善循环,但因后循环缺血性眩晕的生理病理系统的复杂性,其疗效亦有限,长期服用可能还导致其他的不良反应如抑郁症等。
后循环缺血性眩晕归属于中医学“眩晕”范畴,其总的病机为本虚标实,痰瘀互结为眩晕常见的证型。笔者认为,痰瘀互结为表象,其实质乃脾土亏虚,气血生成乏源,津血津液推动无力,终成痰瘀互结之证。在发病过程中,脾土亏虚与痰瘀互结相互影响,脾土亏虚致使痰瘀互结,痰瘀互结越甚,可致脾土更为亏虚。本研究选用健脾祛痰通窍方,方中六君子汤以健脾益气治病之本,兼祛痰以治病之标,通窍活血汤加减以活血化瘀化痰。方中以党参健脾益气以治病之本,兼护正气,以避免活血化瘀祛痰之药损伤正气,辅茯苓、炒白术、陈皮、法半夏以加强健脾,重在化痰行气,辅以当归、红花、川芎、赤芍、三七以活血行气通络,佐以石菖蒲加强化痰之功,甘草以健脾益气,调和诸药,全方共奏健脾化痰活血之功,使眩晕之症明显缓解。现代药理研究表明党参可有效修复受损神经元,减轻再灌注损伤,下调血脂水平,降低血液黏度等药理作用[9],茯苓具有抗氧化作用[10],白术具有抗氧化、降血糖等作用[11],当归、三七等药物均具有改善血液循环、抗血小板聚集等药理作用[12-13]。
本研究显示,治疗组的临床总疗效优于对照组,UCLA评分显著低于对照组,且ADL评分明显高于对照组。现有研究证实,Hcy与后循环缺血性眩晕的严重程度有正相关[14]。本研究显示,治疗组可有效降低Hcy的水平。相关研究证实氧化应激、炎症反应与后循环缺血性眩晕的发生有重要的关系[15]。SOD为氧化-抗氧化系统的成员之一,其为一种金属酶,可有效清除氧自由基,保护神经细胞[16]。本研究显示,治疗组可有效改善SOD的水平。动脉粥样硬化是后循环缺血性眩晕的重要的病理基础,血脂的增高尤其是低密度脂蛋白的增高,是动脉粥样硬化形成的重要条件之一,低密度脂蛋白被氧化后形成的氧化低密度脂蛋白可影响血管的舒张和弹性及血管内皮的功能,进而促使动脉粥样硬化的发生发展[17]。本研究显示治疗组的TC、TAG、VLDL的水平均明显低于对照组。血液流变学的异常亦促使后循环缺血性眩晕的发生,本研究结果显示,治疗组的全血高切显著高于对照组,而全血低切、血浆黏度均显著低于对照组。TCD是一种无创评估后循环缺血的血流动力学指标的方法,其对脑血管的狭窄评估有着较高的准确度和敏感度[18-20]。本研究显示治疗组的双侧椎动脉、基底动脉平均血流速度均显著高于对照组,而三者的搏动指数均显著低于对照组。结果表明,从痰瘀论治后循环缺血性眩晕,可有效改善患者临床表现,改善血脂水平,改善血液流变学指标,提高临床总疗效,且安全性高。
