持续小剂量泵注右美托咪定对胸腔镜肺叶切除患者术后苏醒及躁动的影响
2022-06-07刘辉天津市胸科医院麻醉科天津300222
刘辉(天津市胸科医院麻醉科,天津 300222)
胸腔镜下肺叶切除术是在内窥镜基础上,借助胸部3 个小切口完成手术操作的微创手术,具有创伤小、术后恢复快等特点[1]。 术中需应用双腔支气管插管行单肺通气,加之手术创伤等因素,容易造成交感神经兴奋,提高氧化应激反应,增加术后躁动的风险,不利于患者术后恢复[2]。 患者手术中出现躁动会导致低氧血症,出现管道脱落还会引发术后出血,严重的会导致坠床事件发生,影响后期恢复,因此需要在患者麻醉恢复期进行充分镇痛,能够减轻术后缺氧症状,同时减少术后体内分泌物滞留现象,降低术后肺不张及呼吸衰竭发生率。 正确的手术维持麻醉方案可以有效抑制交感神经兴奋,临床在胸部外科手术中常采用丙泊酚、瑞芬太尼与七氟烷,静吸复合麻醉,镇痛、麻醉起效快速、效果明显,但长时间大剂量应用丙泊酚和七氟烷在麻醉诱导维持,苏醒期容易出现苏醒延迟和躁动等不良并发症[3]。 右美托咪定可以作用于脑内蓝斑与α2肾上腺素受体,抑制去甲肾上腺素的分泌,该品诱导的镇静与非快速动眼睡眠相似,同时能有效的减少其他麻醉镇痛药的用量,有利于术后平稳快速唤醒[4]。 本次研究选择行胸腔镜肺叶切除术的患者共92 例,予以分组麻醉维持,旨在探讨右美托咪定的应用价值。 报道如下。
1 资料与方法
1.1 一般资料 选取2019 年11 月至2021 年2 月我院收治并择期行胸腔镜肺叶切除术的92 例患者,采用随机数表法将其分为对照组和观察组各46 例。对照组中男25 例、女21 例;年龄33~77(63.12±5.62)岁; 体重54~72 (59.95±2.14)kg; 手术时间198~259(206.51±12.61)min;美国麻醉医师协会(ASA)分级:Ⅰ级10 例、Ⅱ级25 例、Ⅲ级11 例。 观察组中男24 例、女22 例;年龄33~76(64.06±5.50)岁;体重52~71(59.21±2.85)kg;手术时间190~254(206.02±11.06)min;ASA 分级:Ⅰ级11 例、Ⅱ级26 例、Ⅲ级9 例。两组一般资料比较,无显著差异(P>0.05),具有可比性。
1.2 纳入及排除标准 纳入标准:(1)所有患者均进行腹腔镜肺叶切除手术;(2)意识清醒,自愿签署本研究知情同意书;(3)无研究使用药物的过敏史;(4)临床资料齐全且配合治疗;(5)无以往手术外伤病史。 排除标准:(1)长期酗酒;(2)长期服用镇静催眠药物;(3)存在凝血功能障碍;(4)既往中枢神经疾病史;(5)存在严重心肝肝肾功能不全;(6)具有手术禁忌症状;(7)存在慢性临床疼痛及传染性疾病;(8)存在肺通气功能障碍及胸腔粘连现象;(9)临床胸腔镜手术治疗失败选择开胸手术;(10)自身免疫系统较差耐受性较低。
1.3 方法 两组均常规建立外周静脉通道,严密监测、心电图、动脉血压、血氧饱和度、脑电双频指数(BIS)等,采用相同的麻醉诱导药物:顺式阿曲库铵0.2 mg/kg、舒芬太尼0.5 μg/kg、依托咪酯脂肪乳0.2 mg/kg、丙泊酚2 mg/kg,待BIS 降至40~60 之间并血流动力学稳定后,行双腔支气管插管,并行健侧肺部单肺通气。 对照组给予丙泊酚+瑞芬太尼+七氟烷进行麻醉维持,需要采取间断给药方法使用顺式阿曲库铵,同时保证手术中呼气末二氧化碳分压维持在35~40 mmHg 之间,BIS 维持在40~60 之间,静脉泵注丙泊酚注射液(生产厂家:江苏恒瑞医药股份有限公司,批准文号:国药准字20213604)得普利麻500 mg/50 ml,(阿斯利康公司,批准文号:国药准字H20171275)3~8 mg/kg·h,手术切皮前5 min 需要注射舒芬太尼(生产厂家:宜昌人福药业有限责任公司,批准文号:国药准字H20054172)0.05 μg/kg,静脉泵注瑞芬太尼(生产厂家:江苏恩华药业股份有限公司,批准文号:国药准字H20143314)0.05~1 μg/kg·min,用氧气混合吸入七氟烷(生产厂家:上海恒瑞医药有限公司,批准文号:国药准字H20173007)0.5%~2%,缝皮时需要连接患者自控静脉镇痛泵,手术结束后将患者送往麻醉后恢复室后拔管,在患者清醒后送回病房,自控静脉镇痛泵配方为舒芬太尼2 μg/kg,昂丹司琼(生产厂家:安徽国森药业有限公司,批准文号:国药准字H20066842)20 mg 及生理盐水250 ml,背景量需2 ml/h,每次增加药量2 ml/h,锁定时间不少于20 min。观察组给予右美托咪定+丙泊酚+瑞芬太尼+七氟烷进行麻醉维持,持续泵注右美托咪定(生产厂家: 江苏恒瑞医药股份有限公司,批准文号:国药准字H20130093)0.5 μg/kg·h,其余药物用量参照对照组,并根据BIS 及血流动力学指标调整。
1.4 临床观察指标 (1)记录两组苏醒时间,采用Ricker 镇静-躁动评分表(SAS)评估两组拔管时、拔管后的镇静与躁动状态,该量表共有对恶性刺激无或仅有轻微反应、对躯体刺激有反应等7 项,分值为1~7 分,1 分:不能唤醒;2 分:非常镇静;3 分:镇静;4 分:安静合作;5 分:躁动;6 分:非常躁动;7 分:危险躁动[5]。 (2)采集两组手术前、手术后6 h 的静脉血5 ml,以3 000 r/min 的速度离心15 min,取血清,使用试剂盒测定超氧化物歧化酶(SOD)、丙二醛(MDA)、髓过氧化物酶(MPO)。(3)记录两组麻醉前后血流动力学指标。 包括收缩压,舒张压(患者均采用动态血压监测仪监测在为手术期间血压情况,包括麻醉前,麻醉后。取3 天血压平均值为麻醉前基础血压,采用标准的水银柱血压计进行测量患者的右前臂收缩压以及舒张压,反复测量),心率以及平均动脉压。
1.5 统计学处理 采用SPSS 22.0 统计学软件处理数据。计量资料采用±s 表示,行t 检验,P<0.05 示差异有统计学意义。
2 结果
2.1 两组苏醒时间与拔管时、拔管后的SAS 分值比较 观察组苏醒时间短于对照组,拔管时、拔管后的SAS 分值均低于对照组,差异有统计学意义(P<0.05)。见表1。
表1 两组苏醒时间与拔管时、拔管后的SAS 分值比较(±s)

表1 两组苏醒时间与拔管时、拔管后的SAS 分值比较(±s)
注:与同组拔管时比较,*:P<0.05。
SAS(分)拔管时 拔管后对照组观察组组别 n 苏醒时间(min)4.12±0.36*3.74±0.32*3.945 0.001 46 46 t P 11.14±1.56 9.39±1.18 4.473 0.001 5.42±0.45 4.97±0.42 3.655 0.001
2.2 两组手术前后应激指标水平比较 两组手术前的SOD、MDA、MPO 水平比较,差异无统计学意义(P>0.05);手术后,观察组SOD 水平高于对照组,MDA、MPO 水平低于对照组,差异有统计学意义(P<0.05)。见表2。
表2 两组干预前后手术应激指标比较(±s)
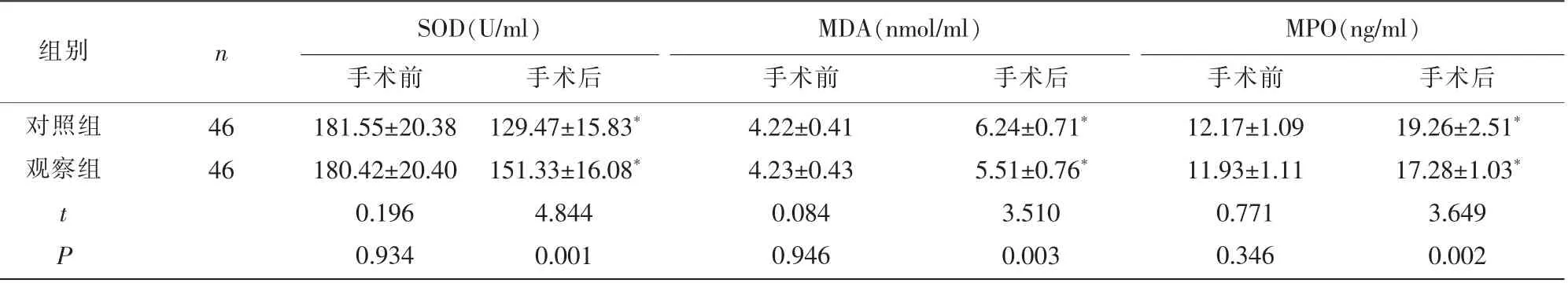
表2 两组干预前后手术应激指标比较(±s)
注:与同组手术前比较,*:P<0.05。
组别 n SOD(U/ml) MDA(nmol/ml) MPO(ng/ml)手术前 手术后 手术前 手术后 手术前 手术后对照组观察组19.26±2.51*17.28±1.03*3.649 0.002 46 46 tP 181.55±20.38 180.42±20.40 0.196 0.934 129.47±15.83*151.33±16.08*4.844 0.001 4.22±0.41 4.23±0.43 0.084 0.946 6.24±0.71*5.51±0.76*3.510 0.003 12.17±1.09 11.93±1.11 0.771 0.346
2.3 两组手术前后血流动力学指标比较 手术前,两组患者血流动力学指标比较,差异无统计学意义(P>0.05);手术后,观察组患者收缩压,舒张压,心率以及平均动脉压均低于对照组,差异有统计学意义(P<0.05)。 见表3。
表3 两组患者麻醉前后血流动力学指标比较(±s)

表3 两组患者麻醉前后血流动力学指标比较(±s)
收缩压(mmHg) 舒张压(mmHg) 心率(次/min) 平均动脉压(mmHg)手术前 手术后 手术前 手术后 手术前 手术后 手术前 手术后对照组观察组组别 n 46 46 t P 125.32±2.61 126.21±1.02 0.264 0.785 118.51±1.06 110.23±1.02 2.145 0.003 70.05±1.62 70.21±1.02 0.315 0.715 83.21±1.02 78.62±2.32 2.612 0.003 73.62±2.15 73.21±1.02 0.395 0.651 95.11±1.02 70.52±2.01 3.512 0.002 119.32±2.31 119.23±2.26 0.512 0.512 100.21±1.51 82.11±1.02 5.215 0.001
3 讨论
胸腔镜肺叶切除手术在治疗过程中,采用双腔支气管实施肺隔离技术,有效实现单肺通气,但在治疗过程中,双腔支气管由于管径较大,会对患者气管造成较大刺激,插管中提高应激反应,而拔管过程中由于麻醉方式不同会受到一定限制,诱发通气血流比值失调及肺泡上皮细胞损伤等,间接出现肺间质和肺泡水肿现象,临床还会表现为低氧血症和呼吸窘迫症状。因此,临床采取针对性措施避免不良反应出现。 外科手术后出现躁动是患者在麻醉苏醒期较为常见现象,老年患者发病率更高,躁动期患者会出现血压增高,心率加快等不良现象,严重的还会增加临床疼痛及精神错乱。基于此,手术中采用哪种麻醉方案以预防术后躁动、减轻应激反应成为胸外科手术的关键[6]。 本研究结果显示,观察组苏醒时间较对照组短,拔管时、拔管后的SAS 分值均低于对照组(P<0.05),这表示持续小剂量泵注右美托咪定可以缩短胸腔镜肺叶切除患者术后苏醒时间,还可以减小其产生躁动的风险。 右美托嘧啶属于高选择性肾上腺素受体激动剂,能够激动肾上腺素受体,从而产生模拟睡眠状态的镇静效果,还能有效刺激脊髓或脊髓上甚至外周部位的肾上腺素受体,从而产生镇痛作用,还能抑制去甲肾上腺素释放,降低应激反应。 但右美托咪定的镇痛效果呈剂量依赖性,以持续小剂量泵注有助于术后唤醒[7]。 若临床使用大剂量输注,会引发患者低血压或心率过缓,针对老年患者,泵注负荷量右美托咪定能够导致心率剧烈波动,产生不良影响。 右美托咪定可作用于中枢蓝斑中的α2A 受体,发挥镇静催眠、抗交感活性的作用,还可调节伤害性神经递质,增加迷走神经活性,提高麻醉镇静效果,减少拔管躁动[8]。 本研究结果显示,手术后,观察组SOD 水平高于对照组,MDA、MPO 水平低于对照组(P<0.05),这表明持续小剂量泵注右美托咪定能减轻机体氧化应激反应,其原因分析如下。大多患者会因机体损伤、麻醉药物等出现免疫功能紊乱,体内产生大量氧化中间产物[9]。 本研究中,手术后,观察组患者收缩压,舒张压,心率以及平均动脉压均低于对照组,差异有统计学意义(P<0.05),说明持续小剂量泵注右美托咪定可以改善血流动力学,降低血压。右美托咪定具有器官保护、稳定血流动力学等作用,可以诱导自主神经调节促进心肌细胞的氧供需平衡,能改善免疫功能失调,有利于免疫系统恢复,平衡机体内氧化与抗氧化作用,故可减轻氧化应激反应[10]。
综上所述,持续小剂量泵注右美托咪定应用于胸腔镜肺叶切除术中,可以缩短患者术后苏醒时间,减小其产生躁动的风险,减轻机体氧化应激反应,改善血流动力学指标,降低血压。
