重症医学科有创机械通气患者发生高氧血症的危险因素及早期预警模型
2022-06-01李晓婕吴喆俞一琴邓佩瑛杨翃
李晓婕, 吴喆, 俞一琴, 邓佩瑛, 杨翃
南方医科大学第三附属医院重症医学科(广东广州 510630)
氧疗是危重症患者主要的治疗手段之一,但不适当的氧疗可能会导致高氧血症。高氧血症通过产生活性氧和过氧化可导致肺泡萎陷和肺损伤、破坏呼吸道微生态、影响心脑局部灌注及导致弥漫性缺血[1-4],从而对危重症患者造成危害[5]。研究表明,高氧血症与医院死亡率、ICU死亡率增加有关[6-9],是呼吸机相关性肺炎的独立危险因素[10]。尽管如此,对危重症患者应该如何正确地实施氧疗尚无统一规范,临床医务人员也倾向于为患者提供更多的氧气。为了解重症患者高氧血症的现状及相关因素,进一步规范重症患者的氧疗措施,我们对ICU有创机械通气患者进行了回顾性队列研究,分析高氧血症患者与非高氧血症患者临床特征的异同,探讨有创机械通气患者高氧血症的影响因素并建立预测模型。
1 资料与方法
1.1 一般资料 回顾性收集2020年1月至2021年3月期间在南方医科大学第三附属医院中心ICU接受有创机械通气的患者。纳入标准:年龄>18岁;有创机械通气时间>24 h。排除标准:治疗性低温;心肺复苏期间;进行体外膜肺氧合(ECMO)治疗;不接受积极治疗的患者;临床数据不完整。满足以上任意1条排除标准则被排除。本研究符合医学伦理学标准,经南方医科大学第三附属医院医学伦理委员会批准(2021-012-003)。
1.2 方法 连续观察患者机械通气72 h,记录患者机械通气开始后4个时间点的临床特征:机械通气开始后(T1)、机械通气24 h(T2)、机械通气48 h(T3)和机械通气72 h(T4)。若患者机械通气不足48 h,则记录T1、T2,若机械通气不足72 h则记录T1、T2、T3。高氧血症定义为动脉氧分压(PaO2)≥120 mmHg。根据患者机械通气72 h内最高PaO2将患者分为高氧血症组(最高PaO2≥120 mmHg)和非高氧血症组(最高PaO2<120 mmHg)。
1.3 观察指标 基本人口统计学特征包括:性别、年龄、体质指数(BMI)、急性生理与慢性健康评分(APACHE Ⅱ评分)、序贯器官衰竭评分(SOFA评分)、慢性合并疾病(慢性阻塞性肺疾病、慢性心功能不全、慢性肾功能不全)、收治原因及途径、机械通气的原因;动脉血气分析指标包括:酸碱度(pH)、PaO2、二氧化碳分压(PaCO2)、氧合指数;呼吸机通气参数包括:氧浓度(FiO2)、呼吸机模式、呼气末正压(PEEP);循环状况指标:乳酸值;化验指标包括:血红蛋白(Hb)、总胆红素。
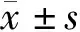
2 结果
2.1 一般资料及患者基础临床特点 本研究共纳入147例有创机械通气患者,收集动脉血气分析结果528项。其中男104例(70.7%),中位年龄63(51,76)岁,中位BMI为23.0(21.3,26.1)kg/m2,APACHE Ⅱ评分和SOFA评分分别为19(12,25)分和8(5,11)分,急诊途径收治的患者48例(32.7%),外科患者71例(48.3%),有慢性合并症患者36例(24.5%)。147例患者中高氧血症组94例,非高氧血症组53例,发生高氧血症患者占ICU有创机械通气患者的63.9%。高氧血症组与非高氧血症组在年龄、性别、BMI、APACHEⅡ评分、收治途径、慢性合并症方面差异无统计学(P>0.05),见表1。高氧血症组SOFA评分低于非高氧血症组,高氧血症组中因内科疾患转入、因肺部病变上机患者多于非高氧血症组,因意识状态改变上机患者少于非高氧血症组,差异均有统计学意义(P<0.05),见表1。
表1 两组患者基线及临床特征比较 M(P25,P75)
2.2 血气分析 在4个时间点(T1~T4),PaO2分别为96(78,131)、102(85,127)、109(86,132)和102(87,122)mmHg。高氧血症在4个时间点的发生率分别为T1 27.2%,T2 32.7%,T3 35.9%,T4 29.2%,在T3时间点(机械通气48 h)高氧血症发生率最高。在T2时间点(机械通气24 h),高氧血症组pH、PaO2、氧合指数均高于非高氧血症组(P<0.05),见表1。
2.3 呼吸机参数 在4个时间点(T1~T4),呼吸机氧浓度分别为40(35,50)%,35(30,45)%,35(30,40)%,35(30,40)%。在T2时间点,高氧血症组与非高氧血症组在FiO2与PEEP方面差异无统计学意义(P>0.05),见表1。使用CPAP通气模式的患者高氧血症的发生率较低,使用SIMV通气模式的患者高氧血症的发生率较高,差异有统计学意义(P<0.05),见表1。
2.4 循环状况 高氧血症组乳酸值低于非高氧血症组,差异有统计学意义(P=0.024),见表1。
2.5 化验指标 高氧血症组Hb高于非高氧血症组,差异有统计学意义(P=0.034)。高氧血症组总胆红素与非高氧血症组比较差异无统计学意义(P=0.422),见表1。
2.6 高氧血症危险因素分析 结合单因素分析及指标特点,以是否发生高氧血症为因变量(Y),年龄、APACHEⅡ评分、SOFA评分、因内科疾患转入、因肺部病变上机、因意识状态改变上机、乳酸、Hb为自变量(X),行二元logistic回归分析。结果显示发生高氧血症的独立危险因素见表2。回归模型Y=3.414-0.037×年龄-0.145×SOFA+1.679×内科患者-1.503×因意识状态改变上机。模型系数行Omnibus检验,2=32.288,P<0.01。

表2 有创机械通气患者发生高氧血症的独立危险因素
2.7 预测模型的ROC曲线分析 预测模型的曲线下面积(AUC)为0.766,95%CI:0.686~0.846(P<0.01),提示预测模型的区分能力较好,见图1。
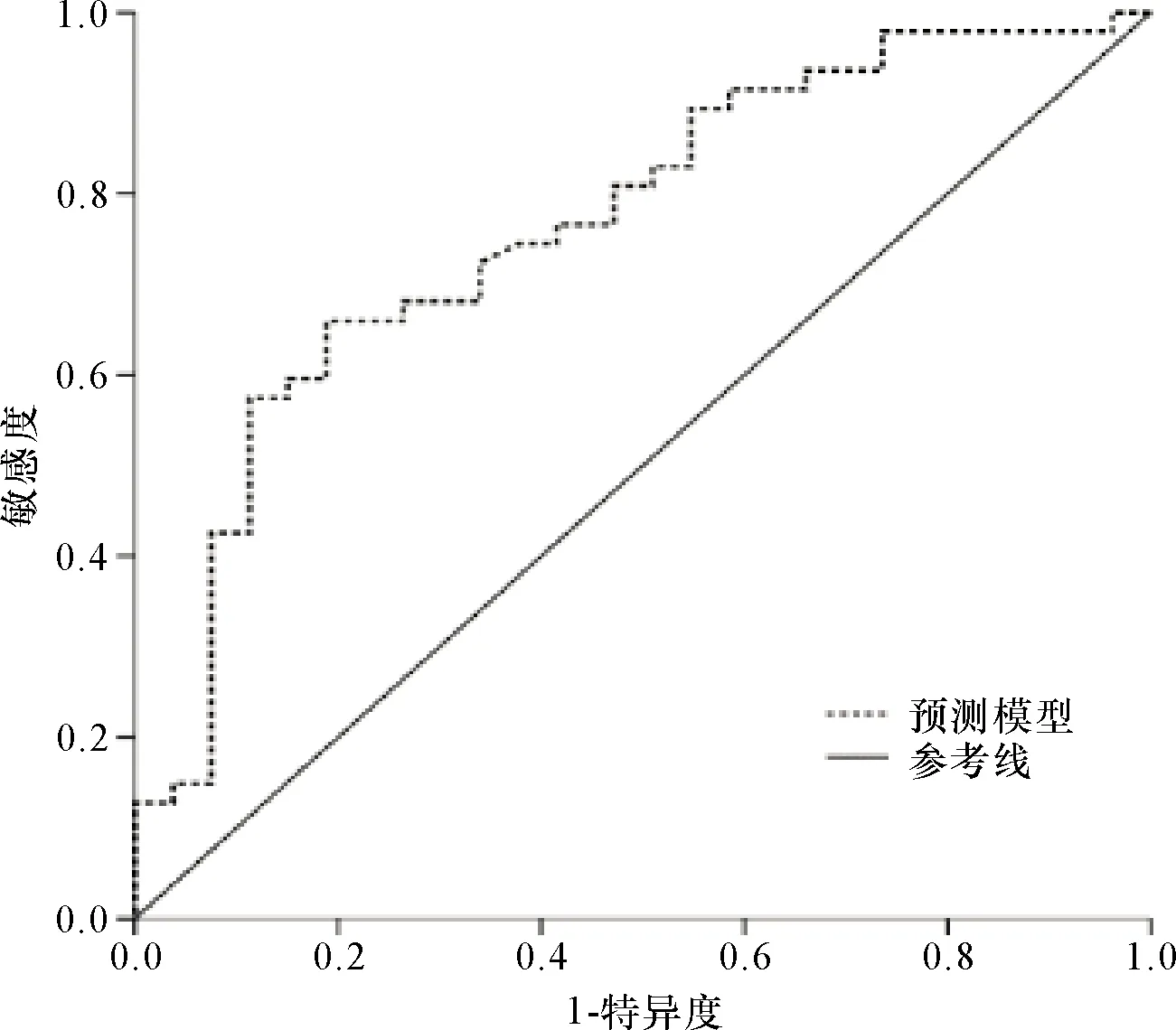
图1 回归模型预测ICU有创机械通气患者发生高氧血症的ROC曲线
3 讨论
近些年来高氧血症对成人危重症患者造成的危害已经引起了关注[11-12],目前的证据表明,高氧与心脏骤停、中风、创伤性脑损伤以及脓毒症后死亡率增加之间存在关联[13]。在本研究中,我们调查分析了ICU有创机械通气患者高氧血症的现状及导致高氧血症的因素。相较于先前危重患者高氧血症的危险因素分析研究[14],本研究纳入了有创机械通气>24 h的的患者,研究人群进一步扩大,并引入了更多的临床特征指标,包括是否存在慢性合并症、机械通气参数设置(FiO2、PEEP及呼吸机模式)、化验指标(Hb、胆红素),并且建立了预警模型。本研究结果显示,机械通气72 h内发生高氧血症的患者占ICU有创机械通气患者的63.9%。随着机械通气时间的延长,尽管FiO2及PEEP差异无统计学意义,但高氧血症的发生率增加,在机械通气48 h高氧血症的发生率最高(达35.9%),可能与机械通气及其他措施的应用使得患者的氧合改善有关,这提示在机械通气的早期应该关注患者氧合状况,进一步滴定机械通气水平以避免高氧血症的发生。
本研究中年轻患者高氧血症发生率较高,且SOFA评分较低,可能与此类患者基础肺功能较好,病情相对较轻有关,与Itagaki等[14]的研究结果相似。Logistic回归显示因内科疾患转入的患者也是高氧血症的独立危险因素,内科患者发生高氧血症的风险增加5倍以上,这些患者往往存在慢性合并症,机械通气时间相对较长,高氧血症发生率增加。
临床医生常常通过调整呼吸机模式、FiO2和PEEP来改善机械通气患者的氧合,因此通气参数的设置可能会直接影响氧疗的效果。已经有研究显示手术过程中使用高 FiO2通气导致高氧可能对患者产生不良影响[15-16]。对新生儿的研究也表明FiO2调节不当与过高的SpO2有关[17],并可导致与氧化应激相关的肺、中枢神经系统、视网膜、红细胞及全身组织损伤[18]。本研究虽未发现FiO2与高氧血症相关,但观察到高氧血症组使用高FiO2(FiO2≥50%)的比例更高。本研究还发现,使用CPAP通气模式的患者其高氧血症的发生率低于使用SIMV或A/C模式的患者。事实上,临床医生在选择呼吸机模式时,往往需要综合考虑患者自主呼吸触发能力、肺顺应性等因素,因此肺内疾病和肺外疾病都会影响模式选择,例如中枢神经病变患者整体病情较重(SOFA评分高),呼吸驱动差,因此需要使用含有控制通气的模式(如SIMV)。另一方面,能够使用CPAP模式的患者往往肺内病变较轻或处于疾病的恢复期,呼吸驱动正常,吸气流速由患者自身调节,相对来说不易出现呼吸参数匹配过高的问题。因此,不同呼吸模式的选择归根结底是由患者病情决定的。Gie等[19]对早产兔幼崽的研究结果显示每天间歇性CPAP可限制与高氧相关的肺功能下降,并减弱肺动脉和呼吸道上皮的结构变化,因此认为间歇性CPAP可限制高氧血症引起的兔支气管肺发育不良模型的肺损伤。Macfarlane等[20]研究发现CPAP对高氧血症诱导的气道炎性反应有保护作用。CPAP模式是否有高氧血症的保护作用,还有待进一步研究,但可能提示在病情允许的情况下应进一步优化患者的通气模式。
当然,本研究存在一定的局限性:(1)为单中心、回顾性研究;(2)纳入患者有限;(3)只连续观察机械通气72 h的血气分析,未能观察高氧血症的持续时间;(4)评估了机械通气后24 h高氧血症患者的临床特征和相关因素,这个时间点并不能完全代表患者的整个病程;(5)未能收集其他临床干预指标,如液体累积量、血液净化等。因此,需进一步进行前瞻性研究,扩大涉及人群及数量,延长观察时间,并结合血液净化等干预指标进行验证,为避免高氧血症提供更全面的指导意见。
机械通气是危重患者重要的的氧疗措施之一,当患者年轻、SOFA评分较低、罹患内科疾病时,应警惕高氧血症的发生。机械通气治疗过程中应严密监测PaO2,动态滴定通气水平,病情允许的情况下应进一步优化患者的通气设置。
利益相关声明:所有作者均声明不存在利益冲突。
作者贡献说明:李晓婕:研究设计及实施、统计分析、论文起草及修订,吴喆:研究实施、采集整理数据、统计分析,俞一琴:研究实施、采集整理数据、整理文献,邓佩瑛:研究实施、采集整理数据,杨翃:研究选题、论文修订及终审。
