赵荣春名老中医治疗糖尿病肾病经验*
2022-06-01钟黎黎赵荣春
钟黎黎 赵荣春
赵荣春是鞍山市名中医。从事临床工作50余年。熟读中医经典,潜心研究,学验俱丰,通过望、闻、问、切进行辨证论治。配伍中药内外治法,做到病有万变,治各有方,方有万变,药达病根。临床经验不胜枚举,用药精当,疗效显著,造福无数患者。笔者亲聆教悔,颇受教义。现仅对糖尿病肾病中医药联合西医基础治疗及单纯西医基础治疗进行对照总结。前者可有效降低糖尿病肾病Ⅳ期肌酐值,尿素氮值,减少尿蛋白量,空腹血糖,糖化血红蛋白及临床症状,延缓肾功能恶化的进展。现报告如下。
1 资料与方法
1.1 一般资料采用随机平行对照方法,在海城市中医院内六科选取2017年5月—2018年5月的糖尿病肾病Ⅳ期门诊或住院患者60例。按就诊顺序号方法随机分2组,2组基本资料及临床特征有均衡性(P>0.05)。见表1。
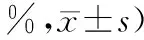
表1 2组糖尿病肾病患者基本资料及临床特征比较 (例,
1.2 伦理审查遵照《赫尔辛基宣言》及《涉及人的生物医学研究伦理审查办法(试行)》[1]。方案获得海城市中医院伦理委员会批准并全过程跟踪。
1.3 纳入与排除标准纳入标准:①年龄40~70岁;②糖尿病病史10~30年;③诊断标准参照《糖尿病及其并发病防治手册》[2]确诊为糖尿病肾病。④知情同意,签署知情同意书。排出标准:①合并其他严重并发症,疾病危笃或疾病末期;②已接受相关治疗并可能影响观测指标;③伴有可能影响效应观测,判断或其他生理病理状况。
1.4 退出标准①不符合纳入标准或者纳入错误;②未按规定治疗,无法判定疗效;③治疗中出现意外事件而不能坚持;④治疗过程中出现严重并发症,如高钾血症、急性肾衰竭等;⑤使用影响药效药物退出/脱落病例,按照退出/脱落时疗效,纳入疗效判定。
1.5 治疗方法对照组予以西医基础治疗。包括糖尿病健康教育、低盐低脂优质蛋白糖尿病饮食、定时定量进餐;戒烟酒、浓茶及咖啡;适当运动、药物控制血糖(包括口服降糖药物及注射胰岛素);管理血压等。治疗组在西医治疗基础上,予以辨证中药汤剂口服,中医生活调摄治疗。①中药汤剂口服。以补肾祛浊为基础,常用药物有黄芪、熟地黄、红参、山药、大黄、牡蛎等。再根据气血阴阳辨证,瘀痰湿浊病理特点,随证调整药物剂量及加减。女贞子、墨旱莲滋肾阴。常以淫羊藿、巴戟天等助阳化阴,即“阳中求阴”之意。《本草纲目》: “淫羊藿,性温不寒,能益精气,真阳不足者宜之”。《神农本草经》载其可“利小便,益气力”。阴虚有热加生地黄、黄柏、知母等。黄柏味苦,性寒,清热燥湿、泻火存阴,朱震亨: “黄檗,走至阴,有泻火补阴之功,非阴中之火,不可用也。得知母滋阴降火……”。有瘀血者加益母草,赤芍、丹参、川芎等。益母草,辛苦,微寒,《本草求真》谓:“消水行血,去瘀生新”,为治疗“水瘀互结”要药。若瘀象重加水蛭,全蝎搜剔血络瘀滞。《医学衷中参西录》曰:“凡破血之药,多伤气分,惟水蛭味咸专入血分,于气分丝毫无损,而瘀血默消于无形,真良药也”。痰湿水饮重加泽泻、猪苓、茯苓等。泽泻在《药品化义》有载:“因能利水道,令邪水去,则真水得养,故消渴能止。又能除湿热,通淋沥,分消痞满,透三焦蓄热停水,此为利水第一良品”。另外,诸方喜用甘草一味以调和药性并护胃气。②中医生活调摄。包括节制房事,保持情志平和,勿急躁,起居有常,劳逸结合。另外,对患者进行体质辨识,个体化提供不同的食疗方案。《素问·生气通天论》所云:“北方黑色,入通于肾,开窍于二阴,藏精于肾,故病在谿”。肾虚建议平时多食黑色食物,如黑木耳、黑米等。脾虚多食小米,薏苡仁、山药、花生米等。心血虚加红豆、红枣、百合。偏寒多食姜等。
1.6 观察指标①患者自觉症状。如神疲乏力,烦渴多饮,心悸失眠,恶心呕吐,饮食二便等变化及舌脉,血压情况。②实验室检查。12周复查肾功,空腹血糖,糖化血红蛋白,24 h尿蛋白定量等。③临床疗效。显效: 临床症状消失; 24 h尿蛋白定量降至正常或下降 1/2 以上,血糖、糖化血红蛋白下降 1/3 或恢复正常,肌酐、尿素氮正常。有效: 临床症状较治疗前好转; 24 h尿蛋白定量、血糖、糖化血红蛋白有所下降,但不足显效标准,肌酐、尿素氮指标正常。无效: 临床症状未改善或恶化; 实验室指标无变化或升高。
2 结果
2.1 病例退出与脱落观察期间无退出病例,无脱落病例。
2.2 临床疗效连续治疗12周,治疗组总有效率86.11%,对照组总有效率62.50%,治疗组优于对照组(P<0.05)。见表2。

表2 2组糖尿病肾病患者临床疗效比较 (例,%)
2.3 临床症状改善2组治疗前组间中医症状例数比较有均衡性(P>0.05)。组内比较心烦失眠及皮肤瘙痒症状有明显效果(P<0.01)。对照组恶心呕吐、皮肤瘙痒、心烦失眠无明显改善。治疗组5种症状均有明显改善(P<0.01)。治疗后组间比较口渴多饮症状对照组改善不明显(P>0.05)。神疲乏力、恶心呕吐、皮肤瘙痒、心烦失眠治疗组改善明显(P<0.01,P<0.05)。见表3。

表3 2组糖尿病肾病患者临床症状改善情况比较 (分,
2.4 化验检查2组治疗前化验指标组间比较有均衡性(P>0.05)。组内比较除对照组肌酐值以外其他指标均有明显效果(P<0.01)。治疗后组间比较血糖及糖化血红蛋白差异无统计学意义(P>0.05)。肌酐、尿素氮、24 h尿蛋白定量下降明显(P<0.01)。见表4。

表4 2组糖尿病肾病患者生化检查结果比较 (例,
2.5 不良反应在观察过程中无明显不良反应。
3 讨论
糖尿病肾病(Diabetic nephropathy,DN)是糖尿病常见的微血管并发症[3]。糖尿病肾病的发病机制复杂,迄今尚未完全清楚,目前普遍认为由高血糖通过非酶途径产生的晚期糖基化中末产物的积聚、激活蛋白酶C、多元醇通路和氧化应激的加速、血管活性物质及细胞因子(转化生长因子、血管内皮生长因子、肿瘤坏死因子α等)的激活、激肽释放酶-激肽系统作用等因素引起组织损伤,各因素间又相互影响和血流动力的途径导致肾损伤的主要原因[4]。临床以不同程度的蛋白尿为主要表现,随着病情进展出现不可逆性肾功能损害,最终导致终末期肾脏病,且目前成为中国慢性肾脏病的主要病因[5]。目前西医治疗糖尿病肾病的标准手段包括严格的控制血压及血糖。然而这些治疗并不能有效地延缓糖尿病肾病进展,随着对糖尿病肾病发生发展过程中分子机制的认识,出现了一系列治疗糖尿病肾病的新药物,例如甲基多巴索隆,维生素D受体激活剂,钠-葡萄糖共转运体2抑制剂,选择性内皮素受体激拮抗剂,选择性C-C趋化因子受体2拮抗剂等,然而仅有一小部分在临床试验中证实有效[6]。糖尿病中医早有认识,消瘅病名在《黄帝内经》中共出现10余次,约散在于6篇[7]。在中医古籍中未见糖尿病肾病中医病名,对糖尿病出现的水肿、尿少、蛋白尿、恶心气短等有所认识,散在“水肿”“水气病”“胀满”“肾浊”“关格”等。现代医家较为统一把“消渴肾病”作为糖尿病肾病的统一中医病名[8]。糖尿病日久及肾。病位主要在肾,病程迁延可涉及肝、脾(胃)、肺及心等。病性本虚标实,痰、湿、热、瘀、燥等为其标,常虚实夹杂之证[9]。《论治要诀》中云:“三消久而小便不臭,仅作甜气,在溺中滚涌,更有浮溺如猪脂,此精不禁,真元竭矣”。糖尿病肾病特点尿中流失蛋白,中医认为蛋白为精微物质。赵荣春老师在治疗始终不忘固摄精微物质。赵荣春老师常用黄芪温补肺脾肾之气,以复清气之升、脾气之运、肺气之通调、肾元之气化与固摄; 研究表明[10],黄芪能提高机体免疫力,能够减少尿蛋白,具有利尿消肿作用; 同时黄芪还可延缓肾脏组织的纤维化、硬化过程,对糖尿病肾病发展有一定的预防及治疗作用。红参滋补元气。山萸肉、山药滋补肝肾以涩精。熟地黄,性甘,味温,为养血补虚要药,《药品化义》述其: “滋补真阴,封填骨髓,为圣药也”。《本草纲目》曰: “填骨髓,长肌肉,生精血,补五脏、内伤不足”。大黄具有泻下攻积、清热解毒、泻火凉血、化瘀通络之功。试验证实大黄可降低肌酐、尿素氮、血脂水平,减少尿蛋白,改善胰岛素抵抗,延缓肾衰竭进展[11]。另外,还有学者发现大黄主要药物成分为蒽醌类衍生物,如大黄素,大黄酚,大黄酸等等,可抑制体内蛋白质的分解作用,而减少肌酐、尿素氮水平[12]。牡蛎益肾气以缩尿固精。糖尿病肾病是一个进展性、肾小球逐渐硬化的慢性迁延过程。正如叶天士所云:“经年宿病,病必在络”“初病气结在经,久则血伤入络”。湿 热、燥、瘀等标实胶着于肾络,日久亦能化火、生瘀、伤津而加重肾络损。病势缠绵,病情复杂。赵荣荣老师认为其临床表现常为多种病理因素夹杂而致,在具体病例中是以某种病理因素为主,辨病辨证,相互结合。临床上常根据患者具体情况,灵活辨证施治。
糖尿病肾病病机复杂,各家论述不一,赵荣春老师以经典理论为指导,吸前辈医家之长,但不囿于一家之见,临证圆机活法,辨证治疗糖尿病肾病缓急有序,标本分明,思路清晰。处方千变万化,又一应贯之。其中不乏精妙,又有法可循,准确把握疾病的病因病机。西医合理配合降血糖,降血压药物及其他疗法,中医在整体观念的指导下,重视脏腑辨证,以补肾泄浊为治疗法则,扶正祛邪、虚实兼顾、标本兼治,攻补兼施。从而改善了糖尿病肾病患者临床症状,大大延缓了患者肾功能恶化,提高了患者的生活质量。
