康复期情境式交往训练对双相情感障碍患者的影响
2022-05-31徐丽缄郭赛玲张婷高镇松
徐丽缄 郭赛玲 张婷 高镇松
双相情感障碍又称躁郁症,是一组在病程不同时期先后或同时出现的不同程度的狂躁及抑郁发作的精神类疾病[1]。临床治疗结果显示,双相情感障碍患者的治疗会经过由不稳定到稳定的变化过程,最终到达稳定期后,患者此时的自我效能感较低,回归社会意愿较弱。而目前主要的治疗方式仍为药物治疗,但仅能改善患者部分认知功能障碍问题,暂时仅靠药物尚无法达到完全治愈的最终目的,所以需结合心理干预。越来越多的研究人员认为,情境式交往训练是通过呈现生活所需的沟通交流场景,与患者共同探讨人际交往策略的训练方式[2]。本研究对康复期双相情感障碍患者实施情境式交往训练,评价其对自我效能和社会功能的改善作用,现报道如下。
1 资料与方法
1.1 一般资料
以2018年1月至2019年12月汕头市第四人民医院收治的160例双相情感障碍患者经急性期治疗后病情稳定进入康复期作为研究对象,纳入标准:(1)符合《中国精神障碍分类与诊断标准(第3版)CCMD-3》[3]双相情感障碍的诊断标准;(2)经过药物治疗后,病情稳定进入康复维持治疗阶段;(3)年龄18~55岁;(4)患者或其亲属对本次研究知情并签署知情同意书。排除标准:(1)合并躯体疾病或脑器质性疾病者;(2)不配合相关检查者;(3)无法完成本研究者;(4)不同意本研究者。按住院号先后顺序分为研究组和对照组,每组各80例。其中,研究组2例中途要求退出、1例不配合完成检查,共脱落3例,实际完成77例;对照组3例中途要求退出、1例实施过程中合并冠心病、2例不配合完成检查,共脱落6例,实际完成74例,两组的脱落率比较,差异无统计学意义(P>0.05)。研究组77例中,男41例,女36例,年龄18~54岁,平均(28.6±4.3)岁,病程1~14年,平均(4.51±3.52)年,受教育年限7~16年,平均(11.27±2.49)年,双相躁狂46例,双相抑郁31例;对照组74例中,男43例,女31例,年龄18~55岁,平均(29.56±3.35)岁,病程1~14年,平均(3.68±2.81)年,受教育年限7~15年,平均(10.68±2.81)年,双相躁狂42例,双相抑郁32例。两组患者的一般资料统计学比较(平均年龄、性别构成、平均病程、平均受教育年限和双相障碍亚型构成等)比较,差异无统计学意义(P>0.05),具有可比性。
1.2 方法
两组患者均以病情稳定康复药物治疗方案维持治疗和精神科常规护理,由医生为患者开具精神类药物并督促其按时服药,同时,对照组给予常规康复活动干预:(1)针对性心理疏导:医护人员对患者进行心理辅导,消除其负面情绪,积极发现生活中美好事物,使其养成良好的生活方式;(2)开展健康教育:将情感障碍的发病原因、发病特点及常规治疗方法向患者及其亲属讲解清楚,并根据患者的疾病程度不同实行个性化药物疗法,提高患者的服药依从性;(3)开展相应的康复活动;(4)每个月复查血常规、肝肾功能和心电图。连续实施干预8周。
研究组在对照组患者干预的基础上实施情境式交往训练。(1)评估患者病情:由医护小组收集患者的临床资料,掌握患者患病原因后予以个性化康复治疗;(2)了解患者情境交往存在的困难和问题:设置不同生活情境:如交往新朋友的情境,被误解的情境,被激怒的情境,被孤立的情境,遇到挫折的情境,患病了很痛苦的情境,患病了需要治疗的情境,找工作或找对象的情境,工作任务需要紧急完成的情境等;(3)模拟情境式交往训练:让患者利用交往技巧来完成。交往过程中,仔细观察患者的语言表达、情绪表达及肢体表达情况,医师对患者不当表达方式给予正确引导,改善其不良情绪;(4)谈体会:在医师的引导下,各患者对整个护理过程的体会进行互相交流,尤其对于病情康复中存在的问题或各自觉得舒适的环节进行分享;(5)针对存在的困难和问题进行讲解和开展讲座:医生和护理人员定期开展健康讲座,促进医生与患者,患者与患者间的交流,为患者提供更专业的建议,指导其更好的恢复;(6)总结并提出新问题:根据模拟情境式交往训练的进展情况进行绩效分析,提出新的情境式交往训练要求。每周对以上(1)~(6)步骤进行重复,情境式交往训练时进行角色互换。连续干预8周。
1.4 观察指标
分别于干预前和8周干预后评估。
1.4.1 抑郁或躁狂病情程度评估 采用汉密顿抑郁量表(Hamiiton depression scale,HAMD)[4]评价患者抑郁程度,采用 Bech-Rafaelsen躁 狂 量 表(Bech-Rafaelsen mania scale,BRMS-R)[5]评价患者狂躁程度。HAMD和BRMS-R量表评分越高代表抑郁或躁狂程度越严重。
1.4.2 两组患者的自我效能感 采用目前应用国际较广泛的自我效能感量表(general self-efficacy scale,GSES)[6]评价两组患者的自我效能感,GSES量表分数越高表明患者对应的自我效能感越强。
1.4.3 评估记录两组患者的社会功能 采用国际通用的社会功能缺陷筛选量表(social disability screening schedule,SDSS)[7]予以评价,分数越高表明了患者的社会功能缺陷越严重。
1.4.4 干预8周的总有效率统计 综合记录两组患者干预后的康复状况,按临床疗效4级评定标准进行评定[8],即临床痊愈:各项量表评分显著改善,临床症状好转;显著好转:各项量表评分改善,临床症状好转;好转:各项量表评分改善,临床症状基本好转;无效:各项量表评分无改善,临床症状未好转。总有效率=(临床痊愈+显著好转+好转)例数/总例数×100%。
1.5 统计学方法
运用SPSS 22.0统计学软件对数据进行分析。正态分布的计量数据以 ()表示,组间行t检验;计数资料以率(%)表示,采用χ2检验。P<0.05为差异有统计学意义。
2 结果
2.1 两组实施干预前后抑郁和狂躁程度比较
两组干预前HAMD评分和BRMS-R评分比较,差异无统计学意义(P>0.05);干预后,研究组HAMD评分、BRMS-R评分均低于对照组,差异有统计学意义(P<0.01),见表1。
表1 两组患者实施干预前后抑郁和狂躁程度比较(分,)
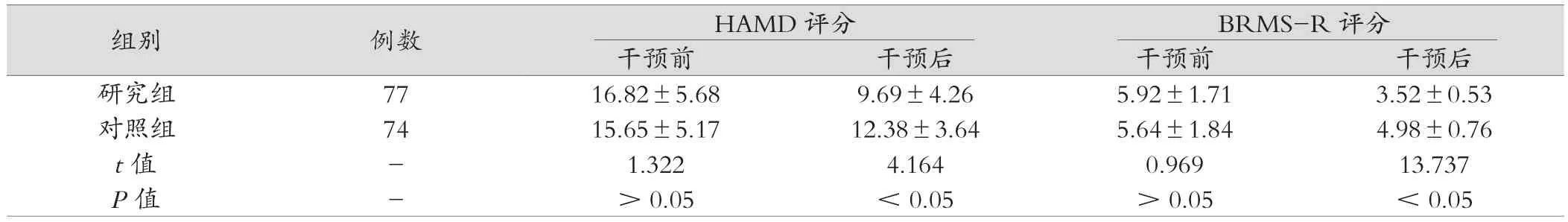
表1 两组患者实施干预前后抑郁和狂躁程度比较(分,)
组别 例数 HAMD评分 BRMS-R评分干预前 干预后 干预前 干预后研究组 77 16.82±5.68 9.69±4.26 5.92±1.71 3.52±0.53对照组 74 15.65±5.17 12.38±3.64 5.64±1.84 4.98±0.76 t值 - 1.322 4.164 0.969 13.737 P值 - >0.05 <0.05 >0.05 <0.05
2.2 两组患者实施干预前后自我效能感比较
两组患者在干预前GSES评分比较,差异无统计学意义(P>0.05);干预后,研究组GSES评分显著高于对照组,差异有统计学意义(P<0.05),见表2。
表2 两组患者干预前后GSES评分比较(分,)
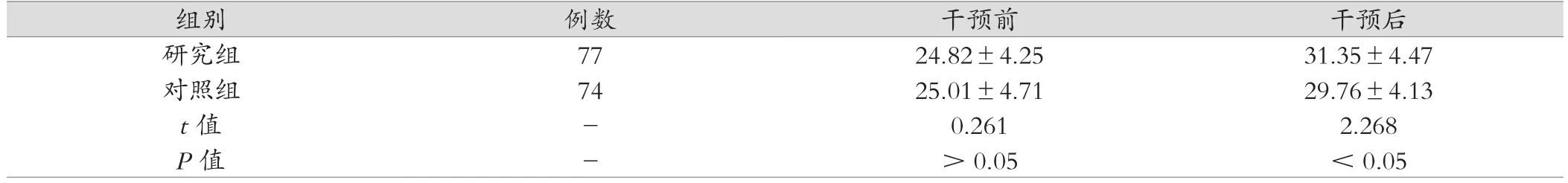
表2 两组患者干预前后GSES评分比较(分,)
组别 例数 干预前 干预后研究组 77 24.82±4.25 31.35±4.47对照组 74 25.01±4.71 29.76±4.13 t值 - 0.261 2.268 P值 - >0.05 <0.05
2.3 两组患者实施干预前后社会功能比较
干预前,两组SDSS评分比较,差异无统计学意义(P>0.05),见表3;干预后,与对照组相比,研究组SDSS评分更低(P<0.05),见表4。
表3 两组患者干预前社会功能评分比较(分,)

表3 两组患者干预前社会功能评分比较(分,)
组别 例数 职业功能 家庭职能 关注社会 社会退缩 责任心研究组 77 1.51±0.62 1.47±0.56 1.79±0.69 1.79±0.63 1.31±0.62对照组 74 1.65±0.67 1.32±0.51 1.85±0.76 1.69±0.56 1.22±0.51 t 值 - 1.333 1.719 0.508 1.029 0.972 P值 - >0.05 >0.05 >0.05 >0.05 >0.05
表4 两组患者干预后社会功能评分比较(分,)

表4 两组患者干预后社会功能评分比较(分,)
组别 例数 职业功能 家庭职能 关注社会 社会退缩 责任心研究组 77 0.81±0.11 0.76±0.10 0.82±0.08 0.69±0.07 0.68±0.11对照组 74 0.91±0.13 0.89±0.09 0.95±0.11 0.83±0.08 0.76±0.10 t值 - 5.110 8.386 8.329 11.457 4.670 P值 - <0.05 <0.05 <0.05 <0.05 <0.05
2.4 两组患者实施干预8周后总有效率比较
经不同方式干预后,研究组的总有效率为96.10%,显著高于对照组的83.78%(P<0.05),见表5。

表5 两组患者干预8周总有效率比较[例(%)]
3 讨论
随着当今社会的快速进步,人民生活的方式也发生了极大的转变,同时经济飞速增长,国民人均收入不断增高,生活水平也逐渐改善,然而也为当前的人们带来了更大的生存压力,随之而来的便是越来越多的人忽略了心理健康的重要性,如抑郁症,双相情感障碍等。双相情感障碍是一类既有躁狂或轻躁狂发作,又出现抑郁的常见复杂的精神障碍疾病,是仅次于抑郁症的第二大心理障碍疾病,发病年龄于青春期居多[9]。躁狂发作时患者常伴有情感高涨、精力充沛等,抑郁发作时患者则表现为持续性的情绪低落、精力衰减及活动欲望降低等,其中最为典型的症状则是躁狂和抑郁交替间歇性或持续性的发作,严重影响患者的认知障碍、社会功能及生存质量,临床上具体病因尚未明确,当前的研究表明,双相情感障碍的发病诱因还可能包括遗传、神经生理、神经内分泌失调以及心理社会等诸方面的因素。根据既往临床治疗结果看,目前多药物进行治疗,包括情感抑制以及抗抑郁等,但迄今为止无论中西医均只能减轻患者的认知功能障碍,无法完全消除其损害,另一方面,该类患者在日常生活中常出现交流障碍,进而导致患者出现社会人格方面的问题,严重者甚至并发各类的身心疾病。所以,不仅要加强对患者的心理疏导,同时模拟交流也是十分必要。已有研究表明,心理干预可有效改善双相情感障碍患者的负面情绪,避免自我攻击甚至自杀情况的发生,可提升患者的生存质量。情境式交往训练作为心理干预的一种方法,主要通过让患者学习模拟社会环境中存在的交往场景,患者扮演各类的人际关系,使其认识到在日常交往中可能出现的问题并加以解决,通过积极的康复训练培养熟练的应对措施,同时在情景模拟中降低因心理紧张出现的紧绷感,最大限度的为自身提供日后正常且有效的交往方式。在患者与患者,患者与医护人员的交往过程中,允许存在失败的人际交往实例,但肯定有成功的人际交往练习,使患者的成功演练回馈给患者,提高患者的自信心,从而在患者与社会之间形成优良的康复事件[10]。
已有文献中记录黄仕善等采用情境式交往训练干预双相情感障碍缓解期患者,与本研究结果基本相符的地方在于参与情境式交往训练的患者抑郁情况和躁狂情况出现明显的好转,生活质量也有较大的提升。另一方面,徐慧慧的研究结果显示,用药后加以情境式交往训练干预的双相情感障碍患者,社会功能明显强于常规用药组[11],说明在药物治疗具有一定疗效,但用药治疗期间采取精神以及心理层面的干预能积极提升患者的康复效果,因此,该研究通过采取情境式交往训练联合药物治疗的方式探讨对患者自我效能和社会功能康复效果的影响。
本研究结果显示,情境式交往训练干预8周后,研究组患者的HAMD评分、BRMS-R评分以及SDSS各维度评分均低于对照组(P<0.05),表明情境式交往训练能有效改善患者不良情绪,提高患者职业功能、家庭职能、关注社会、社会交往和责任心等领域的社会功能,与上述学者的研究结果相符。研究人员对于自我效能感有着基本一致的说法,主要指个体对自身是否具有完成某一行为的能力所进行的推测与判断。根据既往报道来看,患有该病的患者的自我效能感评分通常较正常人更低,代金兰等[12]认为患者一方面可能存在因长期治疗而产生的自我歧视现象,另一方面,患者对的自我效能感可能会因为未能及时有效的完成某些事情而大大降低。本研究关于康复训练对于患者自我效能感的影响结果表明,干预8周后研究组患者的GSES评分更高(P<0.05),数据表明,研究提供的情境式交往训练能有效提高患者的自我效能感,并通过提升效能感而增强患者融入社会的自信心。可能原因在于患者了解不同生活情境下的处事方式后重新审视了自己。
综上所述,对康复期双相情感障碍患者在维持治疗药物的基础上,实施情境式交往训练能有效改善患者的临床症状、提高患者自我效能感、增强社会功能,有利于患者早日恢复正常的社会人际交往水平,早日回归社会,值得临床推广与应用。
