腹腔镜下电凝钩与超声刀治疗低位直肠癌根治术的疗效对比
2022-05-18柳晓东周东风宋泓杉张鹏史路路
柳晓东, 周东风, 宋泓杉, 张鹏, 史路路
低位直肠癌是距离肛缘8.0 cm以内的直肠癌,首选的治疗方案是手术切除,保肛是医患共同追求的目标[1-3]。腹腔镜手术创口较小并且最大可能实现保肛和保留盆底自主神经丛,近年来应用广泛[4-7]。目前临床上得到广泛认可和最常应用的腹腔镜器械有电凝钩和超声刀两种。电凝钩是通过高频电的切割效应,使高频电通过要切割的组织从而达到切割止血的效果,优势是技术成熟,设备及耗材便宜,但是热量比较大;超声刀是机械振动是组织蛋白质气化,氢键断裂,从而达到切割止血的效果,优势是产热小,止血效果好,视野清晰,但是设备较贵,器械比较笨重。本文就两种不同腹腔镜下手术切割方式,即腹腔镜下电凝钩和超声刀行低位直肠癌根治术的疗效、并发症和3年生存率展开研究。
1 资料与方法
1.1 一般资料 选择青岛市立医院2015年5月至2018年5月就诊的150例低位直肠癌患者临床资料进行分析。纳入标准:①年龄>18周岁者;②经病理确诊为原发性直肠癌;③经指检或肠镜检查明确为低位直肠癌;④同意并接受参与本研究者。排除标准:①直肠癌复发者;②远处转移者。按腹腔镜下手术方法不同分为电凝钩组(n=80)和超声刀组(n=70),其中电凝钩组男50例,女30例,平均年龄(54.16±7.24)岁,术前Dukes分期A期6例,B期40例,C期34例。超声刀组男43例,女27例,平均年龄(53.89±7.66)岁,术前Dukes分期A期3例,B期35例,C期32例。两组一般资料差异无统计学意义(P>0.05),具有可比性。
1.2 治疗方法 两组患者均于全麻下行腹腔镜手术,取头低足高位,于腹部脐上开1.0 cm孔建立气腹并用以观察,左右侧腹壁绕脐周分别开0.5~1.0 cm四孔用以操作。探入腹腔镜检查腹内脏器情况并确定肿瘤部位,参照全直肠系膜切除原则(total mesorectal excision,TME)[8]进行手术操作。
电凝钩组:用电凝钩于乙状结肠直肠右侧旁沟切开壁层腹膜进入Toldts筋膜后间隙,凝闭并离断膜下微小动脉和静脉,向上方至直至肠系膜下动脉(inferiormesenteric artery,IMA)根部清除No.253淋巴结,夹闭离断IMA根部,后夹闭离断肠系膜下静脉。向下游离直肠全系膜,注意保护下腹下神经丛。在肿瘤下缘1.5 cm处使用腔镜用直线切割缝合器切断闭合直肠,于脐下腹壁做5 cm切口牵出近段肠管及肿瘤;距肿瘤近端5 cm处切断移除癌标本,近段结肠断端荷包缝合并将抵钉座置入待吻合;经肛门置入直径29 mm吻合器从直肠缝合中央穿出与抵钉座连接并完成吻合,见图1。
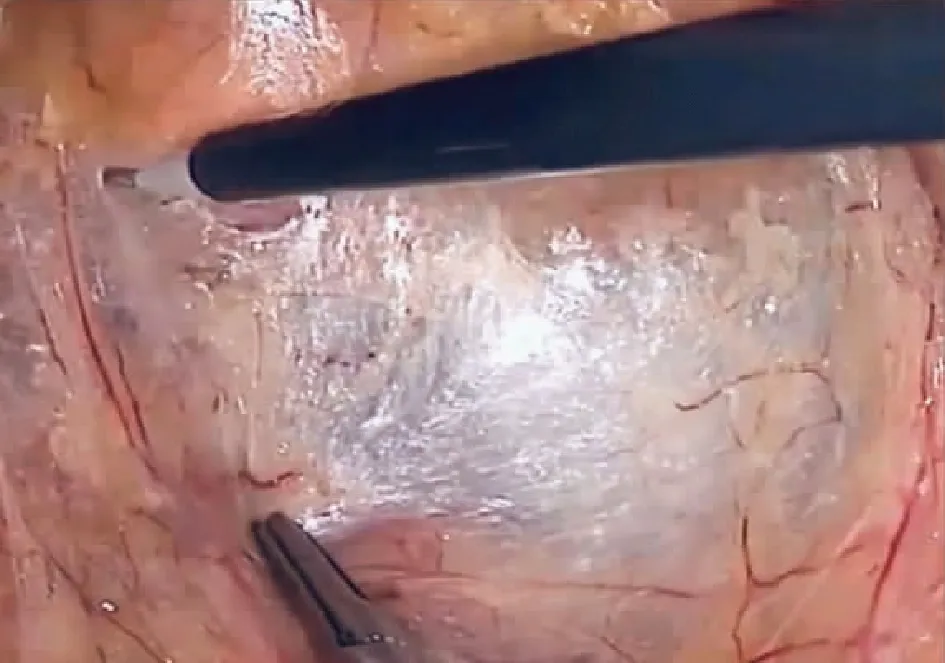
图1 电凝钩游离筋膜间隙图
超声刀组:用超声刀切开腹膜,凝闭离断膜下微小动脉和静脉,游离直肠全系膜,清扫淋巴结等完成上述操作,见图2。

图2 超声刀游离筋膜间隙
两组术后均用温蒸馏水4 L浸泡并清洗腹腔,并缝合手术开口。
1.3 观察指标 手术情况观察:记录手术时间、术中出血量、清除淋巴数和切割肿瘤直径。疗效评估:记录术后患者肛门排气时间、下床活动时间、排便时间、进食时间和住院时间,以此评估术后近期疗效。并发症、复发和生存情况:术后随访,记录患者并发症、复发和生存情况。
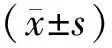
2 结果
2.1 电凝钩组和超声刀组患者手术一般情况比较
电凝钩组手术时间短于超声刀组(P<0.05),出血量、淋巴结切除个数、切除肿瘤直径两组差异无统计学意义(P>0.05),见表1。
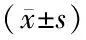
表1 电凝钩组和超声刀组患者手术情况对比
2.2 电凝钩组和超声刀组患者近期疗效对比 两组术后肛门排气时间、下床活动时间、排便时间、进食时间及住院时间,差异无统计学意义(P>0.05),见表2。
2.3 电凝钩组和超声刀组并发症情况对比 两组术后肠梗阻、吻合口瘘和切口感染发生率,差异无统计学意义(P>0.05),超声刀组排尿困难发生率高于电凝钩组,差异有统计学意义(P<0.05),见表3。
2.4 电凝钩组和超声刀组患者复发及生存情况比较 两组3年平均随访时间(31.31±9.52)个月,电凝钩组局部发率复发率差异无统计学意义(P>0.05),见表4。生存率经Log-rank检验,差异无统计学意义(P=0.920,P>0.05),见图3。
3 讨论
对于患低位直肠癌患者,通过腹腔镜手术根治性切除是首选的治疗方式,相较于传统的开腹手术,其创口较小因此术中出血量少、术后恢复更快[9-12]。由于腹腔镜使用的镜头能够放大图像功能,因此较开腹手术展现腹内结构更为清晰,便于操作,且其他组织能得到更好的保护[13]。本研究回顾分析两种不同方法行腹腔镜下低位直肠癌根治手术,均取得了良好的效果。
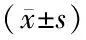
表2 电凝钩组和超声刀组术后近期疗效对比
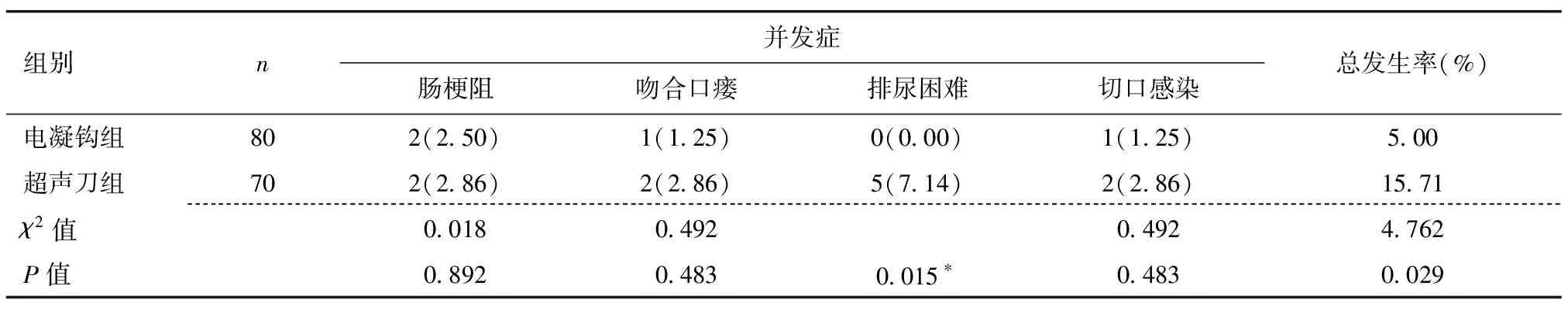
表3 电凝钩组和超声刀组并发症情况对比[例(%)]

表4 电凝钩组和超声刀组患者复发率对比[例(%)]
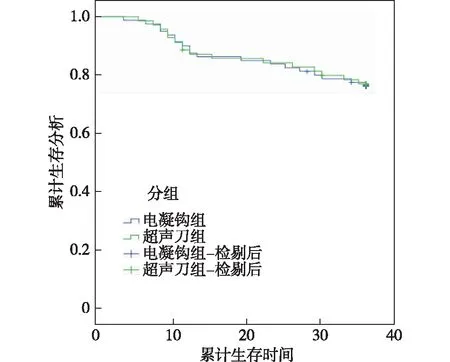
图3 两组患者3年生存曲线
本研究观察术中情况发现,电凝钩组手术时间短于超声刀组。其原因可能是超声刀头较大且功率高,因此医生在操作时更加小心,增加手术时间[14]。同时,超声刀分割时需先咬合部分游离的组织,若术中需切除的游离部分较大或存在粘连时,超声刀不易咬合从而造成分离困难,延长操作时间[15]。而电凝钩前端尖锐细小,操作杆能够360度旋转,便于进入细小缝隙完成操作[16-17]。
对比两组术后近期疗效评估各指标,本研究发现两种方法疗效类似。术后两组均有发生肠梗阻、吻合口瘘和切口感染病例,但发生率差异无统计学意义,但仅超声刀组出现排尿困难现象。研究显示,超声刀在操作时接触面较大,因机械振荡和热量对周围组织易造成热损伤,范围可达2.5~4.0 cm[14]。推测超声刀在手术中不可避免的对周围组织造成伤害,以至于出现排尿困难的发生率较电凝钩组增加。同时超声刀在清理淋巴结和脂肪组织时,难以在光滑的表面上止血,因而增加并发症发生的可能[18]。而电凝钩进行切割时,仅对少数组织和部分进行分离,从而减少出血同时降低对周围组织和器官的伤害[19]。经过随访,本研究发现两组复发率和3年生存率差异无统计学意义,对比资料中传统开腹手术术中数据[14-15],发现其复发率低于传统手术,3年生存率高于传统手术,因此不论是腹腔镜下行电凝钩还是超声刀术都能保证良好的生存率。
综上,腹腔镜下电凝钩和超声刀用于低位直肠癌根治术治疗,近远期效果相当,但基于层面解剖清晰的前提下,电凝钩手术时间更短,并发症发生更少,更适于临床应用。
