欧洲医药保健网分类系统对社区老年慢性病患者药物相关问题影响及其影响因素分析
2022-05-14张海霞刘园园詹雯雯
张海霞,刘园园,詹雯雯
新疆医科大学第七附属医院 药学部,新疆 乌鲁木齐 830028
慢性病是老年人群的高发病,目前至少70%的老年人患慢性病,且人均合并2~3种慢性病[1]。有研究报道,老年人由于多病共存、多重用药以及健忘等原因,使该群体的药物相关问题(drug-related problems,DRPs)逐年增多,通过有效措施预防老年慢性病患者的DRPs成为当前热点[2]。欧洲医药保健网(Pharmaceutical Care Network Europe,PCNE)分类系统是国际上常用的DRPs分类系统。国外有研究表明,临床药师借助PCNE分类系统对DRPs进行定性管理,可提高药学监护的针对性与安全性,减少DRPs[3]。但国内有关PCNE分类系统在药学服务实践中的应用仍处于起步阶段,需更多实践支撑。本研究运用PCNE分类系统对老年慢性病患者的用药方案进行评估并针对性干预,探讨DRPs发生情况及影响因素。现报道如下。
1 对象与方法
1.1 研究对象 选取2021年5—10月新疆医科大学第七附属医院收治的168例社区老年慢性病患者为研究对象,通过医院管理信息系统调取病历资料进行分析。其中,男性79例,女性89例;平均年龄(70.85±3.59)岁;高血压136例(81.0%),高脂血症99例(58.9%),冠心病85例(50.6%),糖尿病72例(42.9%)。纳入标准:(1)年龄≥65岁;(2)合并慢性病且接受至少4种药物治疗;(3)住院时间>3 d。排除标准:(1)重症或终末期疾病;(2)有精神障碍或严重认知障碍;(3)相关资料不全。根据患者是否存在DRPs将其分为DRPs组(n=72)与无DRPs组(n=96)。
1.2 研究方法 记录并统计患者的相关资料。(1)人口统计学:性别、年龄、个人史、文化程度、婚姻状况、费别。(2)疾病及用药:疾病总数、用药种数(排除中成药、中草药)和服药依从性(参考Morisky量表[4]判定,评分≥6分为依从性高,评分<6分为依从性低)。(3)DRPs情况:结合药品说明书、临床相关指南、中国老年人潜在不适当用药判断标准(2017版)来判定DRPs。由2名经系统培训的审方药师按PCNE分类系统(V9.1)分析DRPs问题和原因,对DRPs进行定性和定量分析。根据DRPs分析结果予以针对性干预,为患者提供用药清单的同时进行用药教育。比较DRPs组与无DRPs组患者的一般资料、疾病及用药情况。
2 结果
2.1 DRPs情况与问题 168例患者中72例(42.9%)发生DRPs共138次,人均(0.82±0.21)个DRPs。DRPs问题包括(1)治疗效果:治疗失败27次(19.6%),治疗不佳46次(33.3%),无治疗指征14次(10.1%),共87次(63.0%);(2)治疗安全:药物不良反应28次(20.3%);(3)其他:治疗成本-效益问题6次(4.3%),不必要药物治疗15次(10.9%),不确定问题2次(1.4%)。
2.2 老年慢性病患者DRPs原因 引起DRPs的原因共166个,包括(1)药物选择:选药不适宜12个(7.2%)、无药品适应证用药24个(14.5%)、药物存在相互作用10个(6.0%)、存在适应证但未治疗14个(8.4%),共60个(36.1%)。(2)药物剂型:共28个(16.9%)。(3)剂量选择:剂量过低9个(5.4%)、剂量过高12个(7.2%)、给药频次不足11个(6.6%)、给药频次过多10个(6.0%),共42个(25.3%)。(4)疗程:疗程过长5个(3.0%)。(5)患者相关:剂量不足12个(7.2%)、滥用不受监管药物2个(1.2%)、服用处方外的药物17个(10.2%)、药物储存不当5个(3.0%),共36个(21.7%)。
2.3 DRPs的单因素分析 DRPs组患者的年龄、疾病种数、用药种数及自费占比高于无DRPs组,服药依从性低于无DRPs组,差异均有统计学意义(P<0.05)。见表1。
2.4 DRPs的多因素Logistic回归分析 以单因素中有统计学意义的变量作为自变量,以DRPs情况作为因变量(是=1,否=0)进行多因素Logistic回归分析,结果显示,年龄、费别、疾病种数、用药种数、服药依从性均为老年慢性病患者DRPs的影响因素(P<0.05)。见表2。
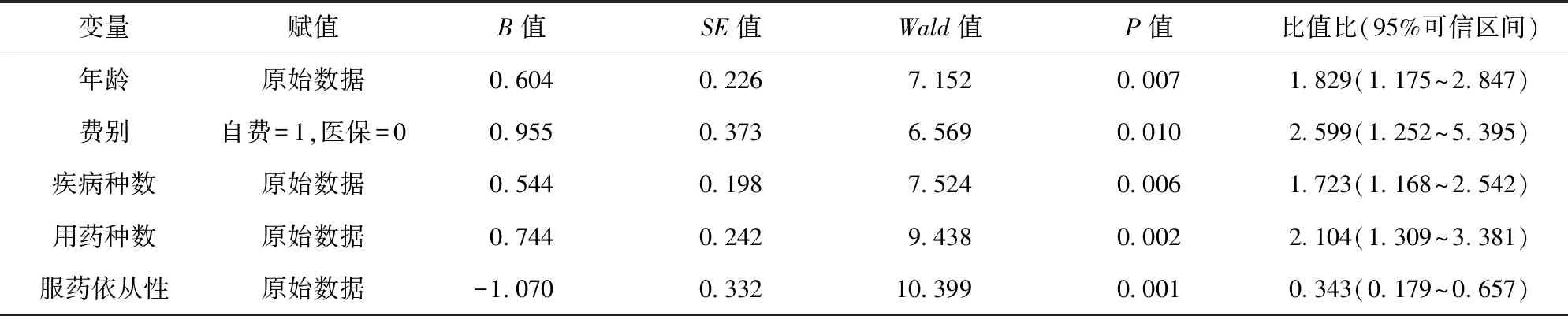
表2 老年慢性病患者DRPs的多因素Logistic回归分析
2.5 PCNE分类系统对DRPs的干预效果 基于PCNE从医师、患者、药物等层面对DRPs进行了348次干预。医师层面干预105次(30.2%),成功69次(65.7%),其中,仅告知医师20次(5.7%),成功8次(40.0%);为医师提供咨询77次(22.1%),成功58次(75.32%);向医师提供优化方案8次(2.3%),成功3次(37.5%)。患者层面干预98次(28.2%),成功94次(95.9%),其中,患者咨询30次(8.6%),成功28次(93.3%);提供书面资料23次(6.6%),成功23次(100.0%);建议患者咨询医师32次(9.2%),成功32次(100.0%);与监护人或看护会谈13次(3.7%),成功11次(84.6%)。药物层面干预130次(37.4%),成功90次(69.2%),其中,药物调整38次(10.92%),成功24次(63.2%);剂量调整45次(12.9%),成功32次(71.1%);剂型调整7次(2.0%),成功4次(57.1%);用药方法调整12次(3.4%),成功8次(66.7%);药物停用28次(8.0%),成功22次(78.6%)。其他干预措施药物不良事件上报干预15次(4.3%),成功6次(40.0%)。干预后药物不良事件上报成功率高达100.0%;在患者层面,提供书面资料、建议患者咨询医师的成功率也达100.0%。
3 讨论
DRPs指影响健康保健的药物治疗事件或情况,不仅会增加住院率及医疗支出,也对患者身体造成负担[5-6]。本研究结果显示,高血压、高脂血症、冠心病等是最常见的老年慢性病,与相关研究结论一致[7]。DRPs发生率为42.9%,人均(0.82±0.21)个,提示同一患者可能存在不止一个DRPs。吴汀溪等[8]研究表明,老年慢性病患者的DRPs集中在治疗效果与治疗安全性方面,多与药物、剂量选择及剂型不适宜有关,与本研究结果一致。
合并多种慢性病与用药方案复杂是造成DRPs的主要原因。本研究中,年龄、费别、疾病种数、用药种数、服药依从性是老年慢性病患者DRPs的影响因素(P<0.05)。年龄越大,身体机能退化越明显,越易合并多种疾病,造成服药种类与数量的增加,增加潜在不当用药风险[9]。加之年龄越大,记忆力越差,可能遗漏或混淆不同药物的使用方法、时间及剂量,会增加DRPs风险。费别对DRPs的影响可能与老年人的传统思想有关,多数老年人习惯于节约及为子女省钱,对没有医保者心理负担往往较重,部分患者用药后症状有所缓解便开始减药或停药,最终导致治疗失败或效果不佳。
PCNE分类系统在使用时需先判断DRPs具体情况及原因,需临床药师对DRPs进行准确判断与分类。有研究报道,PCNE分类系统用于老年慢性病患者有利于提高用药合理性,降低DRPs[10]。有专家认为,服药依从性、服药种类等属于可干预因素,通过PCNE分类系统提高服药依从性、减少服药种类是降低老年慢性病患者DRPs的关键[11]。本研究结果发现在医师层面,对介入方案接受并且问题较普遍的DRPs,可制定相应的医院信息系统干预规则,并嵌入医院合理用药软件来强化干预效果。此外,患者对医师及药师的信任度会影响相关干预措施的接受程度,部分患者可能会认为自己目前服用的药物都是必需的,不愿意精简药物。针对患者层面的DRPs问题,可整理相应的用药教育、用药科普资料对患者进行持续的关注教育,在为患者提供药学专业知识服务的同时,在药学监护时药师应多深入到社区与老年慢性病患者接触,积极与患者及其家属进行良好的沟通互动,为双方建立更好的沟通平台与信任基础,聆听患者心声,为患者送去关怀与温暖,提高患者对药师的知晓度、信任度以及治疗的满意度。有研究报道,PCNE分类系统有利于提高医院药学监护自动化技术,减少药师填写录入DRPs的时间,增加与医师互动的便捷性[12]。此外,PCNE分类系统可通过针对性干预使药学监护更加规范、严谨,但相关干预措施的实施程度也是影响药学监护质量的关键,如何提高患者对干预措施的接受程度,从而进一步强化干预效果,同样值得关注。
综上所述,社区老年慢性病患者DRPs发生率接近50%。多病共存、多药共用及服药依从性差是DRPs的主要原因。PCNE的应用可有效提高患者服药依从性及优化服药数目,减少DRPs。
