子宫肌瘤剔除和子宫动脉栓塞用于子宫肌瘤治疗的临床对比研究
2022-04-25杨新婧
杨新婧
(南昌大学玛丽女王学院 江西 南昌 330000)
子宫肌瘤是一种常见的妇科生殖系统良性肿瘤,一般在30-35岁左右女性中比较常见,发病率可能达到30%以上[1]。此类疾病将会引起女性盆腔压迫、月经过多、子宫下腹疼痛等症状,严重时还可能造成不孕,对患者的身体健康及生活质量造成了严重的影响。目前,子宫肌瘤的治疗方法主要有介入治疗、手术之治疗、药物治疗等,其中比较常用的是手术治疗方法,如子宫肌瘤剔除术,虽然疗效确切,但是会对患者造成较大的创伤[2]。介入治疗相对来说创伤较小,如子宫动脉栓塞术,能够利用皮肤或血管的微小腔道,或利用人体原有孔道,使用影像设备引导,对病灶进行更为精准的局部治疗[3]。基于此,本文选取2020年2月-2021年2月收治的子宫肌瘤患者96例,研究了子宫肌瘤剔除和子宫动脉栓塞用于子宫肌瘤治疗的临床对比。
1 资料与方法
1.1一般资料
选取2020年2月-2021年2月收治的子宫肌瘤患者96例,随机分成对照组和观察组,每组48例。对照组的年龄在24-50岁,平均年龄为(35.72±2.35)岁,其中包括30例单发肌瘤、18例多发肌瘤,肌瘤平均直径为(5.44±1.47)cm;观察组的年龄在23-49岁,平均年龄为(35.70±2.38)岁,其中包括32例单发肌瘤、16例多发肌瘤,肌瘤平均直径为(5.47±1.45)cm。两组患者比较年龄、肌瘤类型、肌瘤直径等,差异无统计学意义(P>0.05)。
纳入标准:均符合子宫肌瘤的诊断标准,经B超及临床检查确诊,符合相关手术指征,对本研究签署了知情同意书,医学伦理委员会批准。
排除标准:对手术无法耐受的患者,有手术禁忌症的患者,有严重心脑肝肾等重要器官疾病的患者,有恶性肿瘤家族史的患者。
1.2方法
1.2.1对照组
对照组采取子宫肌瘤剔除术治疗。行气管插管静脉麻醉,患者取仰卧位,常规消毒铺巾。在脐孔下缘做1cm纵向切口,使用气腹针穿刺建立人工气腹,压力12mmHg。穿刺置入套管和器械,探查大网膜、肠管、肝胆部位。将体位改变为臀高头低位,保持30°左右,在直视下,选择右下腹麦氏点、左下腹麦氏点为第二穿刺点和第三穿刺点,将操作器械置入。经宫颈口置入举宫器,使肌瘤能够充分显露。在腹腔镜下稀释20U催产素后在切口部位注入。按照肌瘤生长位置,选择相应的剔除术式。例如,对肌壁间无蒂子宫肌瘤,用电凝钩纵行切开肌壁表面包膜,达到内核处,用齿爪钳夹持牵引肌瘤,沿假包膜钝性分离肌瘤,创面采取电凝止血,到达基底部后按照相同方向旋转剥离肌瘤。对浆膜下肌瘤,使用Dwxon线1号,以Roeder打结方式形成线圈,按照子宫肌瘤性状大小相应调整后,在肌瘤蒂后位置套扎,使用推结器将线圈推动收紧,使血液阻断后,将肌瘤切下,创面采取电凝止血。术后对创面情况全面检查,如果发生活动性出血,采取双极电凝止血操作,使用薇乔线0号缝合创面数针,直到完全止血后将瘤腔闭合。对于体积较小的肌瘤,可以从左下腹切口直接取出;对于体积较大的肌瘤,可使用粉碎机旋切取出。如果患者存在附件病变,将肿物剥除后可一并切除附件。术后腹腔用生理盐水冲洗干净,确认创面无渗血,将器械取出核对,完全排出二氧化碳气体,缝合腹壁。
1.2.2观察组
观察组采取子宫动脉栓塞术治疗。月经干净后3-7d进行定手术,利用DAS系统透视,采用Seldinger技术成功穿刺,在髂总动脉分叉上方防治5F Pigtail导管头部,行盆腔、下腹部动脉造影、根据管分布,使用2.7F微导管超选择插管至子宫动脉上行支内,造影确认避开宫颈支、阴道支后,采取栓塞术治疗。选择栓塞剂注入,透视观察栓塞剂流向,防止栓塞剂误入子宫动脉下行支或髂内动脉其它分支造成异位栓塞,包括闭孔动脉、膀胱动脉、阴部内动脉等。所有患者超选择插管均成功,术中栓塞使用300-500umPVA颗粒。以子宫动脉主干显影,血流停滞,螺旋状动脉不显影作为栓塞终点。术中采取常规心电监护,同时观察尿量。术中询问患者是否出现不适感,如果是腰背部、下腹部酸痛,为正常表现点。如果发生臀部、外阴部疼痛不适,则有发生异位栓塞的可能性。插管过程中,如果发生子宫动脉痉挛,使用硝酸甘油缓解。
1.3评价指标
比较两组的治疗效果,相关临床手术指标,以及并发症情况。治疗效果评价标准为:显效:各种症状均基本消失,子宫肌瘤体积缩小一半以上;有效:各种症状有所缓解,子宫肌瘤体积部分缩小;无效:各种症状无明显减轻,子宫肌瘤体积大小无明显变化。临床手术指标包括手术时间、术中出血量、术后活动时间。并发症指标包括呕吐、发热、疼痛、阴道排液。
1.4统计学处理
对研究得到的数据,采用SPSS20.0统计处理,用均数±标准差和数或率的形式,代表计量资料和计数资料,并用t和x2检验,P<0.05,差异有统计学意义。
2 结果
2.1两组治疗效果的比较
观察组治疗总有效率为95.83%,对照组治疗总有效率为91.67%,两组相比差异无统计学意义(P>0.05)。
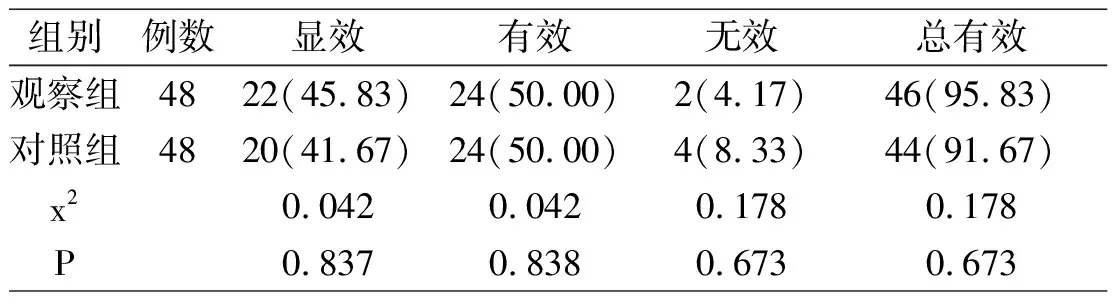
表1 两组治疗效果的比较[n(%)]
2.2两组相关临床手术指标的比较
观察组手术时间(1.14±0.48)h、术中出血量(109.85±17.42)ml、术后活动时间(6.63±2.05)h,分别低于对照组的(2.25±0.57)h、(168.43±22.54)ml、(10.97±2.14)h,差异有统计学意义(P<0.05)。
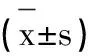
表2 两组相关临床手术指标的比较
2.3两组并发症的比较
观察组并发症发生率为4.17%,对照组并发症发生率为8.33%,两组相比差异无统计学意义(P>0.05)。
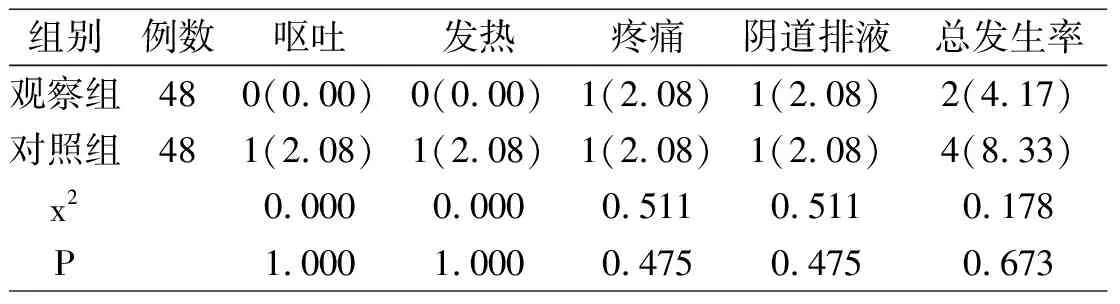
表3 两组并发症的比较[n(%)]
3 讨论
子宫肌瘤是一种常见的妇科肿瘤,随着近年来人们生活及饮食习惯的改变,该病的发病率也有一定的提升。子宫肌瘤初期体积较小,且没有明显的症状表现,因此难以及时发现,导致治疗不及时。随着肌瘤逐渐发展,最终发生癌变。此外,由于经期延长、月经量增多等,也可能引起其它的并发症,因此需要采取有效措施积极治疗[4]。有研究显示,在子宫肌瘤的治疗中,不但需要将病灶取出,同时应尽可能将器官完整性加以保留,最大限度避免对卵巢血液供应及卵巢功能的不良影响。卵巢作为女性体内重要的内分泌器官,主要分泌前列腺素、泌乳素、胰岛素生长因子、内皮素等生物活性物质。手术中将子宫保留,能够对子宫动脉向卵巢的血供加以保护,从而将生育能力保留,也避免了对内分泌功能的影响[5]。因此,在子宫肌瘤的治疗当中,需要考虑到患者年龄情况、生育要求等,对合理的手术方法加以选择。
以往常规手术方法主要是开腹手术,但是由于切口创伤较大,术后恢复速度慢,治疗时间和医疗费用都比较高,且术后会在腹壁留下明显的疤痕,存在较多的不良影响,因此临床应用受限[6]。肌瘤分裂细胞的分裂具有较高的活跃性,对于缺血、缺氧的环境耐受能力不足,所以在栓塞之后能够变性和坏死。基于此,在X线透视下,行子宫动脉栓塞术,利用Seldinger技术、数字减影血管造影技术等,对子宫动脉的起始和分值,以及子宫肌瘤供血和血管走行等信息全面了解[7]。在此基础上,经导管将栓塞剂注入后,形成子宫肌瘤供血动脉栓塞,使其血供中断消失,进而促使肌瘤发生缺血坏死,逐渐吸收和缩小。还有研究显示,将子宫动脉阻断后,仍有盆腔小血管、阴道动脉、卵巢动脉分支等侧支循环,能满足子宫供血需求[8]。
子宫肌瘤剔除术虽然是一种经典的手术形式,临床应用效果比较好,对于子宫肌瘤的治疗效果也比较理想,但是由于手术切口较大,对内脏器官会产生较强的干扰,术后也会留下明显的疤痕,因此术后恢复速度较慢[9]。本文研究结果显示,两种手术方法在子宫肌瘤的治疗中效果相当,但是子宫动脉栓塞术手术时间短于对照组,术中出血量低于对照组,术后活动时间也短于对照组,差异有统计学意义(P<0.05)。由此可见,子宫动脉栓塞术由于对患者造成的创伤较小,因而术后恢复更快,女性患者也更容易接受,疗效及安全性都十分理想,因而可在临床上推广应用[10]。
综上所述,在子宫肌瘤的治疗中,采用子宫肌瘤剔除术和子宫动脉栓塞术均可取得理想的治疗效果,且两组术后不良反应均比较低。不过子宫动脉栓塞术的手术时间、术中出血量、术后活动时间均低于子宫肌瘤剔除术,手术安全性和术后恢复效果更好。
