新型国产膝关节假体用于全膝关节置换术的临床研究
2022-04-23齐大虎张伟凯杨勇姚贤松赵利波刘常宇朱皓杨阳张卫国王俊文廖全明廉凯龚泰芳肖骏
齐大虎 张伟凯 杨勇 姚贤松 赵利波 刘常宇 朱皓 杨阳 张卫国 王俊文 廖全明 廉凯龚泰芳 肖骏
人工全膝关节置换术(total knee arthroplasty,TKA)已成为治疗终末期膝关节疾病的主要手段,可以有效改善患者膝关节功能,提高患者的生活质量。
20世纪80年代,国内开始实施全膝关节置换术[1]。由于人口老龄化的到来,我国膝关节置换数量逐年增加,膝关节假体的需求量也随之增加。一项研究表明,2019年我国膝关节置换数量超过37万例,且关节假体使用量逐年增多,国产假体使用比例也越来越多[2]。因此,为满足我国日益增加的膝关节假体需求量,研发更多的自主品牌国产假体是非常必要的。
本研究拟采用多中心随机对照临床实验,验证一种新型国产膝关节假体用于临床的安全性和有效性。
1 资料与方法
1.1 纳入与排除标准
纳入标准:①患者具有全膝关节置换术适应证如下至少一种膝关节疾病:原发性或继发性膝关节骨关节炎;创伤性关节炎;类风湿性关节炎。②初次全膝关节置换。③受试者签署知情同意书。
排除标准:①受试者有植入材料过敏史;②受试者神经肌肉功能不全;③存在活动性感染病灶;④膝关节周围具有严重骨质疏松、骨缺损或肿瘤;⑤严重内外翻畸形。
1.2 一般资料
本临床试验采用多中心、随机、单盲、阳性平行对照设计,72例受试者来源于2017年3月至2019年3月全国6家医院(华中科技大学同济医学院附属同济医院、武汉市中心医院、武汉市第四医院、荆州市中心医院、襄阳市中心医院和十堰市太和医院)收治的需要进行膝关节置换的患者。采用随机数字表法将受试者按1∶1的比例随机分为试验组和对照组。受试者入组后,由研究者揭开预先设置好的随机数字表确定受试者的入组,入组情况对受试者设盲。试验组采用武汉医佳宝生物材料有限公司研发的新型膝关节假体(见图1),包含股骨髁、半月板、胫骨托等部件,每个部件准备多种规格;对照组采用北京爱康宜诚医疗器械有限公司成熟的A3膝关节假体。两组均为骨水泥固定型后稳定型(PS)假体。术后3个月、6个月、1年、2年对受试者进行随访。本研究已取得华中科技大学药物临床试验伦理委员会审批([2016]伦审字(114)号),所有受试者均签署知情同意书。

图1 试验组新型国产膝关节假体大体图:A.股骨髁假体采用钴铬钼合金材料,表面行高抛光处理;B.半月板假体采用高交联聚乙烯材料和高光滑表面;C.胫骨托假体采用钴铬钼合金材料,胫骨托下部采用薄翼设计;D.膝关节假体组合
1.3 手术方法
采用腰丛并股神经阻滞进行麻醉,术中使用下肢止血带;屈膝位采用膝前正中切口经髌旁内侧入路切开皮肤及关节囊,切除滑膜及部分髌下脂肪垫,伸膝并向外侧翻转髌骨;屈膝,切除交叉韧带、内外侧半月板前角及骨赘等;胫骨侧髓外定位垂直于机械轴截骨,股骨侧髓内定位行股骨远端截骨,外翻角设为5°~7°,股骨后髁外旋3°截骨;选择合适型号假体安装试模,检查伸直与屈曲过程中内外侧软组织张力和稳定性,确保软组织平衡和下肢力线恢复正常;冲洗伤口,调制骨水泥,安装正式假体;所有患者未行髌骨置换,行髌骨成形术;冲洗、缝合伤口,放置引流管;氨甲环酸溶液通过引流管注入关节腔,夹闭4 h进行局部止血。
1.4 术后处理
术后3 d内给予抗生素预防感染;术后常规抗凝治疗25 d;术后2 d嘱患者行功能康复锻炼,并指导患者下床锻炼及行走,逐渐增加活动量;术后给予非甾体抗炎镇痛药减轻疼痛,也有助于增加活动量。
1.5 观察指标及评价标准
主要观察安全性指标和疗效指标。术后随访过程中记录患者的不良事件,如局部红肿、肌间静脉血栓、伤口渗出、切口破溃等症状的出现,嘱患者如感不适,及时联系医师,医师如实记录不良事件。术前与术后3个月、6个月、1年、2年分别记录患者的膝关节功能HSS评分[3]。随访时,受试者行膝关节正侧位X线拍片,观察假体位置和有无早期松动。
1.6 统计学方法
采用SPSS 18.0进行统计分析,计量资料以均数±标准差表示。两组之间计量资料的比较采用独立样本t检验,组内术前、术后的比较使用配对t检验。两组之间计数资料的比较采用χ2检验或Fisher精确检验。P<0.05为差异有统计学意义。
2 结果
2.1 一般资料比较
本研究72例受试者均完成了随访,纳入符合方案集(per protocol set,PPS)和安全性分析数据集(safety set,SS)进行疗效和安全性分析。两组受试者术前在年龄、性别、BMI及膝关节疾病类型等方面,差异无统计学意义(P均>0.05),具有可比性,见表1。
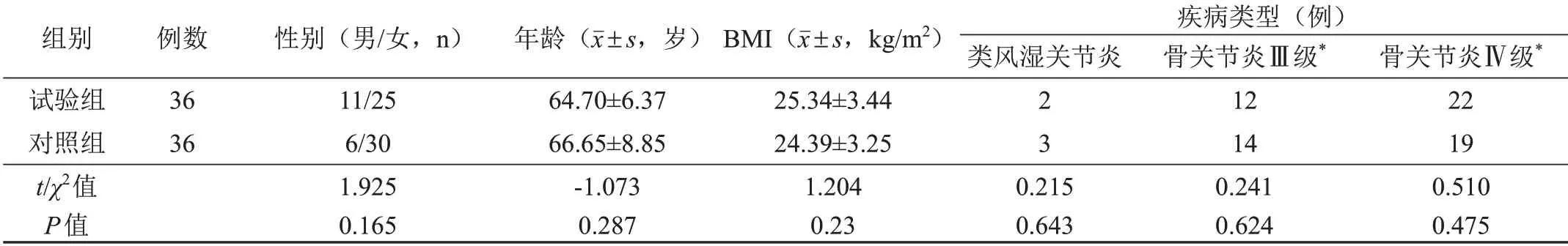
表1 两组受试者术前一般资料比较
2.2 两组受试者不同随访时间点的HSS评分
所有受试者术后经过2年的随访,分别统计两组受试者在术前、术后3个月、术后6个月、术后1年、术后2年的膝关节HSS评分。试验组和对照组术前膝关节HSS评分分别为(56.95±13.07)分、(55.25±9.47)分,两组之间比较差异无统计学意义P>0.05。术后3个月、6个月、1年、2年进行随访,试验组HSS评分分别为:(76.85±9.88)分、(82.80±7.15)分、(88.22±5.95)分、(88.94±4.38)分,对照组HSS评分分别为:(77.09±6.41)分、(83.77±6.04)分、(88.96±5.37)分、(89.23±5.06)分。与术前相比,两组术后2年HSS评分均有明显提高(P<0.05,见表2)。两组受试者在术后各个随访时间点比较,差异无统计学意义(P>0.05,见表2)。
表2 两组受试者HSS功能评分(±s,分)
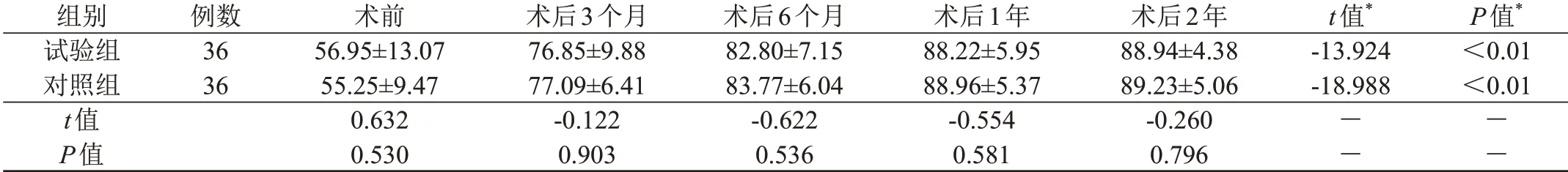
表2 两组受试者HSS功能评分(±s,分)
注:*为术后2年与术前比较。
组别试验组对照组t值P值例数36 36术前56.95±13.07 55.25±9.47 0.632 0.530术后3个月76.85±9.88 77.09±6.41-0.122 0.903术后6个月82.80±7.15 83.77±6.04-0.622 0.536术后1年88.22±5.95 88.96±5.37-0.554 0.581术后2年88.94±4.38 89.23±5.06-0.260 0.796 t值*-13.924-18.988――P值*<0.01<0.01――
2.3 不良事件
试验期间,试验组共有25例受试者发生56例次不良事件,主要有小腿肌间静脉血栓、下肢肿胀、膝关节疼痛、伤口少量渗血、伤口红肿、伤口愈合欠佳、皮温稍高、皮肤红疹、高尿酸、下肢酸胀感、低血小板血症、贫血、尿道炎、痛风、咳嗽、皮炎、肾功能异常、胃部不适、心慌胸闷等不良事件。对照组有24例受试者发生44例次不良事件,主要有切口疼痛、切口红肿、切口渗液、伤口愈合欠佳、皮肤红肿、小腿肌间静脉血栓、关节肿胀活动受限、患肢肿胀、术后贫血、心慌恶心、低热、尿路感染、甲减、中耳炎、支气管哮喘、头晕、咳嗽咳痰等。这些不良反应多发生于术后3个月之内,经对症治疗或密切观察后,症状逐渐改善或消失。试验组和对照组不良事件发生率比较,差异无统计学意义(P>0.05,见表3)。与研究器械有关的不良事件/不良反应试验组和对照组各4例,分别发生5例次和6例次(详见表4),两组之间比较,差异无统计学意义(P>0.05,见表3)。试验组4例和对照组6例受试者出现严重不良事件,均判定与研究器械无关,两组之间比较,差异无统计学意义(P>0.05,见表3)。受试者随访X线检查显示,假体位置良好,未出现早期松动(见图2、图3)。
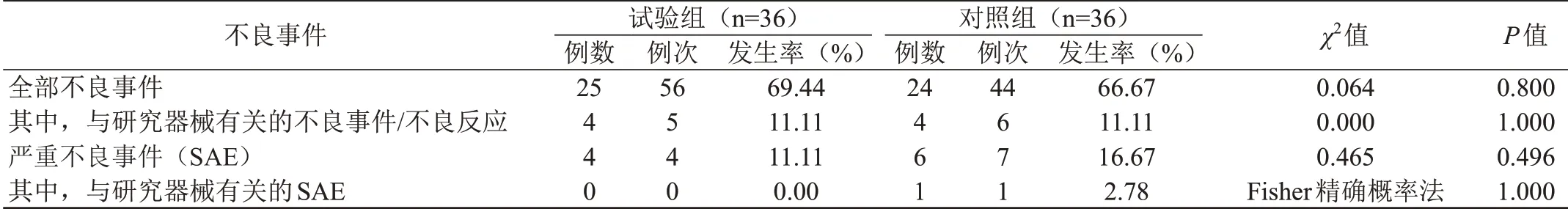
表3 两组受试者不良事件发生率总结表
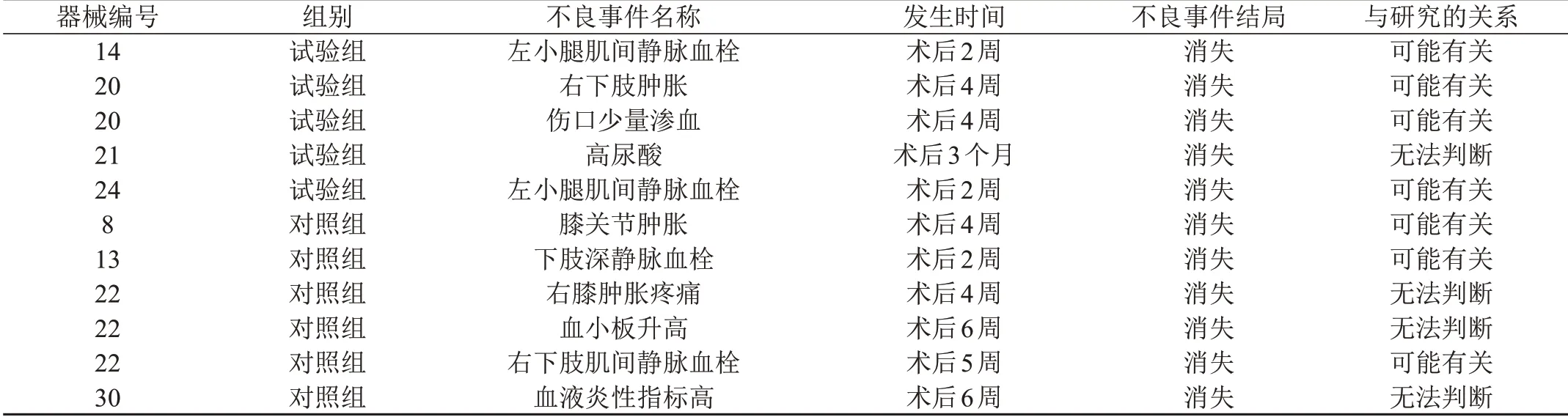
表4 与研究器械有关的不良事件总结表
典型病例1:患者,女,73岁,术前诊断左膝关节骨关节炎,行左膝全膝关节置换术(见图2)。
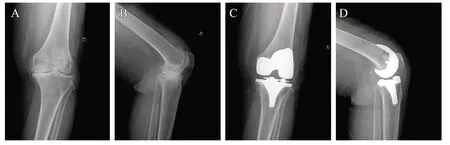
图2 试验组病例影像学图片:A.术前左膝正位片;B.术前左膝侧位片;C.术后1年左膝正位片;D.术后1年左膝侧位片
典型病例2:患者,女,77岁,术前诊断左膝关节骨关节炎,行左膝全膝关节置换术(见图3)。
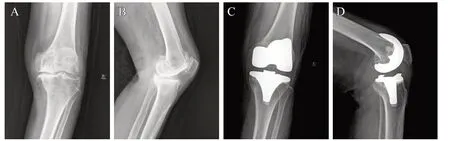
图3 对照组病例影像学图片:A.术前左膝正位片;B.术前左膝侧位片;C.术后1年左膝正位片;D.术后1年左膝侧位片
3 讨论
随着人口老龄化的到来,老年膝关节退行性变的发病率和患病人数逐年增高,国内膝关节置换数量也逐年增加,因此膝关节假体的需求量日益增加[2]。近年来,国内制造工艺和材料科学发展迅猛,国产关节假体的发展已能跟上世界的步伐。为解决庞大的市场需求和提高国产关节假体的竞争力,设计更多的安全有效的国产膝关节假体具有重要意义。本研究试验组采用新型国产膝关节假体,其半月板假体采用经辐照交联技术处理的高交联聚乙烯材料和高光滑表面,旨在提高假体的耐磨性能。目前国内外主流品牌半月板假体主要采用高分子量聚乙烯、超高分子量聚乙烯、高交联聚乙烯等几种类型的材料,其中高交联聚乙烯材料的机械强度和耐磨性能最佳[4],因此本研究试验组新型国产假体预期具有较好的耐磨性能,可提高假体使用寿命。另外,该新型假体胫骨托下部采用薄翼设计,旨在不影响固定效果的情况下减少髓腔骨质的损耗,这对患者置换术后骨质的保留是有利的。本临床试验的短期随访结果证实,试验组受试者术后1年膝关节HSS评分平均可达88分以上,受试者术后获得的功能评分和临床疗效与国内外主流品牌相当[5-6]。且试验组术后不良事件发生率与对照组无明显差异。因此,根据目前短期随访结果可以推断试验组国产新型膝关节假体用于膝关节置换手术是安全有效的。膝关节置换术能够取得良好的临床疗效,但术后并发症的预防与处理至关重要,笔者将就此方面结合本试验作以下重点讨论。
3.1 深静脉血栓形成
深静脉血栓(deep vein thrombosis,DVT)形成是TKA术后常见的严重并发症之一,可继发致命的肺栓塞,增加术后死亡风险[7]。手术时间过长、术后活动量少、血液高凝状态等是术后发生DVT的高危因素[8]。DVT的临床表现为下肢红肿、下肢压痛或疼痛、低热和脉搏增快[9]。怀疑DVT形成时,应及时行下肢血管多普勒超声或CT检查、血浆D-二聚体等标志物的检测予以诊断。为了预防术后血栓的形成,术后及时的功能锻炼结合抗凝药物的使用往往可以取得良好的效果[10]。一般情况下,建议患者术后早期抬高小腿,及早进行踝泵锻炼和下地活动,下肢肌肉的主动活动可以很好地减轻血液瘀滞和减少血栓形成。术后应常规使用抗凝药物预防血栓,笔者推荐口服利伐沙班抗凝药物至术后25 d。本临床试验中,试验组2例受试者术后发现小腿肌间静脉血栓,对照组3例受试者出现下肢深静脉血栓或小腿肌间静脉血栓,给予常规抗凝治疗和定期观察,5例受试者的血栓均逐渐消失。
3.2 感染
感染是TKA术后最严重的并发症之一,感染也是TKA术后翻修的主要原因之一。膝关节手术史、类风湿关节炎、皮肤溃疡、术前使用激素、糖尿病、营养不良、伴随银屑病等系统免疫性疾病、伴有泌尿系统感染等是TKA术后发生感染的危险因素[11-13]。持续伤口渗出、局部红肿提示感染,但有时仅为TKA术后持续疼痛,或术后膝关节功能恢复正常后出现急性疼痛[14],应注意鉴别。血液学指标、关节液检测、组织细菌培养及影像学检查有助于明确诊断[15]。根据患者的一般状况、感染时间和程度、致病菌培养结果、骨质情况等综合判断选择治疗方式,常用方法包括抗生素疗法、保留假体清创术、一期翻修或二期翻修、膝关节融合术等[16]。对于致病菌明确的急性感染,可采用保留假体的清创术,术后给予敏感抗生素。但多数感染需行翻修术,根据具体情况可采用一期或二期翻修术。对于致病菌明确、有敏感抗生素且软组织条件良好的患者,可行一期翻修手术。对于致病菌不明确、皮肤窦道形成的患者,往往采用二期翻修手术。本研究中,试验组3例受试者和对照组2例受试者术后出现切口破溃或切口渗液等切口愈合不良并发症,行切口局部清创后愈合良好,经过密切观察和随访,均未出现假体周围感染并发症。
3.3 膝关节不稳定
膝关节不稳定是TKA术后常见的并发症之一,约20%的患者因此原因需要进行翻修手术[17]。膝关节不稳主要包括伸直不稳定、屈曲不稳定、过伸不稳定及多方向不稳定等几种类型[18]。具有神经肌肉系统疾病、下肢其他关节畸形或强直、术前膝关节严重不稳的患者TKA术后容易出现关节不稳定。因此,术前应对患者进行细致全面的评估,严格把握手术适应证。除患者本身的疾病等原因外,手术因素是导致TKA术后不稳的主要原因,因此控制手术因素对预防术后不稳具有重要意义。伸直间隙过大会引起伸直不稳,屈曲间隙过大会导致屈曲不稳,伸直及屈曲间隙均较大时会导致多方向不稳[19]。因此,术中精确的截骨确保伸直及屈曲间隙平衡是术后关节稳定的基本条件。内外侧软组织不平衡会导致术后非对称性不稳定,可能会引起伸直位、屈曲位或半屈曲位的不稳,往往是由于侧副韧带和软组织松解不足或过度引起的[20]。因此,术中应采用渐进松解的方法,反复检查确保内外侧软组织张力平衡。对于TKA术后不稳的处理,应根据不稳定的时期、原因、种类和程度选择不同的方式。对于术后早期的不稳,可以尝试支具固定,待软组织粘连后达到稳定。对于轻度的不稳,可以通过佩戴支具、加强功能锻炼增强肌力的方法予以改善。对于中度以上或多方位的不稳,保守治疗往往难以取得较好的效果,可以根据具体原因选择合适的方案进行翻修手术,重建膝关节的稳定性。本试验中所有受试者在随访至2年时,均未发现膝关节不稳的并发症。
3.4 膝关节僵硬
膝关节僵硬是TKA术后常见的并发症之一,Yercan等[21]认为术后6周膝关节屈曲小于95°或屈曲挛缩大于10°即为膝关节僵硬。术前活动度欠佳、术中处理不当及术后缺乏康复锻炼均是TKA后膝关节僵硬的影响因素[22]。术中恢复良好的对线、恰当的截骨和软组织平衡对术后关节活动度的恢复至关重要,因此把控术中因素是预防术后僵硬的关键条件。术后缺乏及时有效的康复锻炼和疼痛管理不足也是导致关节活动度不佳的重要原因[23-24],TKA术后应指导患者尽早进行膝关节的功能锻炼,对于锻炼过程中疼痛明显的患者应给予镇痛的治疗措施。一般情况下,精确控制手术因素,患者早期积极的功能锻炼能够避免术后僵硬的发生。本试验中,试验组2例受试者和对照组3例受试者术后6周活动度不足90°,考虑原因是术后未进行及时的功能锻炼,后经指导加强膝关节屈伸锻炼,术后3个月活动度明显改善。
本研究的短期随访结果证实了试验组新型国产膝关节假体临床应用的安全性和有效性。但本研究存在不足之处,目前仅随访2年的时间,且随访的病例较少,其远期疗效和安全性仍需进一步研究。后续研究中,仍需扩大随访样本量和增加观察指标以更加准确的验证试验假体的远期临床应用价值。
