镜下Endo-Button固定后交叉韧带胫骨撕脱骨折
2022-04-22王于治赵庆华孙宝安
王于治,孙 羽,赵庆华,张 珂,孙宝安,汪 牛,张 锐
(1.淮北市人民医院骨一科,安徽淮北235000;2.山东第一医科大学附属中心医院,山东济南250000)
后交叉韧带断裂附带胫骨止点骨折在临床上较常见[1],通常为强大能量损伤所致,发病率约占急性膝关节损伤的3%~4.5%,是一种特殊损伤类型。损伤后的后交叉韧带止点撕脱骨折的骨折端向上、前方移位,骨折端常被周围软组织嵌顿,保守治疗骨折块不能复位,很容易出现骨折不愈合、畸形愈合,从而导致膝关节不稳及疼痛,继发半月板损伤、软骨损伤,远期导致膝关节骨关节炎[2]。目前对于后交叉韧带胫骨止点撕脱骨折骨块移位的患者尚无统一的手术治疗方案,常规的治疗方案有开放性手术及关节镜下微创手术方案。最近一项涉及637例患者的系统资料回顾,与开放手术相比,关节镜下手术治疗患者的客观和主观膝关节预后得分更高[3]。本院对于此种损伤采用关节镜下辅助小切口应用Endo-Button治疗,取得良好的临床疗效,结合文献回顾,报道如下。
1 临床资料
1.1 一般资料
本院2016年2月—2020年2月共收治后交叉韧带胫骨撕脱骨折患者17例,男12例,女5例。年龄25~49 岁,平均(34.17±8.22)岁。发病 4 h~5 d,平均(2.31±0.22)d。损伤原因:交通伤7例,运动损伤7例,其他损伤3例。影像符合Meyers-McKeever分型为Ⅱ型和Ⅲ型骨折,且骨折块完整(图1a~1c)[4],膝关节向后不稳定Ⅱ度以上。本研究经医院伦理委员会审定通过,所有患者均知情同意。
1.2 手术方法
取仰卧位,行标准前外侧及前内侧入路,置入关节镜。镜下建立后内侧入路,并扩展为约3 cm的切口(图1d),经此切口触摸后交叉韧带撕脱骨折块,初步按压复位。置入后交叉韧带重建定位器,镜下维持骨折块并良好复位。器械及后方切口辅助复位胫骨止点撕脱骨折块,辅助小切口下触及后方骨折复位平整满意,小切口对骨折块周边关节囊组织损伤小,避免后方开放关节囊[5]。由胫骨前侧置入导针穿过骨块中心,建立5 mm的骨隧道。带袢钢板由胫骨前侧下侧骨隧道口引入,通过骨折块,翻袢回拉,复位固定骨折块,骨道外收紧带袢钢板打结固定。镜下观察韧带张力良好,关节屈伸活动正常及骨块固定牢固。
术后应用抗生素0~24 h。佩戴可调节支具固定保护8周,4周内可调节支具固定于0°位保护,固定期间行股四头肌等长收缩。4周后不负重状态行膝关节屈伸功能锻炼。6周后部分负重行走功能锻炼。12周完全负重行走功能锻炼。术后9个月持续增加股四头肌锻炼,可行跑步、跳跃等非竞技性运动。
1.3 评价指标
记录围手术期情况,包括手术时间、术中出血量、切口愈合情况。采用部分负重行走时间、去掉膝关节保护支具时间、完全负重行走时间、IKDC评分、Lysholm评分、Tegner评分及术后膝关节运动范围评价临床效果。行影像检查,观察骨折复位和骨折愈合情况。
1.4 统计学方法
应用SPSS 20.0统计软件对数据进行统计分析。计量数据以±s表示,资料呈正态分布时,采用配对T检验;资料呈非正态分布时,采用Wilcoxon检验。计数资料采用x2检验或Fisher精确检验。等级资料采用Wilcoxon检验。P<0.05为差异有统计学意义。
2 结果
2.1 临床结果
所有患者均顺利完成手术,术中无神经、血管损伤等严重并发症,手术时间 64~110 min,平均(87.09±19.41) min;术中出血量 40~65 ml,平均(57.09±10.76)ml;术后切口均一期愈合,愈合时间10~14 d,平均(12.09±2.73)d。无切口感染、关节粘连发生。
所有患者均获随访,随访时间6~43个月,平均(29.73±7.29)个月。部分负重行走时间平均(42.12±5.98)d,去掉膝关节保护支具时间平均(56.32±9.98)d,完全负重行走时间平均(12.07±1.23)周。17例患者临床资料见表1,末次随访时IKDC评分、Lysholm评分、Tegner评分及术后膝关节运动范围均较术前显著增加(P<0.05),而KT-1000胫骨后向位移较术前显著减少(P<0.05),所有患者抽屉试验均阴性。
表1 17例患者临床结果(±s)与比较

表1 17例患者临床结果(±s)与比较
指标I K D C评分(分)L y s h o l m评分(分)T e g n e r评分(分)K T-1 0 0 0位移(m m)膝关节运动范围(°)术前5 2.1 2±6.5 1 5 3.7 1±6.2 2 1.4 6±0.7 1 9.0 1±1.1 6 1 0 7.3 1±6.3 9末次随访9 0.4 3±8.3 7 9 3.4 6±7.8 7 6.8 3±0.3 3 1.1 2±0.7 9 1 3 3.2 2±9.1 7 P值<0.0 0 1<0.0 0 1<0.0 0 1<0.0 0 1<0.0 0 1
2.2 影像评估
术后影像显示17例患者骨折复位良好,其中16例解剖复位(图1e,1f),15例骨折移位<2 mm,2例骨折移位≥2 mm。定期影像检查显示,<12周撕脱骨块愈合2例,12~16周骨折愈合12例,≥16周骨折愈合3例。至末次随访时,17例患者的双侧袢钢板位置良好,无松动(图1g,1h)。
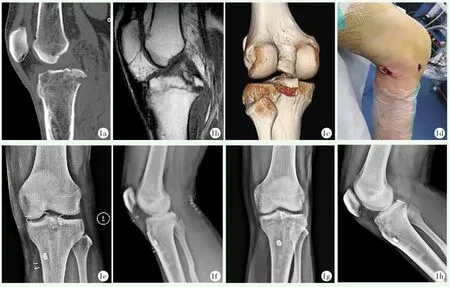
图1 患者,男,39岁 1a~1c:术前影像检查显示后交叉韧带断裂胫骨止点撕脱骨,骨折块完整,明显移位 1d:术中前内入口,以及扩大的后内入口外观 1e,1f:术后2 d膝关节正侧位X线片示骨折复位良好 1g,1h:术后12周复查正侧位X线片示骨折愈合良好,内固定无移位
3 讨论
膝关节后交叉韧带(posterior cruciate ligament,PCL)是稳定膝关节屈伸及旋转运动的重要结构,临床所见后交叉韧带断裂伴胫骨止点撕脱骨折多为强大能量损伤所致。因后交叉韧带的张力本身要大于前交叉韧带,撕脱后胫骨止点骨折块容易移位,对于骨块移位的病例单纯保守治疗骨折不愈合率高达80%[6]。目前治疗方案临床上主要是以Meyers-Mckeever分型为参考依据,对于I型骨折未出现骨块移位的采取保守治疗,Ⅱ型和Ⅲ型骨折需积极手术治疗,通过手术治疗可以更好地恢复PCL的功能[7],降低遗留膝关节疼痛、反复积液等并发症概率。因此及时有效的科学治疗,对恢复膝关节稳定性、生物力学以及预防骨关节炎的早期发生有着重要意义[8,9]。
PCL断裂胫骨止点撕脱骨折手术治疗目前临床上常采用开放切开复位内固定和关节镜下复位固定[10]。常规的开放性手术方法是通过腘窝“S”形入路或者膝后内侧倒“L”形入路等行骨折切开复位内固定手术治疗[11],取得一定的临床疗效。但开放性手术对膝关节结构破坏性及侵袭性更强,浅层组织、肌肉及后方关节囊破坏性较强,有些术者为了术区视野的清晰需要显露腓肠肌内侧头,增加损伤概率,导致术后腓肠肌肌无力。同时开放手术无法确定关节内其他结构的损伤情况,且存在损伤邻近血管神经、术后瘢痕组织粘连及膝关节活动度下降的风险[12]。随着关节镜及固定材料技术的进步,有更多的国内外学者倾向于使用关节镜微创治疗PCL胫骨止点撕脱骨折[13,14]。目前临床上关节镜治疗手段多以螺钉、纽扣等固定手术治疗为主,但传统的螺钉及纽扣固定受到骨折块大小限制(骨块>5 mm),骨块太小或者粉碎性,固定后容易滑脱,导致固定失效。关节镜下的操作也是难点,因PCL撕脱的骨碎片位于胫骨后平台深处,行关节囊内固定,需要娴熟的手术技巧和丰富的临床经验。本院在现有的关节镜技术下,辅助膝关节后内侧2~3 cm切口,采用手指钝性分离软组织至骨折骨块处,将Endo-Button带袢钢板穿过骨块或者撕脱骨块与韧带的移行处,行囊外固定,通过牵引力及手指复位骨块,并在关节镜监视下观察复位情况,将其固定。因不分离关节囊,关节囊本身对骨块形成完全包裹作用,不会导致骨块的复位困难,此种固定方法在生物力学上属于弹性固定,也不会受到骨块碎裂程度及大小的限制,甚至粉碎性骨折依然适用[15],复位后形成良好的对线对位,同时拉力线强度为2 000 N的力量,能够获得即可的稳定性,并且能够在骨折愈合前维持良好的张力[16],患者12周骨折愈合良好,达到满意的治疗效果。辅助外侧小切口,较传统开放性手术,对膝关节的组织结构损伤小,能够降低神经损伤、术后关节瘢痕粘连及功能障碍的风险,术后膝关节功能恢复较好,同时也降低镜下操作难度。
该手术方法创伤小,安全可靠。虽然手术操作难度降低,但作者建议,实施此种手术方案的医生,应具备熟练的关节镜下交叉韧带重建经验,尤其是后交叉韧带重建的熟练技能。同时术后系统性康复也是治疗的重要环节,需要临床医生重视。但本研究样本量相对较小,仍需增大样本量研究以进一步论证其治疗的安全性及有效性。
