脑室帽状腱膜下引流术治疗早产儿脑室内出血后脑积水的疗效分析
2022-04-14曹广娜张扬常艳美童笑梅
曹广娜 张扬 常艳美 童笑梅
1 北京大学第三医院儿科,北京 100191;2 北京大学第一医院神经外科,北京 100034
早产儿脑积水可引起脑白质受损,导致认知和精神运动延迟,近1/3 的早产儿脑积水患儿患有癫痫,也是脑瘫的独立危险因素,严重影响早产儿的远期预后及生存质量[1-2]。 因此及时治疗早产儿脑积水是新生儿重症监护病房(neonatal intensive care unit,NICU)具有挑战性的治疗措施之一。 大量研究表明,对脑积水婴儿进行积极治疗有助于恢复大脑皮层厚度,可以取得良好的神经发育结果[3]。 尽管永久性脑室腹腔分流术(ventriculo-peritoneal shunt,VPS)是目前公认的进展性脑积水的最佳治疗方法,但是对于早产儿,尤其是超低出生体重儿,免疫系统不成熟、腹部吸收能力差及脑脊液高蛋白水平等均容易引起分流堵塞、感染等并发症,故临床上常采取多种临时外科手术(temporizing neurosurgical procedures,TNPs)暂时缓解脑室积水[4]。 但目前对于各种 TNPs 方法的选择尚缺乏统一的方案或指南,脑积水病因多样,包括综合征型脑积水及非综合征型脑积水,非综合征型脑积水的病因包括感染、肿瘤、颅内出血等,但早产儿脑积水的最常见病因为脑室内出血后脑积水[5]。 本文回顾性分析北京大学第三医院早产儿脑室内出血后脑积水患儿脑室帽状腱膜下(ventriculosubgaleal, VSG)引流术的应用情况,评估其安全性、有效性。
材料与方法
一、一般资料
以2012 年11 月至2019 年11 月北京大学第三医院收治的5 例于新生儿重症监护病房接受VSG 分流术的早产儿脑积水患者为研究对象。 男3 例,女2例;胎龄(29.36 ± 3.43)周;出生体重(1 560.00 ±665.85)g;行 VSG 时日龄 9 ~39 d,中位数 30(15,36)d。 围产期并发疾病包括:窒息2 例,新生儿呼吸窘迫综合征3 例,动脉导管未闭4 例,持续肺动脉高压3 例,败血症1 例,呼吸性酸中毒5 例。 脑积水原因均为脑室内出血(intraventricular hemorrhage,IVH)继发出血后脑积水(posthemorrhagic hydrocephalus,PHH),见表 1。 病例纳入标准: ①胎龄 < 37周; ②住院期间行VSG 手术治疗; ③有明显的前囟张力增高、头围增大、骨缝裂开等颅压升高征象,头颅超声或MRI 提示脑室显著扩张及脑室周围白质受压等进展性脑积水现象; ④确诊脑积水后1 周内,2 次头颅超声检查提示侧脑室宽度增大,超过2 mm。 排除标准:术前存在中枢神经系统感染、先天代谢缺陷病等其他因素所致的脑积水。 本研究已通过北京大学第三医院伦理委员会审核批准(IRB00006761-M2021295)。
二、手术方法
手术前向患儿家长详细说明脑室帽状腱膜下引流术利弊、风险及后续治疗方案。 患儿仰卧,标记头颅矢状缝以及前囟、冠状缝,选择中线旁约2 cm、冠状缝前约1 cm 处作为穿刺点。 常规消毒铺单,1%利多卡因局部浸润麻醉。 于拟定穿刺点额侧作约2 cm 弧形头皮切口至骨膜外,克氏针锥骨孔。向同侧顶部尽可能大范围扩张帽状腱膜下间隙。经骨孔行侧脑室穿刺,进管深度约4 cm。 于骨孔旁骨膜上缝合1 针,以缝线固定导管。 剪去导管多余长度后,置入顶部帽状腱膜下间隙。 缝合伤口,以套管针经伤口向帽状腱膜下间隙内注入约5 mL 生理盐水使之充盈,伤口处略加压包扎。 术后注意帽状腱膜下间隙处勿受压。
三、观察指标
①基本指标:VSG 引流术前后头围、脑脊液蛋白及脑脊液细胞数。 ②有效性评价:VSG 引流术后头围、脑脊液蛋白及细胞数等指标明显改善、影像学提示侧脑室恢复正常大小且临床症状好转判定为有效;上述指标均无改善判定为无效。 ③安全性评价:分析VSG 分流术置管难易程度及VSG 引流术相关并发症的发生情况,包括感染、堵管、局部皮肤红斑、脑脊液漏等。 ④儿童保健门诊随访患儿神经系统发育情况。
结 果
一、基本情况
5 例患儿共进行6 次VSG 引流术,其中病例2进行2 次手术。 6 次均手术顺利,分流导管留置时间 1 ~18 个月,中位数 8.75 个月。
二、治疗效果
手术前后动态监测头颅B 超,完善头颅MRI(图1)。 VSG 引流术后临床症状均好转,监测头围、脑脊液蛋白及脑脊液细胞数均较术前有所改善(表1)。

表1 5 例脑室内出血后脑积水患儿6 次VSG 治疗前后头围及脑脊液变化Table 1 Changes of head circumference and cerebrospinal fluid before and after 6 sessions of VSG treatment
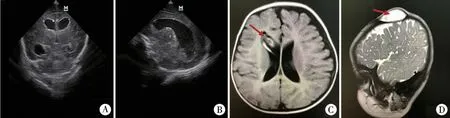
图1 脑室内出血后脑积水VSG 手术前后B 超及MRI 图片 A:术前头颅超声可见侧脑室前脚明显圆钝,呈球形; B:术前头颅超声显示侧脑室明显扩张,有张力感; C:术后1 周侧脑室扩张好转,右侧侧脑室前脚内可见引流管影; D:VSG 引流术后帽状腱膜下囊袋 注 VSG:脑室帽状腱膜下Fig.1 Ultrasound and MRI images before and after VSG in a preterm PHH infant
三、随访结果
帽状腱膜下囊袋关闭1 例,堵管1 例,均发生于病例2。 病例2 出生后26 d 行右侧 VSG 引流术,出生后39 d 行左侧VSG 引流术;出生后52 d 右侧出现帽状腱膜下囊袋塌陷闭合,经调整引流管位置后再次应用;出生后63 d 左侧VSG 引流管堵管;术后5 个月行VPS。 5 例均无导管相关感染、局部皮肤损伤、脑脊液漏等并发症发生。
患儿随访情况详见表2。 病例1、病例2 分别在出生后6 个月、出生后7 个月时行 VPS。 病例3、病例 4、病例 5 分别在 1 岁、1.5 岁、1.5 岁时病情得到稳定,拔出引流管,未行 VPS。 5 例均存活,病例1患儿中度智力低下,病例2 患儿轻度智力低下,病例3、病例4、病例5 均已正常入学。

表2 5 例行VSG 引流术的脑室内出血后脑积水患儿的临床资料及随访情况Table 2 Clinical data and follow-up profiles of 5 children after VSG shunt
讨 论
1893 年Von Mikulicz 首次将 VSG 引流术应用于临床[6]。 其适应证不仅限于PHH,也包括其他病因的脑积水,如脑肿瘤、硬膜下积液和感染等引起的脑积水[7-8]。 VSG 引流术从早产儿、婴幼儿至成人均有报道[9]。 虽然其应用时间已经超过100 年,部分文献将其列为TNPs 的首选治疗方案,但文献报道VSG 引流术的应用率远低于其他手术方法[8]。本文对早产儿脑室内出血后脑积水应用VSG 引流术治疗的安全性及有效性进行分析。 5 例均为出血后梗阻性脑积水,2 例为超低出生体重早产儿。 早产儿室管膜下生发基质发育不成熟,生发基质中薄壁毛细血管周围缺乏支持组织;早产儿神经系统发育尚不成熟,易出现呼吸和血流动力学不稳定,从而导致脑血流的波动。 约20%的早产儿和极低出生体重的新生儿会发生IVH,其中35%的病例会发展为 PHH[4,10-12]。 未经治疗的脑室内出血后梗阻性脑积水预后差,约50%的患儿3 年内死亡,77%~80%在成年前死亡;而早期发现后采取积极治疗能显著改善患儿预后,生存率可达 89%~95%[11,13]。因此,对早产儿脑室内出血后脑积水的有效治疗方式进行深入研究具有重要的意义。
目前早产儿出血后脑积水何时进行干预暂无共识,但尽早干预有益于改善远期神经系统预后和降低无分流存活率[4]。 在成人中,VPS 通常为脑积水的首选治疗方案,但由于早产儿具有体重低、易感染及存在腹部并发症等因素,早产儿往往无法立即进行 VPS[14]。 早产儿出血后脑积水早期进行VPS 存在较高的分流感染率。 有研究人员认为,由于出血后脑积水临床改善至少需要5 周,遂主张PHH 早产儿推迟进行 VPS[15]。 大部分文献建议新生儿体重达到2 ~2.5 kg 以上或脑脊液蛋白浓度低于 0.5 ~1 g/dL 时进行 VPS[16]。 目前也有文献认为不应将VPS 视为一线治疗方案,因为并非所有患儿都需要最终VPS 手术分流转换[17-18]。 尽早改善脑室扩张可降低颅内出血严重程度,减少神经系统的损害,改善远期发育结局。 既往及现有临时治疗方案主要包括应用利尿剂、连续腰椎穿刺、脑室内纤溶、脑室储液装置 (ventricular access devices,VADs)、脑室外引流术和 VSG 引流术。 2014 版儿童脑积水循证指南指出,PHH 早产儿不推荐使用乙酰唑胺、速尿、脑室内溶栓剂;不建议常规使用连续腰椎穿刺;PHH 的治疗选择包括:VADs、VSG 引流术、侧脑室引流及VPS;与VADs 相比,VSG 引流术减少了每日 CSF 抽吸的需要[19]。 指南中对 VSG 引流术的应用给予了肯定。 临床常用的连续腰椎穿刺操作方便,可清除部分血性脑脊液,降低脑脊液蛋白水平,对于出血量少的患儿简单有效,短期应用可缓解症状;但每次穿刺量有限,且无法长期连续进行。 若病情较重、脑积水持续无缓解,需寻找其他过渡方案。 本研究中所有患儿发生脑积水时均体重偏低,且伴有其他系统不同类型的严重疾病,5 例PHH 均发生于机械通气治疗过程中,且脑脊液蛋白水平均明显升高,无法直接行VPS 手术,故采用了临时过渡方案。
本研究中所有VSG 手术均在新生儿重症监护病房床旁进行,避免了进出手术室来回搬动患儿。Karas 等[20]对行 VSG 分流术的患儿资料进行回顾性分析,将手术地点为手术室和新生儿重症监护病房的患儿进行比较,发现两组围手术期或术中风险没有差异,感染风险亦接近;且该研究发现新生儿重症监护病房组患儿VSG 引流术后帽状腱膜下囊平均应用时间(73 d)长于手术室组应用时间(43 d)。 本组患儿手术过程中生命体征均相对平稳,过程顺利,均未发生后续置管相关感染,充分证明该操作在新生儿重症监护病房床旁进行安全可靠。 VSG 手术分流管一端位于侧脑室,一端位于帽状腱膜下,位于帽状腱膜下的一端将引流出的脑脊液通过帽状腱膜下间隙吸收,该间隙具有弹性和较好的吸收能力,且走行血管较少。 该术式具有显著优势: ①操作简单,创伤小,建立了持续性减压,抑制了脑积水时出现的颅内压间歇峰值; ②基本不会导致电解质和营养物质丢失; ③相对于连续腰椎穿刺、侧脑室引流或VADs,该术式采用了相对更为自然的脑脊液吸收机制; ④VSG 引流术通过帽状腱膜下囊袋进行脑脊液再吸收,基本无需额外对帽状腱膜下囊袋穿刺抽液,可较长时间使用,文献报道最长应用时间为 2.5 年[1,3,7]。 本研究中 5 例患儿手术后均不需要额外穿刺抽液,其中病例4 及病例5为双胎,两例患儿术后通过帽状腱膜下囊袋引流时间最长,为18 个月。 早产儿皮肤脆弱,VSG 引流术避免了反复穿刺引起的皮肤及皮下组织损伤,无需额外为患儿补充含钠电解质,降低了家庭护理及经济负担。
VSG 引流术常见并发症包括:梗阻、头皮感染、头皮组织破坏、脑脊液漏、颅型异常、囊袋闭合等;相对罕见的并发症包括术后严重颅内出血、继发性脑膨出[21-23]。 因为 VSG 是一个封闭的系统,从理论上讲,降低感染风险同时,堵管的风险可能会升高。 既往回顾性研究报道中,感染仍是最常见的并发症,其中金黄色葡萄球菌和表皮葡萄球菌常见[8]。
本组5 例6 次VSG 手术均未发生相关感染。病例2 在第2 次VSG 引流术后发生堵管,其余患儿均未发生堵管情况。 由于早产儿头皮薄,无法进行多层缝合,本组5 例均用一层线缝合,无一例出现术后脑脊液漏。 VSG 术后的另一个严重并发症是囊袋塌陷闭合,文献报道如早期发现囊袋塌陷,可从外部沿着皮下平面移动导管,重新打开塌陷的囊袋,但该调整方案需早期进行[7]。
本研究中,病例2 行第2 次VSG 手术后出现了堵管并发症,改为Omaya 囊植入治疗。 Omaya 囊是常用的VADs 装置,在临床不仅应用于PHH,对于脑肿瘤合并脑积水的部分患儿也可于术前或术中埋置 Omaya 囊。 在 PHH 治疗中,VSG 和 VADs 反复穿刺放液是最常用的TNPs。 研究发现,二者在感染、梗阻、有效率及死亡率方面差异均无统计学意义,但 VSG 分流术更方便,且减少了反复穿刺[1,2,24-28]。Kariyattil 等[27]发现 VSG 引流术是一种简单的、易于护理的TNPs 方法,且更节省医疗成本,尤其适用于医疗资源不足的地区。
Wellons 等[25]通过多 中 心 研 究发 现, 应 用VADs 与VSG 引流术的患儿永久分流率存在显著差异,究其原因,脑室内出血患儿脑脊液中血液可阻塞蛛网膜下腔,降低蛛网膜颗粒对脑脊液的吸收能力,VSG 引流术通过帽状腱膜下间隙存在的内在驱动力启动脑脊液吸收途径,降低脑室压力,减少脑脊液内出血碎片,可减轻对蛛网膜颗粒细胞的损伤,降低了永久分流率[25,28]。 2020 年一项基于 215例VSG 引流术患儿的回顾性研究表明,VSG 可延迟VPS 手术的时间,甚至可避免永久分流手术[29]。
本研究结果表明,VSG 引流术是治疗PHH 的一种有效的临时手术方法,可持续引流脑脊液,大多数相关并发症具有可逆性。 随着VSG 引流术的使用,对永久性VPS 的需求有下降的趋势。 但本研究为回顾性研究,且病例数较少,有待进一步扩大样本量进行分析,以尽早建立PHH 的标准化治疗方案。
利益冲突所有作者均声明不存在利益冲突
作者贡献声明文献检索为曹广娜、常艳美,论文调查设计为曹广娜、常艳美、童笑梅,数据收集与分析为曹广娜、张扬、常艳美,论文结果撰写为曹广娜、张扬、常艳美,论文讨论分析为曹广娜、张扬、常艳美、童笑梅
