健脾祛湿方敷脐联合脊柱推拿对小儿腹泻(脾虚湿盛证)肠黏膜屏障功能、肠道菌群和促炎因子的影响Δ
2022-04-07李媛媛冯海荣
李媛媛,冯海荣
(1.解放军总医院第八医学中心儿科,北京 100091; 2.北京市通州区妇幼保健院儿科,北京 101100)
腹泻为小儿常见病,表现为大便次数增多而粪质稀薄如水样,其发病率在小儿疾病中仅次于呼吸道感染性疾病,且在6个月至2岁的婴幼儿群体中最为高发,原因在于患儿年幼,免疫功能低下,易受病原或多种因素感染影响发生胃肠道疾病,延误治疗可能导致患儿生长发育障碍或营养不良。现代医学治疗该病主要通过饮食管理和抗感染治疗,但由于患儿年幼,机体功能发育不全,故应慎用抗菌药物,因此,寻求安全有效的治疗方式具有重要意义。腹泻在中医中对应“泄泻”病名,中医认为,脾虚是引起泄泻的最主要病因,脾气虚则水谷精微运化失常,湿浊内生,混杂而下,引起泄泻[1]。故本研究采用健脾祛湿方敷脐联合脊柱推拿治疗,探讨其对小儿腹泻(脾虚湿盛证)肠黏膜屏障功能、肠道菌群和促炎因子的影响,现报告如下。
1 资料与方法
1.1 资料来源
将2019年1月至2020年6月于解放军总医院第八医学中心(以下简称“我院”)住院治疗的腹泻患儿106例纳为研究对象。西医诊断标准:参考《诸福棠实用儿科学》(第8版)[2]中小儿腹泻诊断标准,(1)大便次数增加,1日>3次;(2)大便性状改变,呈稀薄样、水样或有脓血便;(3)实验室检查可从粪便样本中检测到红细胞、白细胞等,样本培养可见致病菌;(4)严重者可有脱水症状。中医诊断标准:参考《中医病证诊断疗效标准》[3]中小儿泄泻“脾虚证”和“湿热证”的辨证要点拟定“脾虚湿盛”证型,以久泻不止、大便稀薄、呈水样、带有奶瓣或不消化食物残渣为主症,以神疲纳呆、面色少华为次症,舌脉表现为舌质偏淡,苔薄腻,脉弱无力。纳入标准:(1)经上述中西医诊断标准确诊为轻度、中度慢性腹泻,且中医辨证为脾虚湿盛证;(2)年龄1~5周岁;(3)大便常规和生化指标检查无明显异常者;(4)患儿家属知情同意参与本研究且临床病历资料记录完整。排除标准:(1)因其他疾病引起腹泻者,如痢疾、肠道寄生虫病等;(2)重度腹泻患儿,如伴有脱水等并发症者;(3)合并不适宜参与本研究的疾病者,如肝肾功能障碍、血液系统疾病和呼吸系统疾病等;(4)营养不良患儿;(5)精神障碍患儿;(6)不能遵医嘱严格用药和治疗者;(7)治疗前1周内有服用止泻药物史者;(8)依从性差,患儿及家属不愿意配合者。将研究对象分为对照组和中医联合组,分组方法采用随机数字表法。中医联合组共53例患儿,男性26例,女性27例;平均年龄(4.76±1.24)岁。对照组共53例患儿,男性24例,女性29例;平均年龄(4.83±1.35)岁。两组患儿性别、年龄等一般资料具有可比性。我院医学伦理委员会已审查通过本研究。
1.2 方法
给予所有患儿基础对症治疗,指导患儿调节饮食,尽量使用易消化的食物;给予脱水症状的患儿口服补液盐,轻度脱水者根据体重给予50 mL/kg的补液盐补充,中度脱水者给予80~100 mL/kg的补液盐补充,以上剂量的液体均于4~6 h内口服完毕,以纠正水、电解质紊乱。(1)在此基础上,对照组患儿接受脊柱推拿:首先,医者握住患儿左手并屈曲其拇指,用另一手拇指沿桡侧边缘从指尖推向指根;接着,医者循患儿单手食指,另一只手由食指尖向指根虎口方向前推;最后,医者用食指和中指自龟尾捏起皮肤并沿督脉向大椎穴提捏,然后放松按揉背部后重复操作;1日1次,每个操作重复200~300次。(2)中医联合组患儿在对照组基础上进行健脾祛湿方敷脐治疗:健脾祛湿方组方为党参20 g,白术10 g,茯苓15 g,薏苡仁30 g,山药12 g,苍术9 g,砂仁6 g,木香9 g,葛根12 g,甘草6 g,共炒焦研细末并装瓶密封,治疗时取用;治疗前使用消毒棉球将脐窝进行充分消毒,用黄酒将药粉调和成糊状并装入敷袋内,扎紧袋口,加热至约37 ℃将敷料置于患儿脐部神阙穴上并用毛巾保温,1日1次,1次20 min。治疗期间,若患儿出现腹泻、头晕和皮疹等任何不良反应,如实记录,并根据患儿实际情况由主治医师决定是否停药以及采取相关对症处理措施。两组患儿均连续治疗7 d。
1.3 观察指标
(1)评估两组患儿治疗前后的中医症状积分,评分标准参考《中医病证诊断疗效标准》[3]。大便泄泻症状根据轻、中和重不同严重程度分别记2、4及6分,其中轻度为大便不能成形,1日3~4次;中度为大便稀溏,1日5~10次;重度为大便如水样,1日>10次。腹胀腹痛根据轻、中及重不同严重程度分别记2、4及6分,其中轻度为偶有轻微腹胀腹痛;中度为腹胀腹痛较重,但能忍受;重度为剧烈腹胀腹痛,无法忍受需服药控制。肠鸣根据轻、中及重不同严重程度分别记1、2及3分,其中轻度为偶有肠鸣;中度为时有肠鸣;重度为肠鸣持续不已。脘腹痞满根据轻、中及重不同严重程度分别记1、2及3分,其中轻度为食后脘腹痞满,30 min后自行缓解;中度为食后脘腹痞满,2 h内自行缓解;重度为整日脘腹痞满。倦怠乏力根据轻、中及重不同严重程度分别记1、2及3分,其中轻度为肢体稍倦,可行轻体力行为;中度为四肢乏力,勉强行日常行为;重度为全身无力,不愿活动。食欲减退根据轻、中及重不同严重程度分别记1、2及3分,其中轻度为食欲较差,食量减少<1/3;中度为食欲不佳,食量减少>1/3;重度为终日不欲进食,食量减少1/2。(2)抽取两组患儿治疗前后晨起空腹静脉血并行血清分离,采用分光光度法检测D-乳酸含量和二胺氧化酶(DAO)含量,采用酶联免疫吸附试验检测血清白细胞介素6(IL-6)、白细胞介素8(IL-8)和肿瘤坏死因子α(TNF-α)含量。(3)收集两组患儿治疗前后新鲜粪便标本0.5 g并进行10倍连续稀释,采用滴注法接种于培养基,提取相关细菌基因组DNA并运用RT-PCR技术计算粪便中乳酸杆菌、双歧杆菌和肠球菌含量,以每克粪便中上述菌群菌落数量(CFU)的对数值进行表示。(4)对比两组患儿治疗依从性,包括是否按疗程用药(包括用药次数、剂量和时间等),是否遵医嘱进行饮食健康管理,以及是否定期进行病情检查等。
1.4 疗效评定标准
疗效判定标准参考《中医病证诊断疗效标准》[3]。大便恢复正常且无各项中医症状,中医症状积分降低≥95%为临床痊愈;大便症状基本恢复,各项中医症状有改善,中医症状积分降低≥70%为显效;大便症状及中医症状有好转,中医症状积分降低≥30%为有效;大便症状和中医症状均无好转,中医症状积分降低<30%为无效。总有效率=(痊愈病例数+显效病例数+有效病例数)/总病例数×100%。
1.5 统计学方法

2 结果
2.1 两组患儿治疗前后中医症状积分比较
大便泄泻、腹胀腹痛、肠鸣、脘腹痞满、倦怠乏力和食欲减退等中医症状积分在两组患儿治疗前的比较中差异均无统计学意义(P>0.05);治疗后,两组患儿各项中医症状积分明显降低,且中医联合组患儿明显低于对照组,差异均有统计学意义(P<0.05),见表1。
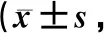
表1 两组患儿治疗前后中医症状积分比较分)
2.2 两组患儿临床疗效比较
中医联合组患儿的总有效率为94.34%(50/53),明显高于对照组(81.13%,43/53),差异有统计学意义(P<0.05),见表2。

表2 两组患儿临床疗效比较[例(%)]
2.3 两组患儿治疗前后肠黏膜屏障功能变化比较
治疗前,两组患儿血清D-乳酸和DAO含量比较,差异均无统计学意义(P>0.05);治疗后,两组患儿血清D-乳酸和DAO含量均较治疗前明显降低,且中医联合组患儿明显低于对照组,差异均有统计学意义(P<0.05),见表3。

表3 两组患儿治疗前后肠黏膜屏障功能变化比较
2.4 两组患儿治疗前后肠道菌群变化比较
两组患儿治疗前的乳酸杆菌、双歧杆菌和肠球菌含量比较,差异均无统计学意义(P>0.05);治疗后,两组患儿各菌群含量均明显高于治疗前,且中医联合组较对照组明显更高,差异均有统计学意义(P<0.05),见表4。

表4 两组患儿治疗前后肠道菌群变化比较
2.5 两组患儿治疗前后血清促炎因子含量变化比较
两组患儿治疗前的IL-6、IL-8和TNF-α含量比较,差异均无统计学意义(P>0.05);治疗后,两组患儿IL-6、IL-8和TNF-α含量均明显低于治疗前,且中医联合组较对照组明显更低,差异均有统计学意义(P<0.05),见表5。

表5 两组患儿治疗前后血清促炎因子含量变化比较
2.6 两组患儿治疗依从性比较
治疗期间,对照组和中医联合组患儿均未出现不良治疗依从事件,有较好的治疗依从性。
3 讨论
中医泄泻的临床症状与西医腹泻相对应,患者均表现为大便次数增多,同时便质稀薄如水样,早期中医将该病称为“下利”,宋朝以后统称为“泄泻”。中医认为,该病发病的主要原因在于自身脾胃虚弱以及饮食不节,胃为生纳之器官,脾为运化之器官,脾胃失司则水谷不能腐熟,水湿无以运化,水谷精微不布,清浊不分,合污而下,故呈泄泻之症。患儿脏腑娇嫩,形气未充,脾胃运化之功能尚未健全,饮食不当加之外邪侵体共同导致水湿积于体内无法运化,五谷积滞,清浊混杂,进而中气失举,导致疾病迁延难愈。因此,基于该病发病部位在于脾胃,可以补气健脾、化湿止泻之法进行治疗[4-6]。
脊柱推拿是基于中医经络腧穴学理论的经典中医外治之法,通过推拿特定穴位可通过能量信息的反馈改变脏腑的生理病理状态。泄泻病位在于脾,研究中首选的推拿部位脾经位于拇指桡侧边缘,可健脾胃、助消化、止泻痢,体现中医“治病求本”的原则;《小儿推拿秘旨》中记载,“大肠侧推到虎口,止泻止痢断根源”,补大肠可涩肠固脱、温中止泻;脊柱部位有督脉循行,旁开有夹脊穴和足太阳膀胱经,且督脉与足三阳经相交汇,以捏、捻、提、拿、推、放、按和揉等手法沿脊柱督脉向大椎穴综合应用,可强筋壮骨,温通经络,调和脏腑,调理脾胃功能。现代医学研究结果指出,脊柱督脉下密布皮质脑干束和脊髓束,而足太阳膀胱经实质为交感干,通过提捏推拿督脉和夹脊穴可有效刺激神经并将感觉传至下丘脑,促进分泌激素以调节内分泌功能,提高机体免疫功能[7-9]。
神阙穴在腹中部,脐中央,为“阴脉之海”任脉、“阳脉之海”督脉上的重要穴位。中药敷脐疗法基于脐部的穴位特点,使药物进入人体后通过药物特性归经以达到特定的疗效。本研究根据患儿脾气亏虚、湿浊内生的病因病机拟定了健脾祛湿方,全方由党参、白术、茯苓、薏苡仁、山药、苍术、砂仁、木香、葛根和甘草配伍而成,方中党参性平、味甘,归脾、肺经,有健脾益气、生津之效,且健脾运而不燥、润肺而不犯寒,对于脾虚证有较好的疗效;白术和茯苓常配伍用药,白术益气健脾、燥湿利水,炒制以后可发挥健脾、止泻之效,茯苓配伍白术可利水渗湿、健脾和中,驱邪而不伤正;薏苡仁性凉,既可补脾和中,又可渗除脾湿,药效不趋燥烈而无伤及阴津之虞;山药健脾和胃,常用于治疗脾虚泄泻和久痢;苍术入脾、胃经,可醒脾化湿,对于湿困之脾、阻滞中焦引起的脘腹痞满、大便溏泄具有较好的疗效;砂仁可化湿行气、温中止泻;木香气味芳香,有行气止痛、醒脾开胃之效,可减轻党参、白术等补益药之滋腻,使全方补而不滞;葛根可生津止渴、升阳止泻;甘草既能健脾益气又兼顾调和诸药药性之功,同时可缓泄泻伴腹痛之症。现代药理学研究结果表明,党参中多糖类、甾醇类和内酯类等多种化学成分具有保护胃黏膜和调节肠道运动的作用[10];山药可促进肠道吸收功能,并通过抑制血清淀粉酶的分泌而改善消化功能[11];张晓丹等[12]在对脾气虚型腹泻大鼠的实验中发现,白术和茯苓灌胃给药后,大鼠胃肠壁变薄程度和大小肠的充血水肿程度有所缓解,同时小肠推进率和血清钠钾含量明显升高,具有较好的调节水、电解质平衡的作用。
本研究结果表明,中医联合组患儿的治疗总有效率和中医症状积分改善程度均优于对照组,说明相较于单独应用脊柱推拿和常规对症治疗方案,健脾祛湿方敷脐联合脊柱推拿对于小儿腹泻的疗效更佳。二者相辅相成,健脾祛湿方敷脐具有增效作用,原因在于方中多种中药成分对于改善免疫功能、调节肠道菌群、保护胃肠黏膜和改善肠肌振幅具有一定的疗效。D-乳酸为细菌发酵产物,人体和哺乳动物在摄入食物后也无法将其快速降解,肠黏膜屏障功能受损后可导致肠黏膜通透性增加,此时肠道细菌分泌的D-乳酸则通过受损的黏膜释放入血,反映在血D-乳酸含量升高,提示肠黏膜屏障功能受损程度[13-14];DAO为肠黏膜上层绒毛细胞中的细胞内酶,具有较高的生物活性,肠黏膜细胞核酸和蛋白质的合成可影响DAO活性,肠黏膜损伤可导致肠黏膜上皮细胞成熟度降低,DAO含量升高[15-16]。本研究中,中医联合组患儿治疗后的D-乳酸和DAO含量低于对照组,说明健脾祛湿方敷脐联合脊柱推拿具有较好的改善肠黏膜屏障功能的疗效。正常生理状态下,肠道菌群处于平衡状态,肠球菌、乳酸杆菌等多种微生物具有防御病原体入侵和屏障保护的作用,其中肠球菌可降低内毒素的吸收,在肠道中形成优势菌群后具有较强的抑制致病菌的作用,而乳酸杆菌可降低结直肠黏膜通透性[17-18]。本研究中,中医联合组患儿治疗后各肠道菌群含量高于对照组,说明健脾祛湿方敷脐对于调节肠道菌群平衡具有较好的疗效。此外,肠道炎症反应也参与腹泻的发病进程,腹泻患儿T淋巴细胞亚群分布失衡,IL-6、IL-8以及TNF-α等促炎因子大量分泌,导致肠黏膜病变加重;同时,肠道内的炎症细胞浸润又进一步加重肠黏膜免疫功能紊乱[19-20]。本研究中,中医联合组患儿治疗后IL-6、IL-8以及TNF-α等促炎因子含量低于对照组,说明健脾祛湿方敷脐联合脊柱推拿可有效抑制促炎因子分泌,缓解肠道炎症反应,减轻肠黏膜屏障损伤。
综上所述,健脾祛湿方敷脐联合脊柱推拿用于小儿腹泻的疗效较好,可有效增强患儿肠黏膜屏障功能,调节肠道菌群平衡,抑制促炎因子分泌,促进患儿康复。
