彩超在腕管综合征诊断及治疗效果评价中的应用
2022-04-01赵多伟刘永涛陈丽燕宋坤修刘小智曲玉磊张月恒
赵多伟,刘永涛,陈丽燕,宋坤修,刘小智,曲玉磊,张月恒
(1.滨州医学院附属医院 手显微外科,山东 滨州 256600;2.超声医学科)
腕管综合征(Carpal tunel syndrome,CTS)是正中神经于腕管内卡压造成的一系列症状和体征的总称,是周围神经卡压综合征中最常见的一种。腕管作为一个相对密闭的腔隙,任何形式引起的空间相对或绝对减小都会产生正中神经的卡压,比如腕管内囊肿、滑膜增生及高强度重复和用力或使用手动振动工具[1]。
1 资料与方法
1.1 一般资料
本文收集2019年3月-2021年3月收治的腕管综合征患者共25例(40侧),男6例,女19例;年龄32~73岁,平均51岁。病程为2个月~20年,平均3年。所有患者均行肌电图检查确诊并行手术治疗。术前及术后1个月均行彩超检查。
1.2 纳入与排除标准
纳入标准:腕部刺激正中神经,刺激与记录电极间距离5.5~6.5 cm时末端运动潜伏期≥3.8 ms或掌腕运动传导速度≤40 m/s[2]。
排除标准:⑴肌电图检查腕管内正中神经无卡压患者;⑵合并臂丛神经损伤、糖尿病等其他可引起神经病变患者。
1.3 检查方法
通过彩超探查腕管内正中神经卡压情况,观察正中神经的形态学变化,并于腕管入口处测量正中神经的横截面积[3-4](图1-13)。
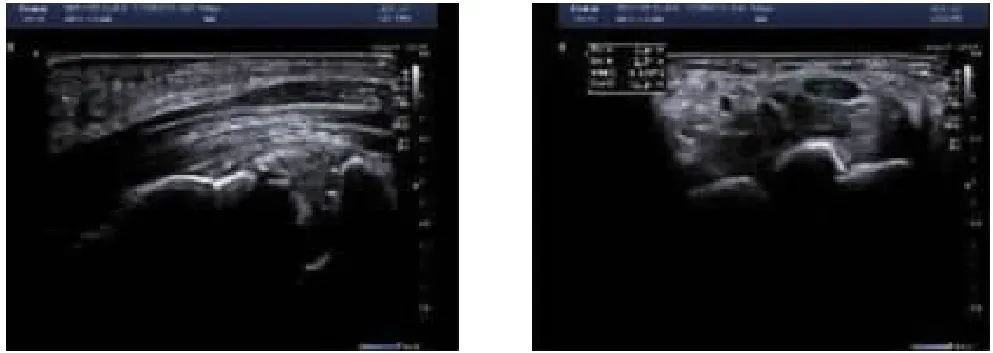
图1,2 病例1术前正中神经于腕管入口处的横截面积为0.17cm2
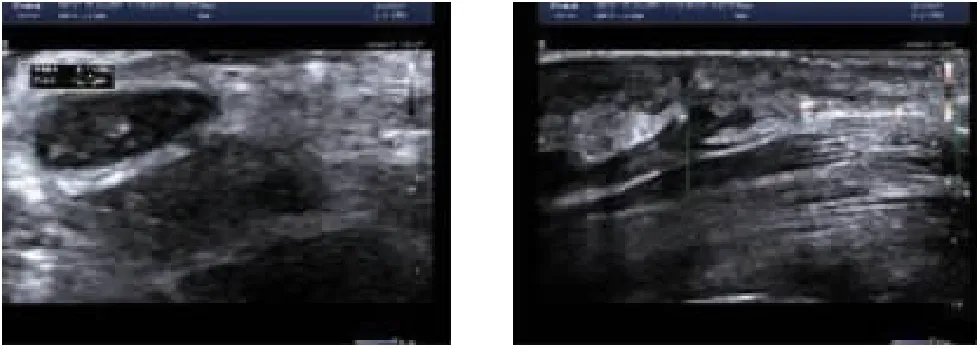
图3,4 病例1术后正中神经于腕管入口处的横截面积为0.13cm2

图5,6 病例2术前正中神经于腕管入口处的横截面积为0.11cm2

图7,8 病例2术后正中神经于腕管入口处的横截面积为0.09cm2

图9-12 病例3术前正中神经于腕管入口处的横截面积为0.19cm2
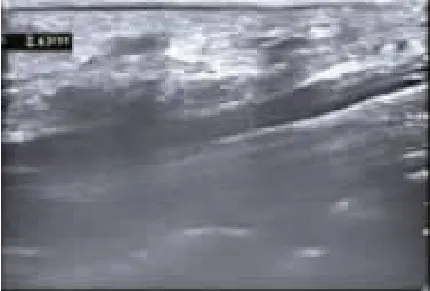
图13 病例3术后正中神经于腕管入口处的横截面积为0.13cm2
1.4 术后处理及随访
术后抬高患肢,减轻肿胀。嘱患者禁止负重及剧烈活动1个月。鼓励患者进行适当功能训练。所有患者术后1个月均于门诊就诊复查局部神经彩超,由医院超声专家测量并进行术后评价。
1.5 统计学方法
采用SPSS 25.0统计软件进行数据分析。计量数据以均数±标准差(±s)表示,组间比较采用t检验。P≤0.05为差异有统计学意义。
2 结果
通过彩超测量正中神经于豌豆骨水平的横截面积,术前及术后1个月分别(0.14±0.04)cm2、(0.11±0.02)cm2。经统计数据分析P<0.05差异具有统计学意义。
3 讨论
腕管综合征在临床中作为一种常见病,能够迅速、及时地作出诊断十分重要。临床中,患者主要以桡侧三个半手指麻木为主诉就诊,症状轻微者表现为晨起或夜间以及骑行电动车时较重,症状较重者表现为持续性麻木或大鱼际肌肉萎缩,夜间可麻醒,做甩手动作等可减轻。正中神经一旦损伤很难完全恢复,特别是其晚期运动支损伤引起的大鱼际肌萎缩,出现拇指精细动作无法完成及持物不稳、无力。因为感觉纤维比运动纤维更容易受到压迫,感觉异常和疼痛通常在CTS早期过程中占主导地位。在更严重的情况下,运动纤维受到影响,导致拇指外展和对掌无力。患者可能会描述拿东西、开罐子或扣衬衫都有困难。疼痛消失是病情严重的进一步进展,这意味着永久的感觉丧失[5]。
3.1 腕管综合征的诊断方法
目前大部分腕管综合征患者都是通过临床查体,肌电图检查作为最主要的辅助检查方法,它可以通过电刺激明确地显示正中神经在其区域内的传导速度,间接反映正中神经损伤的严重程度,但无法提供正中神经及其周围组织在腕管内的形态学变化。近年来,针对彩超诊断腕管综合征的研究颇多,彩超可以直观地显示腕管内组织的形态学变化以及正中神经在腕管内具体的卡压位置,为制定具体的手术方案发挥重要的指导作用。一旦确诊,大约90%的患者可通过手术得到预期的改善或解决症状。
肌电图作为目前诊断腕管综合征的“金标准”,但也存在其局限性:⑴患者因电刺激不适,依从性差;⑵通过电生理来检查患肢感觉、运动功能,只能评价正中神经功能状况[2,6],不能直视地发现腕管内正中神经周围的病变[7],在手术方案制定上并未提供必要帮助;⑶肌电图作为重要的检查手段,需神经损伤后14 d有效;⑷电生理检查存在有创性[2,6]。临床上要求采用更精确、更方便、更无创性的技术来确诊腕管综合征[8-9],且临床医生希望在术前能了解正中神经的形态学变化。超声诊断仪的发展及使用,为腕管综合征诊断提供了直观的声像图,有利于制定合适的手术方案[8,10]。彩超作为一种新兴的诊断方法,其经济、直观及无创性的特点,颇为患者及临床医师所接受,给临床医师的诊断提供了直观的正中神经及其周围解剖结构的超声图像资料,更能适应临床并服务于临床。高频超声能直接显示正中神经的粗细、内部结构、外膜及周围组织的结构变化,此外,在显示腕管综合征的病因上也具有一定的优势。
3.2 腕部解剖学基础
正中神经于腋窝处起自臂丛神经内、外侧束,形成具有特征性的V形,在肱动脉外侧、浅层方向向远端走行,在上臂不支配任何肌肉,正中神经在前臂距离近端腕横纹5.0 cm处潜出,走行于桡侧腕屈肌腱内侧进入腕管。腕管的外侧壁为大多角骨和舟状骨远端结节,内侧壁为钩状骨和豌豆骨,顶面为腕横韧带,底部为腕骨。腕管内容物包含9条质韧的肌腱及1条质软的正中神经。腕管作为一个由骨与纤维结构形成的隧道,空间相对封闭,缺乏伸展性和对压力的缓冲作用,一旦出现腕管内容物体积增加或腕管空间减小,位于腕管内位置表浅、相对薄弱的正中神经首先受到卡压,出现腕管综合征。临床中,大部分腕管综合征的患者通常表现为腕管内正中神经被其他结构压迫,受压后出现一系列的病理性改变,首先腕管入口处正中神经出现水肿、充血,彩超显示为正中神经的横截面积明显增加。豌豆骨水平正中神经横截面积的增大是腕管综合征最具特征的形态学改变[11-12]。右侧腕管处正中神经的横截面积(4.57~12.35)mm2,平均9.35 mm2,左侧腕管处正中神经的横截面积(5.71~11.49)mm2,平均 7.84 mm2[7]。腕管近端豌豆骨水平正中神经横截面积大于0.09 cm2可以考虑正中神经卡压,诊断为腕管综合征,其敏感性为87.3%,特异度为83.3%,并且正中神经横截面积与CTS的症状及严重程度密切相关[13]。随着病情的进展,由于压迫性缺血而造成神经内纤维化,神经轴突压缩和髓磷脂鞘消失,最后神经组织转变为纤维组织,质地变硬,出现不可逆性改变。
3.3 彩超在腕管综合征诊断中的意义
彩超可以清楚地显示CTS患者腕管内病变的范围和性质以及与周围组织的关系,弥补了肌电图的不足,为术前初步判定正中神经损伤的原因及卡压部位提供了可视化的证据,尽可能减少手术对患者的创伤以及降低因手术松解不彻底导致的术后效果不满意率。对临床的诊断及治疗有一定的指导价值。
Cartwrigh MS等[14]认为,腕管综合征患者正中神经肿胀在超声声像图上表现为神经的横截面积增大,定量评价神经卡压综合征患者神经干的粗细变化,横截面积更加可靠。均与本研究结果一致,可信度较高。进一步说明腕管综合征患者在正中神经横截面积有明显异常。因此将超声检查用于腕管综合征诊断,可有效反映患者病变情况,帮助诊断医师做出准确判断,提升诊断准确性,临床应用价值高[15]。
目前尚无公认的诊断腕管综合征参考标准,询问病史及查体作为诊断腕管综合征的初筛方法[2,7]。如果需要对临床诊断进行进一步确认,超声则被临床证实是一种非常令人满意的检查手段,对患者产生更少的心理压力、肢体疼痛和创伤,减少医疗费用支出及提高就诊效率[7]。如果存在其他实际问题,在诊断CTS时,腕管处超声可能增加电生理诊断研究的价值,并应在筛查CTS患者的腕部结构异常时考虑使用[2]。
彩超也存在其局限性:临床中,横截面积的测量具有主观性,不同医师测量结果可能存在一定的误差。其次研究人数较少及随访时间较短,尽管目前研究已表明超声的价值,但更大的样本及更长的随访时间可能会产生更精确的结果。
综上所述,本研究通过对比腕管综合征患者术前及术后在超声诊断中正中神经横截面积变化,发现腕管综合征患者术前正中神经于豌豆骨水平横截面积均明显增大,大于0.09 cm2,说明正中神经存在不同程度的卡压导致肿胀增粗。解除卡压术后,随着病情的恢复,正中神经于豌豆骨水平横截面积出现不同程度的减小,部分卡压严重的患者无法完全恢复。以腕管入口水平正中神经横截面积为指标,超声检测在反映神经受压程度上有一定的实用价值,说明超声检测对腕管综合征的诊断及效果评价具有一定的指导意义。
