胰腺癌组织ICAM-1、LRG1、TRIM14的表达及临床意义
2022-03-24余道武余天雾杨陆蒙
余道武,余天雾,苟 毅,杨陆蒙
胰腺癌是临床常见的消化系统恶性肿瘤,具有进展快、病死率高的特点[1]。因其起病隐匿且早期无典型症状,导致多数患者就诊时已进展至中晚期,错过根治性手术治疗的最佳时期,故预后较差[2]。为改善胰腺癌患者的预后,延长生存期,急需寻找便捷、准确的诊断方法,以提高早期诊断率[3]。目前,胰腺癌诊断除CT、MRI等影像学方法外,还常用癌胚抗原、糖类抗原199等肿瘤标志物,但此类标志物诊断胰腺癌的敏感度、特异度较差,早期通常无明显升高,检测到其异常升高时通常疾病已发展至中晚期[4]。因此,有必要寻找敏感度与特异度更高的生物标志物,以提高胰腺癌的早期诊断率。胰腺癌具有较强的浸润、转移特性,是其预后较差的主要原因[5]。黏附分子异常表达在肿瘤的浸润、转移中发挥重要作用,其中细胞间黏附分子-1(ICAM-1)是目前研究较多的黏附分子,在免疫应答、肿瘤转移等多种病理、生理过程中发挥关键作用[6];富亮氨酸α2糖蛋白1(LRG1)是一种抗凋亡因子,其过度表达与肿瘤细胞的迁移有关[7];三结构域蛋白14(TRIM14)属三结构域蛋白家族成员,能够参与抗细胞凋亡、促进血管生成、肿瘤转移等诸多过程[8]。本研究通过检测胰腺癌组织ICAM-1、LRG1、TRIM14表达情况,分析三者在胰腺癌中的临床意义。
1 资料与方法
1.1一般资料 纳入2016年3月—2018年3月我院收治的86例胰腺癌作为研究对象,其中男49例,女37例;年龄34~80(58.27±11.65)岁。导管腺癌46例,囊腺癌12例,黏液腺癌13例,鳞腺癌8例,低分化恶性内分泌瘤7例。①纳入标准:均符合胰腺癌诊断标准,并经手术后病理检查确诊;术前未接受任何抗肿瘤治疗;对本研究知情同意;临床资料完整。②排除标准:合并其他部位恶性肿瘤者;合并严重的肝肾功能损伤者;未接受定期随访者。本研究经医院医学伦理委员会批准执行。
1.2方法 收集患者癌组织及距离癌灶2 cm的癌旁组织标本,常规固定并经石蜡包埋切片,用于免疫组织化学检查。
1.2.1ICAM-1、LRG1、TRIM14表达检测:采用免疫组织化学法检测,石蜡切片常规脱蜡脱水;室温下使用3%过氧化氢-PBS阻断内源性过氧化物酶15 min,PBS冲洗3次,每次3 min;95 ℃条件下将切片置于枸橼酸盐缓冲液10 min,室温下冷却30 min,PBS冲洗3次,每次3 min,滤纸吸干;滴加山羊血清封闭液,放置于37 ℃湿盒内孵育30~60 min;滤纸吸取封闭液,加入一抗(1∶100),4 ℃条件下过夜;PBS冲洗3次,每次3 min,加入生物素标记的羊抗兔二抗,37 ℃条件下孵育30~60 min;PBS冲洗3次,每次3 min,加入辣根过氧化物酶标记的三抗链霉卵白素35~50 μl,37 ℃条件下孵育30~60 min;PBS冲洗3次,每次3 min,滴加DAB,避光显色,蒸馏水冲洗,10%苏木精复染;梯度乙醇脱水、二甲苯透明、封片。阴性对照采用PBS,阳性对照购自济南芯博生物科技有限公司。
1.2.2ICAM-1、LRG1、TRIM14表达阳性判定标准[9]:高倍镜下随机选取10个视野,依据染色强度及阳性细胞百分数进行计分。①染色强度:未显色0分,淡黄色1分,黄色2分,棕黄色3分。②阳性细胞百分数:<5%为0分,5%~25%为1分,26%~50%为2分,51%~75%为3分,>75%为4分。染色强度与阳性细胞百分数分值相加为总得分,1分为-,2~3分为+,4~5分为++,6~7分为+++;其中-和+记为低表达,++和+++记为高表达。
1.2.3神经浸润判定[10]:组织切片在100倍光学显微镜下观察,若胰内神经纤维或胰周神经干、神经丛发现癌细胞则可判定为神经浸润。
1.3治疗及随访 56例给予手术辅以放化疗,30例给予手术辅以化疗,根据肿瘤大小与位置选择术式,胰头癌实施胰十二指肠切除术联合消化道重建,胰体尾部肿瘤实施胰腺远端切除术。所有患者均每2个月门诊随访1次,随访时间为3年。
1.4观察指标 分别比较ICAM-1、LRG1、TRIM14在胰腺癌组织与癌旁组织中的表达情况,分析不同临床病理特征胰腺癌患者ICAM-1、LRG1、TRIM14表达情况,观察不同ICAM-1、LRG1、TRIM14表达胰腺癌患者的生存率,并分析三者与胰腺癌患者预后的关系。
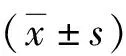
2 结果
2.1胰腺癌组织与癌旁组织ICAM-1、LRG1、TRIM14表达比较 胰腺癌组织ICAM-1、LRG1、TRIM14高表达率均高于癌旁组织,差异有统计学意义(P<0.01)。见表1。
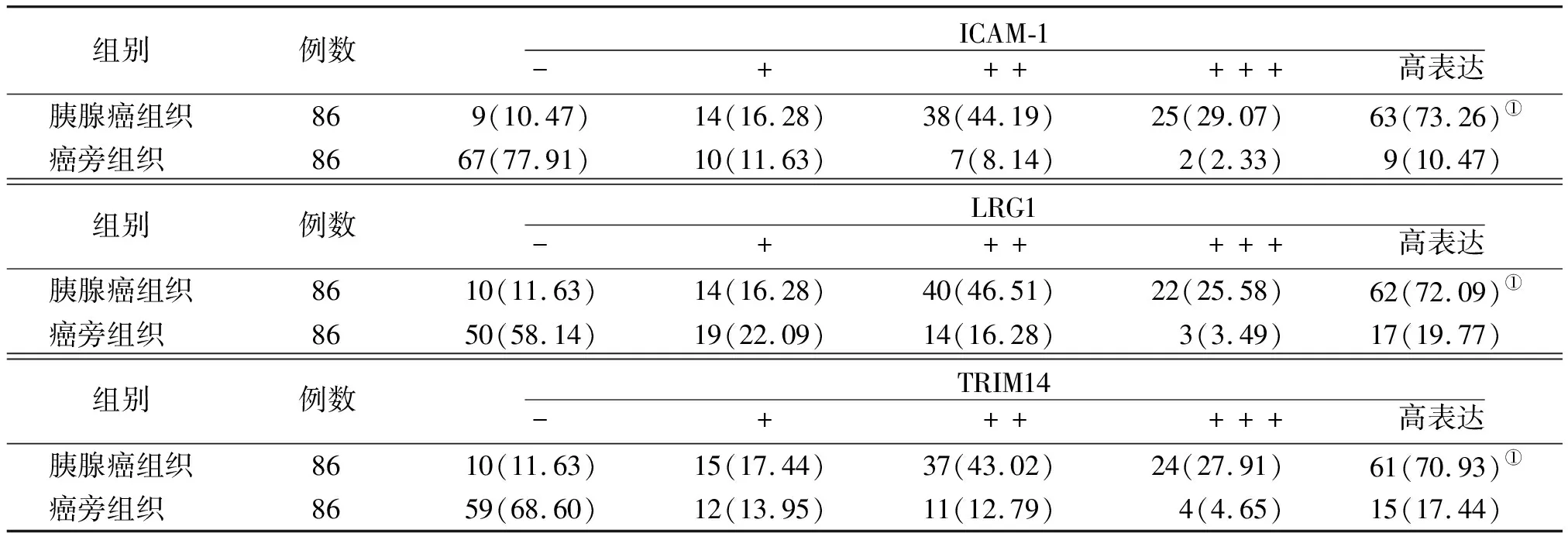
表1 胰腺癌组织与癌旁组织ICAM-1、LRG1、TRIM14表达情况比较[例(%)]
2.2不同临床病理特征胰腺癌患者ICAM-1、LRG1、TRIM14表达情况 TNM分期Ⅲ~Ⅳ期、肿瘤最大径>2 cm、中低分化、有神经浸润、有淋巴结转移胰腺癌患者ICAM-1、LRG1、TRIM14高表达率分别高于TNM分期Ⅰ~Ⅱ期、肿瘤最大径≤2 cm、高分化、无神经浸润、无淋巴结转移患者(P<0.05,P<0.01)。见表2。

表2 不同临床病理特征胰腺癌患者ICAM-1、LRG1、TRIM14高表达率比较(例)
2.3不同ICAM-1、LRG1、TRIM14表达胰腺癌患者的生存分析 ICAM-1低表达胰腺癌患者的3年生存率为30.43%,高于ICAM-1高表达患者的14.29%(P<0.05)。LRG1低表达胰腺癌患者3年生存率为33.33%,高于LRG1高表达患者的12.90%(P<0.05)。TRIM14低表达胰腺癌患者3年生存率为32.00%,高于TRIM14高表达患者的13.11%(P<0.05)。见图1。
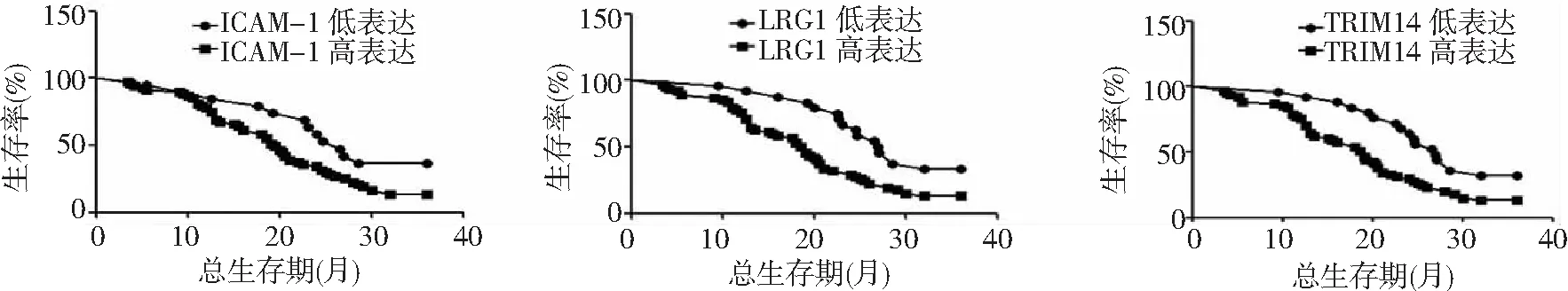
图1 不同ICAM-1、LRG1、TRIM14表达胰腺癌患者的生存曲线
2.4影响胰腺癌患者预后死亡的多因素Logistic回归分析 ICAM-1、LRG1、TRIM14高表达是胰腺癌患者预后死亡的独立危险因素(P<0.01)。见表3。
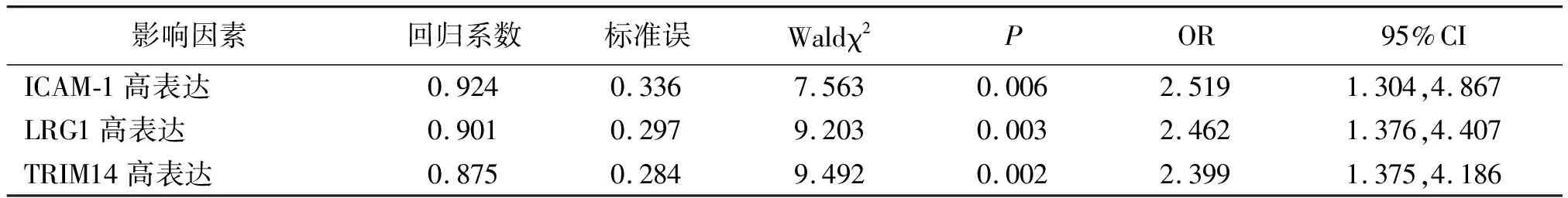
表3 影响胰腺癌患者预后死亡的多因素Logistic回归分析
3 讨论
胰腺属腹膜后位器官,位置较为隐蔽,因此胰腺癌的早期诊断较困难。又因其周围有重要器官及血管,对腹主动脉、门静脉等大血管及胆总管具有较强侵袭性,故胰腺癌是一种预后较差的恶性肿瘤。
淋巴结转移是胰腺癌最主要的转移方式,除此之外还可直接浸润神经束膜并沿束膜间隙转移,这种浸润转移方式是导致临床早期诊断、治疗困难及预后较差的主要原因[11]。在胰腺癌的浸润、转移机制中,基因发挥着重要作用,但随着研究深入,有学者发现黏附分子在其中具有重要影响[12]。黏附分子是肿瘤浸润、转移的必要条件,其异常表达发挥着关键作用。ICAM-1属免疫球蛋白超家族成员,为目前研究较多的黏附分子,除了参与细胞间的黏附作用外,还在多种炎症细胞和肿瘤细胞表面表达[13]。ICAM-1的正常表达对于免疫系统清除肿瘤细胞有一定的积极作用,但其持久、增强表达则对机体免疫系统有抑制作用,使肿瘤细胞能够逃避免疫监视[14]。根据既往研究,ICAM-1的表达与大肠癌、乳腺癌等恶性肿瘤的临床分期有密切关系,且在有淋巴结及远处转移的患者中高表达率明显升高[15]。本研究发现,胰腺癌组织ICAM-1高表达率高于癌旁组织,证实ICAM-1在胰腺癌组织中存在异常高表达。有研究证实,异常血管生成在肿瘤的发生发展过程中发挥关键作用[16]。LRG1是中性粒细胞早期分化标志物,可通过调控转化生长因子-β信号通路促进血管生成,参与细胞凋亡,调节肿瘤细胞的细胞周期[17]。除此之外,上皮细胞向间质细胞的转化是肿瘤细胞获得侵袭与转移能力的重要过程,转化生长因子-β已被证实在此过程中发挥关键作用[18-19]。本研究显示,胰腺癌组织LRG1高表达率高于癌旁组织,提示其可能与胰腺癌的发生发展有关。TRIM14属三结构域蛋白家族成员,已被证实能够参与免疫调节、血管生成、肿瘤转移等诸多过程,关于其功能研究的报道较少,且主要集中于先天性免疫方面[20]。关于TRIM14在恶性肿瘤中的作用,仅在非小细胞肺癌、胃癌中有少量报道[21]。本研究发现,胰腺癌组织TRIM14高表达率高于癌旁组织,因此推测TRIM14高表达在胰腺癌的发生发展过程中发挥重要作用。
本研究还发现,ICAM-1、LRG1、TRIM14在胰腺癌组织中的表达均与患者的主要恶性病理特征相关,具体表现为TNM分期Ⅲ~Ⅳ期、肿瘤最大径>2 cm、中低分化、有神经浸润、有淋巴结转移的胰腺癌患者ICAM-1、LRG1、TRIM14高表达率分别高于TNM分期Ⅰ~Ⅱ期、肿瘤最大径≤2 cm、高分化、无神经浸润、无淋巴结转移患者,提示ICAM-1、LRG1、TRIM14可能参与胰腺癌的进展、浸润与转移相关调控;进一步多因素Logistic回归分析显示,ICAM-1、LRG1、TRIM14高表达是胰腺癌患者预后死亡的独立危险因素;生存分析提示,ICAM-1、LRG1、TRIM14高表达胰腺癌患者3年生存率均显著降低。以上结果证实,ICAM-1、LRG1、TRIM14在胰腺癌的发生、发展、浸润、转移过程中发挥重要作用,其在癌组织中的表达水平对患者预后具有一定评估价值。
综上所述,胰腺癌组织ICAM-1、LRG1、TRIM14表达水平与患者的临床病理特征密切相关,可作为患者预后评估的指标,三者的作用机制有望为胰腺癌的治疗提供新思路。
