OCTA对无眼底病变的2型糖尿病患者黄斑微血管的观察
2022-03-22苏晶杜鹃马景学周娜磊尚庆丽
苏晶 杜鹃 马景学 周娜磊 尚庆丽
糖尿病患者一旦发生糖尿病性黄斑水肿和增殖性糖尿病视网膜病变,对视功能影响极大[1]。对人类尸眼和动物模型的组织学研究表明,糖尿病视网膜病变(DR)的病理改变早于临床表现出现[2,3]。早期监测和随访黄斑区毛细血管变化,通过管理血糖、控制血压及调节血脂等措施减轻及延缓DR的发展,有助于保持患者的中心视力。光学相干断层描血管成像技术(optical coherence tomog-raphy angiography,OCTA)无需造影剂即能显示不同层面视网膜和脉络膜血管形态、结构并能量化FAZ面积及黄斑区血流密度[4-7],近年来被广泛应用于DR的观察研究[8,9]。但目前针对无眼底病变糖尿病患者的研究较少。本研究应用OCTA对常规眼底检查未发现眼底病变的2型糖尿病患者、轻度NPDR患者及正常人进行检查,对比观察不同层面FAZ面积和黄斑血流密度及血流密度百分比,探讨OCTA在DR早期诊治中的应用价值。
1 资料与方法
1.1 一般资料 收集2017年3月至6月在我院内分泌科住院并确诊为2型糖尿病患者作为初筛对象,对上述患者进行荧光素眼底血管造影检查(fluorescein fundus angiography,FFA)、眼底彩像及其他相关检查。2名眼底病专科医师根据FFA及眼底彩像结果确定DR分期。眼底像未见到微血管瘤、无任何渗出、FFA未见微血管瘤、未见黄斑水肿、未见无灌注区者,确定为0期,入0期组共23例37眼。FFA及眼底像仅显示微血管瘤者确定为轻度NPDR期,入NPDR组共66例114眼。另收集年龄相匹配正常人39例61眼入对照组。受试者共128例,年龄22~73岁,≥50岁82例,占总体的64.1%。受试者均行OCTA检查。
1.2 纳入与排除标准
1.2.1 纳入标准:①屈光间质透明,裸眼视力≥0.1;②固视良好;③无其他全身疾病。
1.2.2 排除标准:①合并其他眼底疾病,如视网膜静脉阻塞、老年性黄斑变性、青光眼、葡萄膜炎、高度近视等眼部疾病等;②视力及固视差无法配合检查者;③屈光间质混浊如白内障、玻璃体混浊出血等导致成像不佳等患者。
1.3 设备及方法 设备为Nidek RS-3000 Advance OCT血管成像系统(RS-3000 Advance,NIDEK,JAPAN)。选择3 mm×3 mm尺寸扫描模式扫描获得3个层面图像。采用SW Elaboration计算相关参数(FAZ面积,黄斑血流密度,黄斑血流密度百分比)。其中DCP层相关数据为自动去除伪影后进行测量的数值。见图1。

图1 SCP层、DCP层及脉络膜毛细血管层OCTA图像;A~C 0期组患者SCP层、DCP层及脉络膜毛细血管层OCTA图像;D~F 0期组患者三层OCTA图像;G~I 对照组三层OCTA图像

2 结果
2.1 FAZ面积 NPDR组各层FAZ面积均值高于对照组(t=2.89,P=0.013;t=3.66,P=0.001),NPDR组和0期组没有统计学差异(t=1.89,P=0.179;t=2.13,P=0.103),0期组和对照组差异无统计学意义(t=0.48,P=0.179;t=-0.87,P=0.103)。见表1。
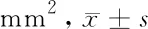
表1 3组研究对象FAZ面积比较
2.2 黄斑血流密度 0期组及NPDR组DCP层黄斑血流密度均值低于对照组(t=3.726,P<0.001;t=5.535,P<0.001)。3组研究对象SCP层和脉络膜层黄斑血流密度差异无统计学意义(F=1.925,P=0.148;F=0.046,P=0.955)。见表2。

表2 3组研究对象黄斑血流密度比较
2.3 血流密度百分比 NPDR组DCP层黄斑血流密度百分比均值低于对照组(t=-5.46,P=0.000),0期组DCP层黄斑血流密度百分比均值低于对照组(t=-3.76,P=0.001)。3组研究对象SCP层和脉络膜毛细血管层黄斑血流密度百分比差异无统计学意义(P>0.05)。见表3。
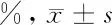
表3 3组研究对象血流密度百分比比较
2.4 糖尿病患者(NPDR组和0期组)相关性分析 采用pearson相关分析探讨糖尿病患者各层FAZ面积、黄斑血流密度与视力的关联程度。糖尿病病程与SCP层FAZ面积具有相关性(相关系数0.174)。进一步分组比较发现糖病程5~10年及≥10年的患者SCP层FAZ面积均值高于病程<5年的均值(t=-2.93,P=0.012;t=-2.41,P=0.017)。见表4。

表4 不同病程患者不同层FAZ面积比较
3 讨论
DR早期病理学改变是具有调节微血管血流量和渗透性的能力的周细胞受损,从而导致DR早期形态学改变:微血管数量异常、毛细血管闭塞及基底膜增厚[10]。因此黄斑区微血管形态、数量及血流量的变化成为可以观察DR微血管改变的指标。既往已有不同方法如胰蛋白酶消化法[11]、心理物理学方法[12]和FFA[13]观察证实糖尿病患者FAZ面积较正常人扩大[14]。因此FAZ面积可以作为一个观察DR早期微血管改变的重要指标。OCTA可将上述黄斑区微血管变化量化为FAZ面积和血流密度,为监测眼底血管改变提供了一个可靠依据。快速、无创的特点使其在无眼底病变糖尿病患者的随访中比FFA更容易被接受。近年来,有学者应用OCTA发现DR患者的不同层面FAZ面积较健康人群扩大,黄斑血流密度较健康人群降低,并且随着DR病变的严重程度而加重[15,16]。但为了探讨早期DR微血管的改变,本研究重点对无眼底病变的糖尿病患者的黄斑区视网膜血管进行观察研究。
FAZ的面积在各种力量(发育过程中的拉力[17]、眼内压[18]、血管的弹性等)的共同作用下会随着年龄慢慢增大,如果合并糖尿病等,这种现象会更明显[19]。糖尿病视网膜病变的FAZ扩大机制可能与毛细血管闭塞有关[20]。随着糖尿病患病时间延长,微血管持续受损,黄斑中心凹旁毛细血管萎缩或闭塞,导致FAZ扩大。虽然已经有充分的文献记载了DR中FAZ的扩大,但是在没有DR的糖尿病患者中,有关毛细血管定量分析的数据并不一致。 Takase等[21]应用OCTA观察到:无论有无视网膜病变,糖尿病患者的FAZ面积(尤其在DCP层)较正常人扩大。而Goudot等[22]通过对无DR的糖尿病患者与非糖尿病对照组相比,OCTA未发现到两者间的定性或定量差异,糖尿病组的SCP及DCP层FAZ较正常组均无明显扩大。亦有学者发现在没有糖尿病的正常人群中,FAZ轮廓通常亦是不规则的[23]。本研究中NPDR组SCP层、DCP层的FAZ面积分别较对照组扩大15.79%、25%(P<0.05)。正常人组、0期组与NPDR组FAZ面积虽然从数值上看是一个逐步扩大的趋势,但 0期组各层的FAZ面积与NPDR组及对照组差异并无统计学意义(P>0.05)。我们考虑可能的原因有:(1)0期是一个从健康状态到DR的过渡状态,变异范围可能较大;(2)样本的差异:无DR的糖尿病患者,其年龄、发病时间、血糖控制水平等均可能是影响微血管功能的因素;(3)FAZ面积的测量方法不同设备间尚无统一标准,不同测量者之间存在差异,即便同一设备其手动与自动测量亦可能存在一定误差。
糖尿病性黄斑缺血可以预测DR的发展及转归,因此观察随访糖尿病患者的黄斑缺血状态在临床工作中尤为重要[24,25]。有研究应用OCTA对黄斑血流密度进行了分层分析发现:随着病情加重所有层面的血流密度值均下降[26]。本研究中0期组和NPDR组DCP层的黄斑血流密度分别较对照组下降了13.88%和15.79%(P<0.05),但3组研究对象的SCP层血流密度无统计学差异。我们认为:大部分视网膜毛细血管位于临近视网膜静脉侧的深层毛细血管网[27]。因此静脉性的病变(如糖尿病)可能更容易累及深层毛细血管网。而这些毛细血管仅被周细胞包围[28],高血糖导致周细胞受损,启动DR的病理改变[29]。因此:观察糖尿病患者黄斑区血流密度变化可能对预测DR的发生发展有一定意义。3组研究对象中脉络膜层血流密度亦无统计学差异,可能由于脉络膜血供丰富、占眼部血液循环总量的90%,早期受影响相对较小有关。
Nidek RS-3000 Advance OCT血流成像系统不仅可以自动生成黄斑血流密度还可以计算黄斑区血流密度百分比,即以黄斑中心凹为圆心,直径2 mm范围内血流密度与FAZ的比值。本研究中0期组和NPDR组DCP层血流密度百分比分别较对照组下降14.74%和20.19%,各组之间的差异较血流密度更加显著。我们认为:黄斑血流密度百分比综合FAZ、无灌注区面积,以及血流密度等指标,因而更能反映黄斑区微血管的损伤程度。
本研究还对糖尿病患者不同性别、年龄、糖尿病病程、胰岛素使用年限、视力与FAZ面积、血流密度等指标进行了相关性分析。既往FAZ相关性研究中,结果不尽相同。有研究应用OCTA对健康人观察发现,FAZ面积随年龄增长每年增加1.48%[30],而Samara等[31]认为:FAZ 面积与研究对象的年龄、性别、眼压等临床相关因素均无显著相关性;在另一项OCTA研究中,发现年龄和FAZ大小关系的决定系数非常小[32]。本研究发现糖尿病病程与FAZ面积存在正相关,而患者的视力、年龄、性别及胰岛素使用年限与FAZ面积及各层血流密度之间均无明显相关性(P>0.05)。为探寻OCTA在早期DR诊断中的能力,我们将糖尿病患者划分为病程<5年、5~10年以及≥10年3组。结果是:病程5~10年和≥10年组的SCP层FAZ面积均值高于病程<5年组的均值。我们认为:随着糖尿病患病时间延长,微血管持续受损,黄斑中心凹旁毛细血管萎缩或闭塞,导致FAZ面积扩大。但患者的血糖控制水平是一个重要影响因素,有研究发现血糖水平对周细胞的影响为:恒定高血糖>血糖大幅波动>血糖波动[33],长期持续的高血糖可能对微血管损害更重。这或许能解释病史较长但血糖控制水平较好的患者黄斑缺血情况可能相对较轻。容易收集的单次空腹血糖或糖化血红蛋白,可能并不能完全体现糖尿病患者发病后的血糖波动情况。这可能需要与内分泌科室协作共同研究,才能得到相对可信的相关性结果。
本研究结果发现常规眼底检查未发现眼底病变的糖尿病患者,其黄斑区血流密度及血流密度百分比下降,提示视网膜可能已存在微血管损害;同时病程长的患者黄斑区微血管损害明显。OCTA检查有助于早期发现糖尿病患者视网膜微血管改变。
本研究存在的不足:(1)病例纳入量较小,属于小样本研究。(2)所纳取的人群年龄在22~73岁,研究结果可能不适合其他年龄段的人群。(3)OCTA 仪器有不同分层及量化标准,且自动分层可能存在偏差,未来需要更新统一分层及量化的标准,使测量更加精准。
