定量动态磁共振增强对乳腺癌的诊断:Meta分析
2022-03-21杨侃荣赵继泉欧卫谦
杨侃荣,赵继泉,欧卫谦,刘 杰
(佛山市第二人民医院磁共振室 广东 佛山 528000)
目前乳腺癌已成为危害女性健康最常见的肿瘤之一,早发现、早治疗对患者预后至关重要。定量动态增强磁共振成像(dynamic contrast-enhanced MRI,DCE-MRI)技术能测量肿瘤的血流灌注参数,但这些参数的诊断效能不明确[1],本文采用Meta分析方法系统评价定量动态增强各参数,并比较其临床意义。
1 资料与方法
1.1 文献检索
检索英文数据库包括PubMed、Web of science、Embase、Cochrane Library,中文数据库包括CNKI、万方、维普、CBM数据库自建库至2021年5月以来定量动态磁共振诊断乳腺癌的相关文献。英文检索词为:Breast Neoplasms, Magnetic Resonance Imaging,Dynamic enhancement, Quantitative Trait Loci;中文检索词为:乳腺肿瘤、乳腺癌、磁共振、动态增强、定量、诊断。
1.2 文献纳入和排除标准
纳入标准:①研究类型:乳腺癌患者且做了DCEMRI检查;②研究对象:诊断前不能明确是否有乳腺癌;③均取得病理结果;④结局指标:有定量参数的灵敏度和特异度。排除标准:①无法从文献中提取出有效的结局指标;②重复文献;③无法获取全文;④样本量太小,病例数低于10例。
1.3 文献质量评价和资料提取
采取诊断准确性试验质量评价工具2(QUADAS-2)评价文献质量及发生偏倚的可能性。由2名影像科主治医师单独对文献质量进行评估,意见分歧时请高级别医师决定。
1.4 统计学方法
采用Meta-Disc1.4及STATA14.0软件进行数据统计。对阈值效应及非阈值效应分别进行spearman相关分析及Cochran-Q检验、I2值分析。
合并效应量:计算合并各研究后的特异度、灵敏度、阳性似然比(positive likelihood ratio,PLR)、阴性似然比(negative likelihood ratio,NLR)及诊断比值比(diagnostic odds ratio,DOR)。绘制汇总受试者工作特征(summary receiver operating characteristic,SROC)曲线,计算AUC。用STATA 14.0软件进行Deek's线性回归分析,绘制漏斗图,检测并评价发表偏倚。
2 结果
2.1 文献检索及质量评价
共纳入研究文献887篇,最终选出19篇文献进行Meta分析。筛选流程见图1。纳入文献中,1篇外文文献,18篇中文文献。纳入文献中乳腺癌共843例,良性病灶589例。纳入文献质量总评价见图2。
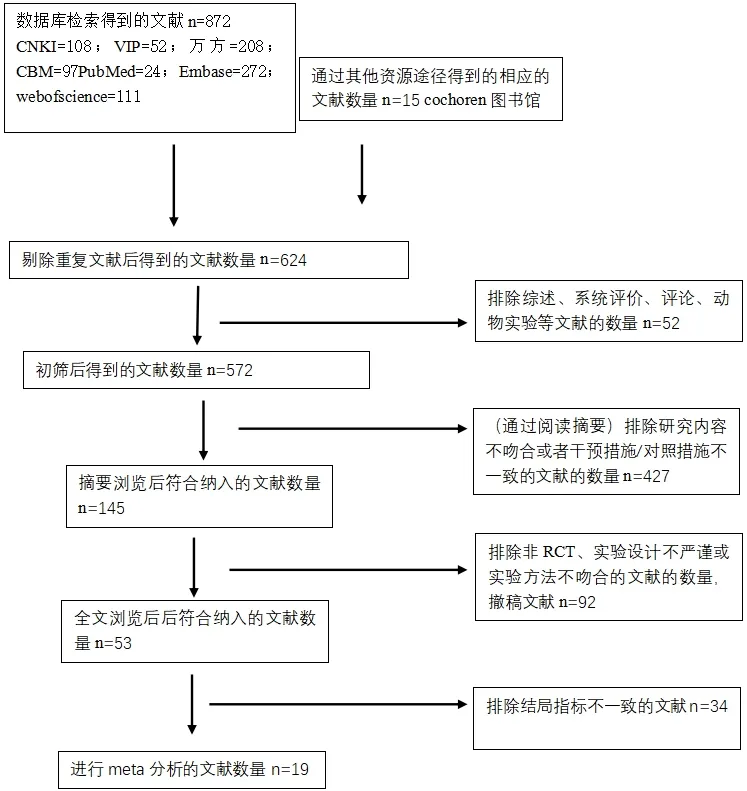
图1 文献筛选流程图

图2 文献质量评价散点图
2.2 敏感性分析
利用STATA软件分析,Ktrans的研究得出2篇原始研究存在较强的敏感性,Kep、Ve的研究各得出1篇原始研究存在较强的敏感性。综合来看研究结果稳定,可信度高。
2.3 发表偏倚
三个参数的发表偏倚检验的P值分别为PKtrans=0.43,PKep=0.17,PVe=0.7,均未见发表偏倚。
2.4 Meta分析
异质性分析:①阈值效应检验:Ktrans、Kep及Ve的灵敏度对数与(1-特异度)对数之间的spearman相关系数分别为 0.337(P=0.158> 0.05)、0.181(P=0.519>0.05)、0.039(P=0.905>0.05),差异不显著,不存在阈值效应。通过绘制SROC曲线并没有出现“肩臂状”,进一步说明本次研究无阈值效应。②非阈值效应异质性检验:三个参数诊断比值比DOR的Cochran-Q检验分别得出Cochran-Q=33.69,PKtrans=0.0138<0.05,Cochran-Q=45.41,PKep=0.000,Cochran-Q=45.7,PVe=0.000,本研究存在非阈值效应引起的异质性。DOR的 I2=46.6%(Ktrans),69.2%(Kep),75.9%(Ve),本次研究的灵敏度、特异度、阳性似然比、阴性似然比、DOR的I2均大于40%,采用随机效应模型进行5个效应量的合并。
各参数的诊断效能评价:各参数的合并效应量见表1,SROC曲线见图3~图5。
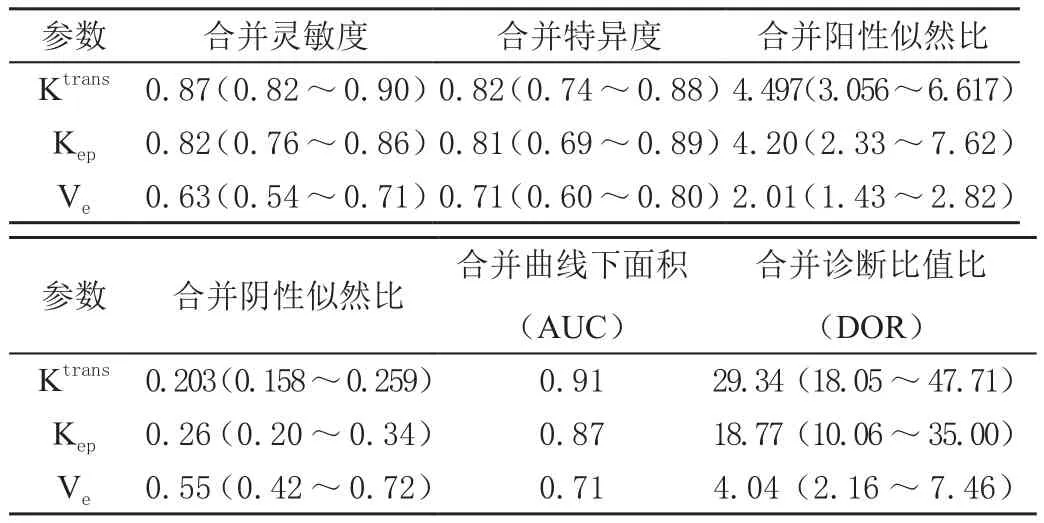
表1 各参数的合并效应量
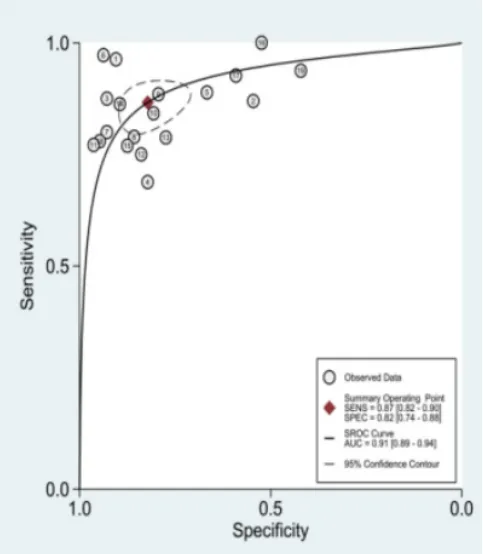
图3 Ktrans的SROC曲线图
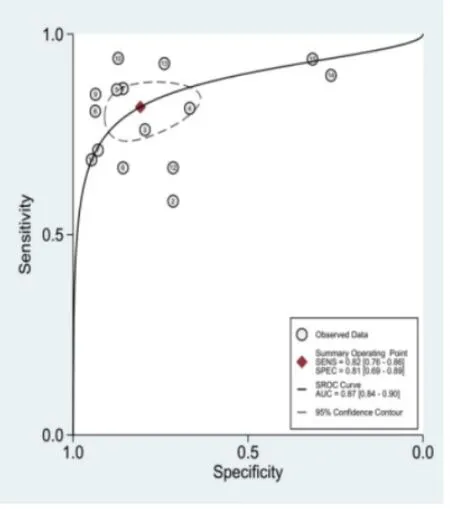
图4 Kep的SROC曲线图
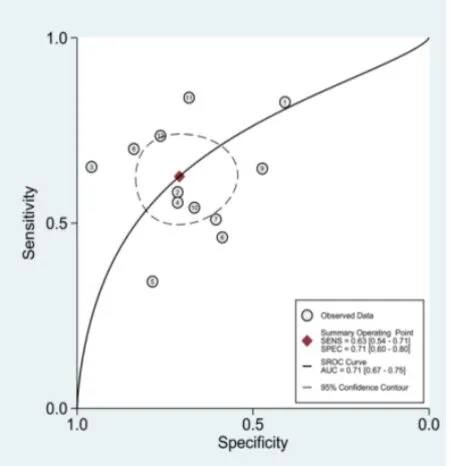
图5 Ve的SROC曲线图
3 讨论
乳腺DCE-MRI不仅能提供肿瘤形态学特征,还能通过血流动力学的不同方法分为定量和半定量。半定量参数是指时间-信号强度曲线(time-signal intensity curve,TIC),其可反映肿瘤血流灌注特征[2]。而定量分析反映的是肿瘤内对比剂浓度的变化。其量化参数包括:容积转移常数(Ktrans);再分布常数(Kep)即对比剂从外周室(血管外细胞外组织间隙)返回中央室(血浆)的速率常数;容积分数(Ve)即对比剂漏出的间隙或分布间隙-血管外细胞外间隙等相关的药动学参数[3]。研究表明由于动态增强参数的加入,诊断效能明显提高[4]。
容积转移常数(Ktrans)反映病灶局部微血管渗透性和血流灌注量,以往的研究中均认为其诊断效能最高[5],通过对19篇文献的Meta分析得出其灵敏度(0.831)、特异度(0.821)及诊断效能(0.913)均最高。这与乳腺良、恶性肿瘤的生物学特性不同有关:恶性肿瘤的新生血管多,血管内皮欠完整,渗透性高,对比剂从血管腔内流至血管外间隙速度增快,Ktrans值增大。而良性肿瘤新生血管少,血管内皮相对完整,对比剂从血管腔内流出至血管外间隙速度减慢,对比剂交换慢,血流灌注相对低,Ktrans值相对低[6]。因此,在鉴别肿瘤良恶性方面,Ktrans值的诊断效能最大。
再分布常数(Kep)及容积分数(Ve)两个参数在以往的研究中均认为其诊断效能低,尤其是Ve参数,本研究中仅15篇文献对Kep参数进行测量,12篇文献对Ve进行测量,在研究过程中发现,未测量Ve参数的文献,大多认为在良恶性肿瘤中,未见明显统计学差异,即便有统计学差异,诊断价值亦较低。通过Meta分析发现,Kep的灵敏度、特异度及诊断效能虽低于Ktrans,但是其仍具有诊断价值,合并曲线下面积达到了0.885,而Ve的特异度(0.696)稍高于灵敏度(0.616)。Kep常数反映对比剂从细胞外间隙回流至血浆的速度,恶性肿瘤血管渗透性增高,因此回流速度亦增快,而良性肿瘤回流速度因血管内皮完整,亦减慢[7]。Ve=Ktrans/Kep,在恶性肿瘤中,Ktrans及Kep均增加,良性肿瘤中Ktrans及Kep均降低,因此Ve的差别不大,良性肿瘤中,Ve的值存在重叠,诊断效能下降。研究表明[8]病变周围水肿的导致Ve值的不稳定。而另一种解释则是输入动脉不同引起[9-10]。动脉输入函数反映的动脉内对比剂浓度随时间变化的关系。理论上选择病变组织的供血血管为最佳,但是组织中这类血管非常细小、难以获得,易受部分容积效应或移动伪影的影响[11]。
本研究纳入的英文文献对发表偏倚进行检测并未得出明显统计学意义,证明本研究未存在发表偏倚。纳入的文献对诊断阈值并未事先确定,而是根据研究结果来判断诊断阈值,有效地控制了诊断偏倚。
本研究运用循证医学的原理系统评价了定量DCEMRI诊断乳腺癌的效能,系统评价结果表明定量DCEMRI具有较高的诊断价值,其中Ktrans参数的诊断价值最高,尤其在形态学评价无法明确诊断时,定量DCEMRI可以进行评价。
